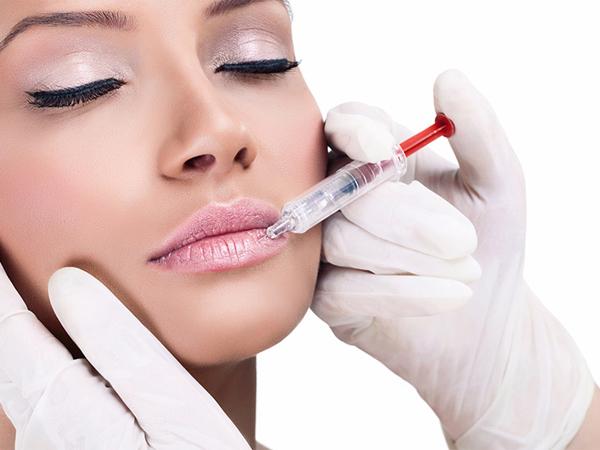
Последствия увеличения губ: боль, шарики, фиброз, комки
Содержание:
Почему возможен неудачный результат?
Процедура увеличения требует определенных знаний и практического опыта специалиста. При отсутствии элементарных профессиональных основ и при недостаточном мастерстве косметолога, результат может оказаться неудачным.
Что важно знать косметологу:
- точки на губах для введения вещества для увеличения;
- глубину введения;
- количество наполнителя.
Если косметолог не компетентен в этих вопросах, то ожидать удачного результата не стоит. Также есть несколько других факторов, которые нередко приводят к негативным последствиям:
- косметолог проигнорировал прямые противопоказания к процедуре;
- не были соблюдены санитарно-гигиенические требования, недостаточная стерильность в ходе манипуляции;
- несоблюдение пациенткой рекомендаций послепроцедурного периода;
- использование дешевых, несертифицированных материалов для увеличения.
Причины герпеса на губах
Герпес на губах относиться к вирусу простого герпеса — Herpes simplex, которым человек заражается различными путями. После того как вирус попадает в организм, он поселяется в нервной ткани, как правило, в околопозвоночных сенсорных нервных ганглиях. Для герпеса на губах это чувствительный ганглий тройничного нерва – Грассеров узел.
Согласно статической гипотезе герпес находиться в спящем (интегрированном) состоянии и не размножается, а при временном снижении иммунной системы, например, при другой вирусной инфекции (ОРВИ, ГРИПП, ВИЧ), переохлаждении, перегрева, приема алкоголя и др. случаев, являющихся пусковыми факторами, выходит наружу, что все мы видим и часто называем простудой на губах, где и начинает размножаться.
Другая гипотеза (динамическая) предусматривает, что вирус герпеса постоянно мало по малу размножается, но иммунная система на пути по нервным волокнам к эпителиальным клеткам перехватывает его и убивает. Но при слабом контроле (ослаблении иммунитета) вирус достигает клеток кожи, что является его клиническим проявлением
Стадийность проявлений
По данным различных исследований носителями вируса простого герпеса (ВПГ-1, ВПГ-2) являются от 70 до 90% людей так как он передаётся воздушно-капельным путём, через поцелуи и общение, через предметы личного обихода (полотенца, носовые платки и т.п.) половые контакты; Трансфузионным путем – через кровь; трансплацентарный – от матери к ребенку. Но не у всех так часто имеются проявления, что зависит от человеческого иммунитета, который как ядерное оружие его сдерживает, не давая выйти наружу. Примерно у 10-15 % носителей вируса герпеса он проявляется.
Вирус герпеса может передаваться из одной области в другую. Например, у вас появился герпес на губах и зараженные частицы попадут на гениталии, то возможно внедрение вашего же вируса в новое место, что в итоге приведет к поселению вируса в нервных ганглиях пояснично-крестцового сплетения и при обострении он будет выходить уже по ходу аксонов периферических пояснично-крестцовых нервов, что чаще всего проявляется в виде высыпаний на ягодицах, гениталиях, лобковой области, нижних конечностях. То же самое касается заноса от губ на конъюнктиву глаза и другие участки кожи через микроповреждения тканей.
Первое появление герпеса на губах, как правило, протекает тяжелее остальных. Затем периодические его проявления, которые колеблются от 1-2 раз в год до 5 раз в месяц протекают значительно легче и проходят быстрее. Периодические появления герпеса могут сопровождаться подъемами температуры тела, общей слабостью и плохим самочувствием.
Как можно раньше начать применять противовирусный препарат в виде мази, а если высыпания очень обильно, то и внутрь в виде капсул.
Самая известная мазь от герпеса содержит компонент ацикловир (Зовиракс, Фенистил пенцивир, Герпферон). Если мазать ей ещё только зарождающийся герпес на губе, то можно сократить период присутствия его и ускорить выздоровление. Мазать нужно 5 раз в день . Плюс к этому применение дезинфицирующих и подсушивающих (10% марганцовка, 1% бриллиантовый зеленый), восстанавливающих целостность кожи (солкосериловая мазь) средств. Если очаги высыпаний не очень обильные и быстро проходят, то можно ограничиться вышепредставленными средствами.
Если высыпания обильные, долго сохраняются и долго заживают, то вдобавок к местной терапии нужно присоединить препараты для приема внутрь:
Противогерпетические препараты системного применения (внутрь) – Ацикловир 200 мг 5 раз в сутки 7 суток или Валцикловир 500 мг 3 раза в сутки 7 дней или Фамцикловир 250 мг 3 раза в сутки 7 дней . Последние два стоят значительно дороже, но эффективней справляются с обострением и сокращают период высыпаний.
Вдобавок рекомендуется использовать витаминотерапию – в частности Витамин Е и С. А также подкреплять Иммунную систему человеческим рекомбинантным интерфероном альфа-2b (Виферон-1 или Виферон-2, ректально или вагинально). Или индукторы интерферона (Меглюмина акридоноацетат, Тилорон) и иммуномодуляторы: Иммунофан, Инозин пранобекс и другие, за исключением препаратов тимусного происхождения.
Если герпес появился впервые также лучше проводить лечение с использованием системных противовирусных препаратов, так как могут быть осложнения и распространение на внутренние органы.
Рекомендации после и противопоказания
После инъекций необходимо соблюсти ряд мер, чтобы не испортить полученный результат. Далее рекомендации, как ухаживать за лицом после введения филлеров и какие ограничения существуют:
- сразу после введения нужно сократить количество горячей и соленой пищи, чтобы не спровоцировать появление отека;
- чтобы снять неизбежную отечность и припухлость, разрешается делать прохладные компрессы или маски;
- недопустимо посещение бани или солярия в течение недели после проведения процедуры;
- на две недели необходимо полностью отказаться от использования пилингов и скрабов для лица;
- не массировать область лица в течение месяца.
Не стоит забывать о списке противопоказаний!
Отказаться от «уколов красоты» стоит, если у Вас:

- аллергия на препарат;
- ослабленный иммунитет;
- плохая свертываемость крови;
- сахарный диабет;
- дерматологические заболевания;
- период беременности или грудного вскармливания;
- хроническая форма заболеваний внутренних органов;
- менструация;
- есть опыт использования синтетических филлеров.
Медикаментозные средства для лечения
Учеными разработаны разные препараты, чтобы лечить герпес, а именно:
- Ацикловир.
- Оксолиновая мазь. Считается противомикробным, противовоспалительным средством. Отлично лечит высыпания на лице.
- Крем Абрева. Позволяет уничтожать вирус на кожной поверхности, препятствует глубокому подкожному проникновению бактерий.
- Панавир. Средство, которое имеет растительную основу. Оно эффективно борется с вирусом герпеса, не давая ему размножаться. Устраняет зуд и болевые ощущения.
- Ликопид. Считается эффективным средством для выработки антител, которые могут бороться с вирусами герпеса. Он способствует повышению иммунитета, не дает бактериям размножаться.
Причины появления новообразования
Главной причиной, которая оказывает влияние на появление фибром, является наследственная предрасположенность, а также возрастные изменения кожных клеток, происходящие под воздействием гормональных изменений человеческого организма.
ВАЖНО: Склонность к злокачественному перерождению наблюдается лишь у быстрорастущих новообразований, поэтому специалисты рекомендуют своевременно удалять фибромы. Другими предопределяющими факторами в появлении данных новообразований являются:
Другими предопределяющими факторами в появлении данных новообразований являются:
Период беременности
Беременность — один из предопределяющих факторов образования фибромы
- Патологическое увеличение половых гормонов в крови
- Акромегалия
- Сахарный диабет
- Заболевания эндокринной системы
Провоцирующими факторами, которые при длительном влиянии приводят к формированию новообразований, являются:
- Трение кожи элементами одежды, особенно при повышенной потливости
- Регулярные переохлаждения
- Избыточная инсоляция
- Погрешности рациона питания
- Частые воспалительные процессы человеческого организма
Трение кожи одеждой — провоцирующий фактор к образованию фибромы
Кто виноват и что делать?
Возникновение проблем после контурной пластики связано с двумя основными факторами. 95% осложнений и побочных эффектов после филлеров приходится на ошибки техники введения. Это могут быть элементарные несоблюдения правил гигиены, обработки операционного поля (недостаточное очищение кожи перед процедурой), слишком глубокое или поверхностное введение филлера, превышение рекомендуемого объема филлера. И только 5% осложнений после филлеров связаны с дефектами вводимого материала. При обширном количестве филлеров на рынке некачественных материалов встречается не так много. К ним относятся нелегально ввезенные препараты или недавно появившиеся продукты, не прошедшие достаточного количества клинических испытаний.
Разберемся, какие меры может предпринять пациент, чтобы этих осложнений избежать.
Проводите процедуру только в специализированной клинике, где соблюдаются все правила септики и антисептики и имеются необходимые средства неотложной помощи.
Не поленитесь убедиться в квалификации врача. К сожалению, в практике косметолога нежелательные явления встречаются не так уже редко. И тем чаще, чем больше стаж работы косметолога. Это зависит не только от опыта врача, но и от количества разных пациентов. Однако при общении с опытным специалистом этот риск, безусловно, меньше. Кроме того, он знает, как с ними справиться
Обратите внимание, насколько тщательно врач на консультации собирает анамнез – интересуется перенесенными и имеющимися заболеваниями, принимаемыми препаратами. Такой разговор позволяет избежать осложнений и побочных эффектов после филлеров
Различные аутоиммунные заболевания могут стать причиной появления гранулем, а прием определенных препаратов – привести к иммунодепрессии.
При проведении контурной пластики должны использоваться только сертифицированные препараты. Эта информация обязательно есть в клинике. Перед процедурой их название и номер обязательно заносятся в медицинскую карту.
Неукоснительно соблюдайте рекомендации врача до и после процедуры.
Типы фибром полости рта
- Плотная (твердая) фиброма. Образование состоит из грубых волокон соединительной ткани, содержащих небольшое количество ядер, плотно прилегающих друг к другу. Такая фиброма чаще всего расположена на деснах или твердом нёбе.
- Мягкая фиброма. Новообразование имеет более мягкую структуру из-за образования тонкими и рыхлыми волокнами, в структуре которых находится большое количество ядер. Локализуется такая опухоль на языке и внутри ротовой полости на щеках. В некоторых случаях могут встречаться смешанные новообразования, такие как фиброгемангиомы или фибролипомы.
- Фиброма от раздражения. Это новообразование не является опухолью и встречается довольно часто. Развивается оно в результате повреждения механическим или химическим путями. Эта фиброма располагается на слизистой оболочке ротовой полости и имеет вид папулы розового цвета с четкими границами. В процессе роста появляется плотный округлый узелок. При постоянном травмировании фибромы на ее поверхности могут появиться бугристость и изъязвление.
- Симметричные фибромы бобовидной формы и плотной консистенции обычно располагаются у трех моляров на поверхности десны верхней челюсти. Такая опухоль не является истинной фибромой, а представляет собой разрастание десны и сопровождается рубцеванием тканей.
- Дольчатая фиброма. Это новообразование отличает бугристая поверхность, возникающая в результате реактивной гиперплазии тканей десны при ее регулярном травмировании, например, снимаемым протезом.
- Фиброзный эпулис. Данное новообразование плотной консистенции располагается на деснах и имеет замедленный рост.
Разновидность патологии в зависимости от локализации
- Подкожная фиброма на спине является твёрдой разновидностью фиброматоза. Округлый шар, напоминающий формой гриб, обнаруживается при пальпации и имеет возможность перемещаться под кожей. Достигая солидных размеров, фиброма подлежит удалению по рекомендации врача. Остаётся возможность перепутать патологию с жировиком, папилломой или злокачественным процессом.
- Фиброма на ноге – твёрдая капсула, не поддающаяся перемещению под кожей и возвышающаяся над поверхностью кожи в результате стремительного роста. Выделяют два подвида данной патологии: подошвенный фиброматоз и дерматофиброму. Первый подвид приносит дискомфорт во время ходьбы в области подошвы. Тесная обувь травмирует патологию, способствуя возникновению онкологии. Врачи советуют удалять опухоль во избежание плачевных последствий.
Фиброма на ноге
- Фиброма на лице может состоять из мышечной, волокнистой, железистой или сосудистой ткани или из комбинации перечисленных тканей. Опухолевидное образование на лице называют дерматофибромным или гистиоцитомным. Красный, розовый или коричневый цвет обусловливает наличие сосудов внутри образования. Характерная причина возникновения данного дефекта – наследственность. Врачи зафиксировали существование множественного фиброматоза на лице, являющее собой множественное появление наростов на нескольких участках лица одновременно.
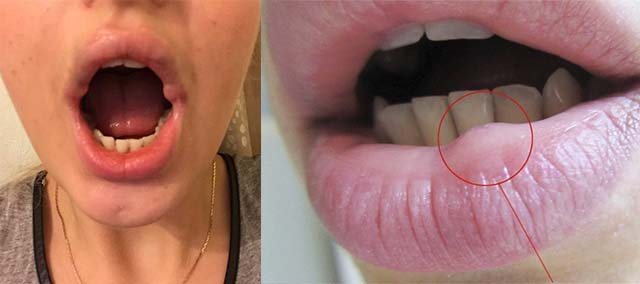
- Фиброма на губе состоит из волокнистой мягкой на ощупь ткани, образуя узел округлой формы с ножкой, напоминая гриб. Наблюдается поражение верхней и нижней губы. Чаще возникает у детей, достигших шести лет. Реже наблюдается возникновение опухоли на щеке и на носу. Возникновение бугристого нароста в области носа – редкое явление. Преимущественно от него страдают дети, достигшие возраста десяти лет. При стремительном росте способна поражать близлежащие тканевые соединения и глазные яблоки. Во время прогрессирования патологии у пациента замечается затруднённое дыхание, деформация перегородки и тяжёлые осложнения. Место локализации новообразования – носоглотка. Требует медицинского вмешательства в редких случаях и рассасывается до наступления совершеннолетия.
Фиброма на голове
- Фиброз волосистой части головы – плотная или мягкотелая круглая выпуклость доброкачественного характера, разрастающаяся до трёх сантиметров в диаметре. Часто встречается у взрослых, реже – у детей. Патология не достигает гигантских размеров. Обнаруживается путём пальпации в волосах.
- Фиброма на руке – образование, состоящее из комбинации соединительной и коллагеновой ткани и возникающее в результате химического и физического воздействия. Распространенные места возникновения: на пальце руки, на кисти, на поверхности руки и на ладони. Травмы, микротравмы и укусы способствуют росту патологии, со временем достигающей размеров пяти сантиметров или больше. Возникновение фиброза пальца сопровождается болевыми ощущениями из-за наличия нервных волокон.
- Кожная патология ноги – это бугорок телесного или фиолетового цвета, твёрдый на ощупь, поражающий преимущественно область стопы. Подкожное образование сложно обнаружить на ранней стадии развития. Приносит неудобства в случае увеличения габаритов и вызывает болезненные ощущения при наличии нервных волокон внутри патологии. Возникая на стопе, фиброма легче поддается нанесению травм тесной и неудобной обувью. Врачи рекомендуют носить мягкую обувь, дарящую комфорт, вплоть до удаления патологии. Распространено возникновение кожного нароста в области голени, паха и пальцев ног.
- Фиброз коленного сустава – редкая форма опухоли, отличающаяся стремительным ростом, резкими болезненными ощущениями и мышечной атрофией. Преимущественно встречается в детском возрасте и сковывает движения из-за болей в суставах и под коленом. Второе название – хондромиксоидная опухоль. Лечится с помощью радикального удаления во избежание перерождения в онкологическую патологию. Риск возникновения онкологии при неудачной операции составляет 60%.
- Фиброма языка – это округлое образование, имеющее гладкую слизистую поверхность и отличающееся бледно-розовым оттенком. Отличается медленным ростом и не доставляет неудобств человеку. В результате микротравмы образуется язва или отёк полости рта. К группе риска возникновения заболевания относятся подростки и дети. Поверхность патологии не покрыта корочкой в связи с нахождением во влажной среде слизистой полости.
Фиброма языка
Что такое герпес и в чем опасность заболевания?
Герпес — вирусное заболевание, выраженное в виде пузырьков с жидкостью на губах и вокруг них. К появлению заболевания нельзя относиться равнодушно, так как возможны осложнения. После того как пузырьки лопаются, в ранки проникает инфекция. Вирус ослабляет организм, снижая иммунитет.
Также на форе герпеса возникают и серьезные заболевания, например:
- Возможно развитие болезней, связанных с органами дыхания, таких как пневмония и бронхит.
- Инфекция приводит к воспалениям внутренних органов, а именно: к нефриту, панкреатиту, холециститу.
- Страдают суставы, со временем диагностируется ревматоидный артрит.
- Выходит из строя сердце, кровеносная и нервная системы, возможно развитие болезни Альцгеймера, энцефалит и менингит.
Особо опасно это заболевание для будущих мам в первом триместре, когда органы ребенка формируются. Возможен даже выкидыш. Если мать болеет после родов, то может заразить ребенка.
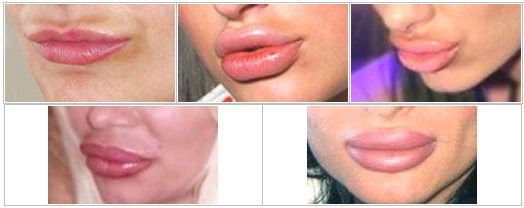
Зоны, в которые вводят препараты для лица, фото до и после
Главная функция кожных наполнителей — уплотнение тургора кожи, с годами теряющего свою эластичность
Важно помнить, что такие наполнители не всегда применяются для коррекции морщин. Эта работа чаще всего предоставляется ботоксу
Исключение составляют лишь мимические, глубокие морщины, которые убираются исключительно при помощи уплотнителей.
Обычно за такими наполнителями закрепляются следующие зоны лица:
- Губы.
- Носогубные складки.
- Щеки.
- Зона подбородка.
- Слезные впадины
- Область переносицы
Чтобы понять, каким образом инъекции действуют на каждую из перечисленных областей, рассмотрим каждую из них более подробно.
Губы
Не всегда природный объем губ соответствует желаемому результату. Кроме того, с возрастом мышцы этой части лица начинают терять тонус, что негативно сказывается на контуре рта.
Препараты-заполнители помогают восстановить соблазнительную форму и необходимый объем губ.
Смотрите видео о том, как проходит процедура введения филлеров в губы:
Носогубная складка
Область носа является одной из наиболее уязвимых зон, из-за ее активной мимической деятельности. Характерные продольные бороздки появляются в этом месте уже в раннем возрасте, с возрастом лишь углубляясь. Введение филлеров в эту область для устранения носогубных морщин, разглаживает кожу, надолго избавляя от заломов .
Предлагаем посмотреть фото до и после исправления носогубных складок филлерами:
Щеки и скулы
Опадание щек вследствие возрастных изменений или недостаточная объемность этой зоны от рождения также решаются при помощи инъекций красоты. В этом случае делается коррекция скул филлерами .
Вашему вниманию фото лица до и после процедуры введения филлеров в скулы для их увеличения (моделирования):
Филлеры в щеки на фото до и после:
Подбородок
Характерная неровная поверхность подбородка не обязательно является признаком старения . Справиться с неэстетичными «провалами» можно введением под кожу определенного количества филлера-заполнителя.
Фото до и после коррекции подбородка филлерами с целью его увеличения:
Посмотрите видео процедуры введения филлеров в подбородок для изменения его формы:
https://youtube.com/watch?v=dNA5szp5Vgw
Носослезная борозда
Кожа нижнего века обладает очень тонким слоем жировой прослойки и достаточно быстро ее теряет. В результате глаза «западают», выглядят уставшими. После курса инъекций подкожный слой заполняется, натягивая и приподнимая кожу века.
Применение филлеров от темных кругов и мешков под глазами, фото до и после:
Посмотрите и видео о введении филлеров в носослезную борозду для оптимальной коррекции:
Переносица (межбровье)
Главной проблемой данной зоны являются вертикальные морщины , которые носят глубокий, ярко выраженный характер. Чаще всего коррекция конкретной области проводится при помощи ботокса. Но иногда специалист может заполнять складки филлером.
Фото до и после инъекций в лоб и межбровье для устранения и заполнения морщин филлерами:
Возможные причины возникновения
При развитии воспалительного процесса или механического повреждения активизируются фибробласты для изоляции здоровых оболочек от инфекции или кровоизлияния. Они ускоряют выработку коллагена, эластина и клеток гликопротеина, которые являются основой соединительной ткани. Этот процесс может возникать во всех внутренних органах человека.
Чаще фиброз стромы развивается у женщин детородного и климактерического возраста в молочных железах и матке (миометрии). В результате патологического разрастания соединительной ткани, образования уплотнений и рубцов происходит неизбежное нарушение работы органа. Так, фиброз стромы миометрия является причиной замершей беременности и бесплодия.
https://www.youtube.com/watch?v=572EPWTawqU
К общим факторам, влекущим замещение клеток органов на соединительнотканные, относят:
- генетическую предрасположенность;
- заболевания щитовидной и поджелудочной желез;
- использование гормональных контрацептивов (таблеток, внутриматочной спирали);
- воспалительные процессы в матке и яичниках;
- прохождение курса обучения (радиотерапия), гормональной терапии;
- раннее половое созревание;
- позднюю беременность;
- механическое повреждение тканей;
- аллергические реакции;
- вредные привычки;
- ожирение;
- неблагоприятную экологическую обстановку;
- стрессовые ситуации.
Множественные разрастающиеся фиброзные капсулы, шишки и прочие уплотнения – самые распространенные осложнения после введения филлера.Разумеется, причину их появления сможет установить только врач, при этом в некоторых случаях причина возникновения фиброза так и не бывает установлена и считается индивидуальной реакцией организма, но некоторые факторы можно перечислить:
- непосредственное перемещение средства либо его низкое качество;
- ошибочно выбранная техника введения инъекционного препарата;
- развитие очага воспаления;
- механическое повреждение стенок сосудов;
- индивидуальная реакция отторжения чужеродного вещества организмом;
- в зоне инъекций наблюдается заметный рост соединительной ткани – рубцы, узелки или кисты (например, гиалуроновая кислота усиливает выработку фибропластов);
- несоблюдение правил гигиены, ухода, а как следствие инфицирование;
- непрофессионализм косметолога.
Кроме того, образование фиброзных капсул может спровоцировать неправильно рассчитанная доза препарата, а также его чересчур поверхностное введение.
Операция с точки зрения закона
Естественно, многие врачи пытаются обезопасить себя, минимизировать свою ответственность за выполнение работы. Основная задача пациента – определить, какому врачу стоит доверить свою красоту, чтобы получить желаемый результат и не переживать о последствиях. Проводя выбор специалиста, необходимо учитывать основные нюансы, к которым относится:
- Наличие необходимой лицензии у того заведения либо салона, который проводит услугу подобного рода.
- Ознакомление с сертификатом качества препаратов, которые вводятся во время инъекции. Средства должны быть разрешены для использования на территории страны, где проживает пациент, а также разрешены к использованию.
- Необходимо внимательно прочитать договор об ответственности сторон о проведении операции. Там можно почерпнуть массу полезного.
- По вашему первому требованию специалист должен предъявить документ, удостоверяющий его знания и сертификацию в данном направлении. Желательно ознакомиться с максимальным количеством отзывов, которые есть в сети и могут указать на квалификации данного доктора, сказать о результатах проводимых им операций.
Отдельно отметим, что девушек, возраст которых не достиг 18 лет, могут оперировать только после письменного разрешения родителей.
Диагностика
Для диагностики патологического состояния проводят ультразвуковое исследование, определение оптической силы и внутриглазного давления, ОКТ (диагностическое обследование, при котором используется луч света, одновременно является сканером и микроскопом).
Выделяют 4 стадии развития патологического состояния, которые определяются при осмотре зрительных органов с помощью офтальмоскопа:
- на первой видно желтоватое образование;
- на второй — структура ретины нарушается, она до 0,04 см в диаметре;
- на третьей — дефект охватывает область более 0,04 см;
- на четвертой — образовываются кольца Вейс.
УЗИ выполняется, если офтальмоскопия оказалась неинформативной (например, когда врач обнаружил помутнение роговицы, катаракту или помутнение стекловидного тела).
Дополнительно проводится ФАГ (современное рентгено-контрастное исследование оптической системы). Она необходима для оценки выраженности отека и аномалий сосудистой оболочки пораженного органа зрения. Структуру пленки и макулы позволяет подробно изучить ОКТ.