Лимфома: что это, симптомы, виды, лечение и прогноз
Содержание:
Рак лимфомы: описание
Лимфатический рак (ранее называвшийся лимфосаркомой) поражает лимфатическую систему.
Лимфатическая система является важной частью защитной системы организма. Она состоит из лимфатических органов, таких как селезенка и костный мозг, и лимфатических сосудов с промежуточными лимфатическими узлами
Лимфатическая система служит для созревания и дифференциации определенного типа лейкоцитов – лимфоцитов. Существует два основных типа лимфоидных клеток, которые играют разные роли. Т-лимфоциты распознают и маркируют чужеродные объекты, такие как вирусы и бактерии, чтобы их можно было уничтожить. В-лимфоциты продуцируют антитела, которые используются для борьбы с патогенами и инородными телами.
Лимфатические узлы фильтруют тканевую жидкость (лимфу) и являются важной частью иммунной системы. Селезенка также является важным иммунологическим органом и дополнительно разрушает старые или дефектные эритроциты
Злокачественная лимфома чаще поражает лимфатические узлы и селезенку. Однако, лимфатический рак может распространяться за пределы лимфатической системы и поражать другие органы по мере его развития.
При лимфоме лимфатическая клетка дегенерирует и становится раковой клеткой. Это могут быть ткани селезенки, лимфатических узлов или вырожденные лейкоциты: В- или Т-лимфоциты. Клетки отличаются внешне и функционально от здоровых лимфоидных клеток и больше не способны к самовосстановлению. В результате дефектные лимфоидные клетки пролиферируют и вытесняют здоровые клетки кроветворения.
Как правило, рак лимфатических узлов чаще поражает мужчин, чем женщин. Около двух третей пациентов составляют мужчины. Возраст начала зависит от типа рака лимфомы. Существуют формы, которые встречаются в основном у людей старше 50 лет. Некоторые формы могут поражать детей и молодых людей. К сожалению, детская лимфома не редкость. Злокачественные лимфомы являются третьим по распространенности раком среди детей и подростков.
Существует много различных видов рака лимфомы. Есть две большие группы, на которые делится болезнь: «лимфома Ходжкина» (болезнь Ходжкина) и «неходжкинская лимфома».
Болезнь Ходжкина часто поражает молодых людей.
Около 85 процентов всех случаев рака лимфатических узлов являются неходжкинскими лимфомами.
Диагностика лимфогранулематоза
При лимфоме Ходжкина диагностика нередко начинается с рентгенографии, на которой при ежегодном исследовании обнаруживается патологически изменённые участки лимфоидной ткани, и последующим общим анализом крови (ОАК).
В частности, снижен гемоглобин (этому способствует снижение аппетита и дефицит питания), тромбоциты (при попадании злокачественной ткани в костный мозг происходит нарушение гемопоэза), изменена лейкоцитарная формула (при сниженном количестве лимфоцитов резко повышается доля нейтрофилов и эозинофилов) и повышена скорость оседания эритроцитов (СОЭ).
При осмотре врач пальпирует периферические группы лимфоузлов (от шейных и надключичшых до паховых), осматривает миндалины и носоглотку, устанавливает болевые зоны, которые обнаруживаются при приёме алкоголя. Первичная диагностика завершается биопсией лимфоузла, в котором ранее всего определилась патология. Обычно узел удаляется целиком.
Гистологическое исследование поражённой ткани позволяет точно определить подвид ЛХ и назначить адекватное лечение.
Для более точного определения распространённости процесса назначается ряд других исследований:
- Ультразвуковое исследование периферических лимфоузлов (около шеи, ключиц, подмышек, брюшины, таза и паха). Исследуются также печень, селезёнка, узлы, расположенные вдоль аорты и в подвздошной области.
- Компьютерная томография областей с возможным патологическим процессом (аналогично УЗИ).
- Биохимия крови. Обнаружение свободного белка, а также отклонение от нормального уровня креатинина, щелочной фосфатазы, билирубина и др. продуктов обменных процессов укажут на степень поражения почек и печени.
- Биопсия крыла подвздошной кости и костного мозга.
- Исследование костей (при жалобах на боли): костная сцинтиграфия, рентгенография и др.
- Перед курсом облучения шейных лимфоузлов назначается анализ гормонов щитовидной железы.
Когда диагноз окончательно сформирован и подтверждён, специалист подбирает схему лечения. Наиболее значимыми факторами, которые отягчают протекание болезни и прогноз, являются большая площадь поражённой области (более 0,3-0,33 площади грудины), поражение органа, не относящегося к лимфоидной системе, СОЭ выше 30-50 мм/ч и участие в патологическом процессе более, чем трёх зон лимфоузлов.
Анализ на онкологические маркеры специфика и показатели
Основные онкомаркеры при лимфоме это специфические белковые антитела бета-2-микроглобулины. В норме этот белок в организме человека присутствует в определенном небольшом количестве – как и любой другой онкологический маркер. Таким образом, о том, что лимфоидная опухоль имеется и развивается, свидетельствует не сам факт наличия специфического белка, а его патогенная концентрация в крови.
Также исходя из количества бета-2-микроглобулина можно определить стадию заболевания. А если лимфома была диагностирована ранее и лечение уже проводится, анализ крови на онкомаркеры позволит оценить его эффективность и, при необходимости, должным образом откорректировать терапию.
Дополнительные исследования
Помимо вышеперечисленных анализов, при подозрении на лимфому назначается также иммунологическое исследование крови. Его основная цель – с максимально возможной точностью определить стадию заболевания.
По мере прогрессирования опухоли снижается концентрация в крови В- и Т-лимфоцитов, формирующих иммунный отклик организма, а в лимфатической системе могут появляться видоизмененные аномальные клетки.
Поскольку иммунологический анализ является достаточно специфическим, при этом сбои в работе иммунной системы не являются определяющими признаками онкологии, его назначают и проводят уже после общего и биохимического исследования, а также анализа на онкомаркеры, при явном подозрении на наличие у пациента лимфомы.
Для того, чтобы определить, проникла ли опухоль в костный мозг, врач может назначить проведение исследований костного мозга и/или спинномозговой жидкости. В первом случае материалом для исследования становится костномозговое вещество, взятое методом биопсии, во втором – жидкость, полученная посредством люмбальной пункции.
Если опухоль лимфоузла уже визуализирована, но имеются сомнения в ее злокачественности, образец ткани берется для исследования методом биопсии. Для биопсии глубоко расположенных лимфом применяется лапароскопический метод доступа.
Следует понимать, что отклонения в референсных значениях показателей не обязательно указывают на развитие лимфомы. Они могут колебаться в зависимости от пола, возраста, образа жизни и сопутствующих заболеваний, а также свидетельствовать о других, неонкологических патологиях.
Поэтому грамотно интерпретировать результаты анализов, соотнести их с симптомами и результатами других исследований (рентгенологического, компьютерной, магнитно-резонансной, позитронно-эмиссионной томографий, лимфоангиограммы, сканирования с радиоактивным галием и другими), а значит, и правильно установить диагноз может только врач соответствующего профиля – онколог либо гематолог.
Классификация
Лимфоциты могут относиться к Т- или В-клеткам. В 90% случаев мутация развивается в последних. В современной медицине выделяют следующие виды патологических новообразований из В-лимфоцитов:
- Крупноклеточная лимфома диффузного типа. Выявляется в 30% случаев и поражает преимущественно пожилых пациентов. На данный момент эта форма заболевания довольно легко поддается лечению и 95% больных удается преодолеть пятилетний рубеж выживаемости.
- Фолликулярная лимфома. Опухоль довольно распространена и характеризуется медленным ростом при низкой злокачественности. Риск развития данного заболевания присутствует у пациентов старше 60 лет. Более половины больных проживает более пяти лет при условии своевременной терапии.
- Мелкоклеточная лимфоцитарная лимфома. Характеризуется медленным развитием при высоком уровне злокачественности. Встречается примерно у 6% пациентов, потому считается довольно редкой. Способна переродиться в быстро прогрессирующую злокачественную опухоль.
- Лимфома из клеток мантийной зоны. Медленно развивается, однако имеет крайне неблагоприятный прогноз с выживаемостью каждого пятого больного. Редкое заболевание.
- Лимфома Беркитта. Выявляется преимущественно у мужчин, старше 30 лет. Крайне редкое заболевание, которое выявляется лишь в 2% случаев. Успех в лечении зависит от стадии, на которой была выявлена патология.
Классификация Т-опухолей:
- Злокачественная Т-лимфобластная лимфома. Недуг развивается у молодых людей, едва перешагнувших двадцатилетний рубеж. При раннем выявлении болезни шансы на выздоровление значительно повышаются. Выздоровление является маловероятным в том случае, если болезнь поразила спинной мозг.
- Т-клеточная экстранодальная лимфома. Может развиваться у пациентов любого возраста. Прогноз определяется стадией заболевания.
- Анапластическая крупноклеточная лимфома. Выявляется у молодежи. Вылечить недуг возможно лишь при его выявлении на ранних стадиях.
Существует также несколько особых форм лимфомы головного мозга:
- Ретикулосаркома. Это заболевание характеризуется разрастанием злокачественных клеток лимфоидной ретикулярной ткани. Недуг не проявляется в течение длительного времени, и лишь при появлении метастазов на последних стадиях появляется выраженная симптоматика. Болезнь приводит к увеличению селезенки, печени и развитию желтухи. Изначально болезнь возникает в лимфоузлах, поражая с течением времени расположенные поблизости ткани. При проникновении метастазов в кишечник возможно развитие его непроходимости.
- Микроглиома. Это злокачественная лимфома первичного типа. Она состоит из атипичных клеток микроглии.
- Гистиоцитарная лимфома диффузного типа. Это злокачественное заболевание, которое характеризуется разрастанием крупных клеток с полиморфными ядрами и обильной цитоплазмой. Подобные клетки проявляют способность к фагоцитозу, занимаясь поглощением эритроцитов. Болезнь диагностируется очень редко.
Диагностика
Вначале собирают анамнез и проводят физический осмотр: измеряется артериальное давление, частота сердечных сокращений, консистенция, подвижность и болезненность лимфоузлов. Анамнез является отправной точкой дальнейших исследований.

Чтобы выявить болезнь, потребуется целый комплекс исследований
Пункция медуллярной полости плоских костей (например, грудины, подвздошного гребня) производится с помощью специальной канюли. Для исследования берется преимущественно образец костного мозга. С помощью гистологического исследования можно выявить метастазы лимфосаркомы.
Если есть подозрение на лимфоидную саркому, необходимо полностью обследовать пораженный лимфоузел. Для этого выбираются наиболее доступные лимфатические узлы (например, на шее). Удаление их может проводиться с помощью местной анестезии, но в зависимости от места (например, в брюшной полости или в молочной железе) иногда требуется общий анестетик. Выделенный лимфатический узел исследуется гистологическими методами патологоанатомом для подтверждения диагноза.
Другие методы диагностики, которые дадут врачу больше информации о распространенности лимфомы:
- Общий анализ крови.
- Ультразвуковое исследование.
- Магнитно-резонансная томография.
- Скелетная сцинтиграфия.
Лимфому в щитовидной железе выявляют с помощью иммуногистохимического исследования пораженных тканей. При лимфоме в костном мозге может потребоваться проведение миелограммы.
Далее приведены традиционные методы диагностики данного типа рака.
Визуальная диагностика. Проводят ощупывание лимфоузлов
Особенное внимание уделяется их расположению, включая горло, шею, надключичные, паховые, подколенные участки, а также внимательный осмотр живота. Сбор анамнеза (наличие в семье случаев заболевания, сопутствующих заболеваний, в случае рецидива – протекание болезни и выявление причин ее возобновления)
Рентгенологические исследования, в том числе компьютерная томография, позитронно-эмиссионная томография, УЗД, сканирование методом ядерно-магнитного резонанса
УЗД органов брюшины, КТ грудной клетки и сканирование костей с радионуклидами – относятся к более агрессивным методам, продиктованным необходимостью дообследования. Сканирования УЗД с контрастом имеют особенную эффективность в случае расположения лимфомы в грудной клетке и брюшной полости, костях, печени, селезенке, почках. лимфатические узлы; селезенка; вальдейерово кольцо (лимфаденоидное глоточное кольцо) экстралимфатические структуры: печень, легкие, кости.Морфологическая диагностика (использование методов изучения структуры органов, тканей, и клеток больного, то есть биопсия). Обследованию подлежат:
Морфологическая диагностика считается достоверной только при обнаружении в тканях специфических для злокачественной гранулёмы клеток Березовского-Штернберга. Такая диагностика не только подтверждает диагноз – Ходжкина лимфома, отсеивая вариант «неходжкинские лимфомы», но и определяет морфологический тип болезни.
При исследовании лимфоузлов средостения проводят торакотомию (вскрытие грудной клетки).
Также проводится трепанобиопсия костного мозга (при подозрении на включение в процесс костной системы).
-
Лабораторные исследования:
- полный анализ крови при лимфоме (наблюдают небольшой лейкоцитоз с нейтрофилёзом);
- СОЭ;
- биохимический анализ крови, включающий анализ на C-реактивный белок;
- щелочную фосфатазу (увеличивается при поражении опухолью лимфоидной ткани печени);
- анализ альбумина;
- ЛДГ (повышение концентрации в крови);
- анализ β-микроглобулинов, кальция сыворотки и электрофорез белков.
Последние годы в США так же существует практика исследования реаранжировки генов иммуноглобулинов и Т-лимфоцитов
Способы лечения
После того, как у пациента подтвержден диагноз «лимфома», лечение определяется ее стадией, разновидностью и симптоматикой. Индолентные формы опухоли, протекающие с минимальным набором симптомов, при удовлетворительном самочувствии больного, не требуют проведения терапии.
Основным способом лечения пациентов с I или II стадией патологии может становиться лучевая терапия. Этот метод позволяет временно уменьшить выраженную боль, возникающую в процессе сдавливания опухолью нервных окончаний.

У некоторых больных лучевая терапия опухоли вызывает побочные эффекты в виде головных болей, ухудшения памяти, расстройств пищеварения, слабости, затруднения дыхания (в первую очередь у активных курильщиков). Чаще для полного излечения от лимфомы требуется комбинирование данного метода с приемом лекарственных препаратов.
Обширное течение болезни подразумевает проведение нескольких курсов химиотерапии. Агрессивное «поведение» опухоли требует применения сильнодействующих медикаментов:
-
-
- Циклофосфана.
- Хлорбутина.
- Винкристина.
- Ритуксимаба.
-
Чтобы избежать серьезного повреждения жизненно важных органов и развития онкологического лейкоза в процессе химиотерапии лимфомы, пациент должен получать:
-
-
- антибиотики;
- противорвотные медикаменты;
- противовирусные и противогрибковые препараты;
- средства, активизирующие выработку лейкоцитов.
-
В случае отсутствия положительных изменений, для лечения опухоли используют метод трансплантации костного мозга или стволовых клеток.
В роли вспомогательной (не основной) терапии лимфомы могут выступать народные методы. Применение различных рецептов становится возможным только после согласования со специалистом.

Этиология заболевания
Лимфома – это группа онкологических заболеваний, сопровождающихся увеличением лимфатических узлов и поражением различных органов. При этом атипичные лимфоциты скапливаются, образуя опухоли.
Причины возникновения злокачественной лимфомы:
- возраст от 55 до 60 лет;
- мужской пол (в отношении лимфомы Ходжкина);
- сопутствующие заболевания, в т. ч. обусловленные вирусом Эпштейн-Барра, ЦМВ-инфекцией;
- гепатит С, рассеянный склероз, ВИЧ-инфекция;
- заражение helicobacter pylori;
- постоянное взаимодействие с пестицидами;
- прием препаратов, подавляющих иммунитет.
Психосоматика считает, что все онкологические заболевания, к которым относится лимфома недоброкачественного происхождения, возникают от нежелания человека жить.
Виды лимфом
Медицина знает более 30 видов лимфом. Все они отличаются друг от друга по структуре, размерам и др. показателям.
Лимфома человека доброкачественная появляется из зрелых лимфоцитов. Имеет бессимптомное течение и неплохо поддается течению. Лимфома злокачественная является онкологическим заболеванием.
Все злокачественные лимфомы имеют следующую классификацию:
- лимфома Ходжкина (МКБ: С 81). Второе название — лимфогранулематоз. Злокачественная опухоль, поражающая всю лимфатическую систему. В отличие от рака иммунных звеньев иного вида, лимфогранулематоз характеризуется наличием клеток Рид-Штернберга. Симптомы при лимфоме Ходжкина зависят от места нахождения увеличенных желез. При разрастании ткани средостенных образований, чаще всего возникает синдром полой вены, который проявляется выраженной клинической картиной.
- неходжкинская лимфома (МКБ: С 83). Является раковой опухолью и в половине случаев возникает у лиц старше 60 лет. Заболевание развивается агрессивно или индолентно. В первом случае прогрессирует стремительно и дает метастазы (в том числе отдаленные) при лимфоме.
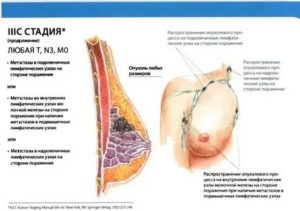
Стадии лимфомы
Заболевание проходит несколько этапов своего развития, каждый из которых характеризуется особенностями, приведенными в таблице.
| Стадия | Характеристика |
| Первая |
поражаются один/несколько лимфоузлов или опухоль локализуется в одном органе, не затрагивая иммунные звенья |
| Вторая |
новообразование поражает 2 и больше желез, расположенных по одну сторону от диафрагмы или затрагивает лимфоузел и орган, находящийся рядом |
| Третья |
в патологический процесс вовлекаются 2 и более образований, локализующихся по разные стороны от диафрагмы или поражается селезенка и сразу несколько иммунных звеньев, находящихся по разные стороны от диафрагмы |
| Четвертая |
|
Дополнительные исследования при лимфоме
Параллельно с клиническим анализом крови врач обязательно назначает также биохимическое, иммунологическое исследование крови и анализ на специфичные онкомаркеры.
Биохимический анализ позволяет врачу оценить состояние основных систем организма, в особенности печени и почек, которые лучше всего сигнализируют о воспалительном процессе в теле.
Лимфома провоцирует изменение в метаболических процессах. То, насколько повышены будут показатели уровня креатинина и других продуктов обменных реакций (лактат-дигидрогеназы, щелочной фосфатазы), укажет на степень поражения внутренних органов.

Анализ на онкомаркеры, специфичные для опухолей в лимфатической системе, способен указать на стадию развития процесса и эффективность лечения (если терапия уже начата).
Лимфомы любого типа провоцируют выработку определённого белка – бета-2-микроглобулина. Он присутствует в составе крови лишь в том случае, если у пациента имеется лимфообразование. Его уровень и динамика повышения/понижения показателя позволяет оценить степень развития процесса, скорость прогрессирования и эффективность терапии.
Иммунологическое исследование проводится с целью уточнения стадии заболевания. На фоне патологического процесса число В- и Т-лимфоцитов меняется, в лимфе появляются аномальные клетки.

Лечение
Выбор терапевтической методики зависит от места поражения. Обычно для борьбы с лимфомой прибегают к комплексному лечению. В план борьбы с патологией входят следующие способы:
- Химиотерапия.
- Лучевое лечение.
- Оперативное вмешательство.
Вместе с этим назначают диету для поддержания организма в период лечения
Важно наблюдаться у опытного специалиста, потому что в терапии лимфомы самое главное – это правильность терапии, иначе прогноз будет крайне неблагоприятным
Химиотерапия
Химиотерапию назначают практически при всех формах патологии, будь то лимфома головного мозга, кишечника, груди. Процедура проводится с использованием различных химических средств, которые имеют своей целью ликвидировать пораженные клетки.
Терапия осуществляется систематически в условиях стационара. Препараты вводятся непосредственно в кровь, но их активные компоненты проникают во всем части организма. Также лекарства могут приниматься перорально. В определенных ситуациях лечение дополняют приемом антибактериальных средств.
Использование химиотерапии при лечении лимфомы способно привести к негативным последствиям. У больного начинают выпадать волосы. Они после окончания лечения снова отрастают, но уже могут отличаться оттенком, структурой.
Страдают от таких препаратов и пищеварительные органы. Больные жалуются на отсутствие аппетита, тошноту, рвоту, диарею. Также возможны трудности с проглатыванием пищи, возникновение дефектов на губах. Иммунная система пациентов после химиотерапии тоже подрывается. Из-за этого их организм чаще подвергается инфекционным заболеваниям.
Лучевая терапия
Лимфома селезенки и прочих органов человека лечится также с помощью облучения. В результате воздействия лучей злокачественные клетки разрушаются. В отличие от химиотерапии лучевое лечение является более безопасным, потому что воздействие оказывается только на пораженные области, остальные части тела не затрагиваются.
Однако, эффективность этой методики наблюдается только при ранних стадиях патологии. Поэтому ее приходиться совмещать с химическими препаратами. Как правило, продолжительность лечения занимает 3 недели.
Лучевая терапия лимфомы обычно не приводит к неблагоприятным осложнениям. В некоторых случаях у пациентов возникает усталость, слабость, общее ухудшение состояния. Проявления исчезают после окончания лечебного курса.
Хирургический метод терапии
Оперативный путь лечения заключается в обычном иссечении новообразования. Ног такой метод является эффективным только в том случае, если очаг поражения один. Поэтому применяется он не так уж и часто. Как правило, таким способом лечится лимфома желудка или кишечника.
После проведения оперативного вмешательства проводится химиотерапия для полного уничтожения злокачественных клеток, которые остались в организме после операции. Это позволяет предотвратить повторного развития новообразования.
Лечебная диета
Лимфома головного мозга, желудка, кожи и прочих локализаций лечится разными методами, при которых основным условием является соблюдение диеты. Ее целью является восстановление организма, укрепление иммунной системы.
Правильное питание предполагает отказ от маринадов, фастфуда, копченых и жирных продуктов. Рекомендуется употреблять больше морских блюд, свежих овощей, фруктов, кефира, творога, молока. Кроме того необходимо кушать продукты, которые богаты витаминами группы А, Е, повышают уровень гемоглобина в крови.

Также важно, чтобы пища содержало большое количество белков, была сбалансированной, полноценной, обеспечивала организм необходимой энергией. Особенно нужно следить за питанием пациента, когда у него пропадает аппетит
В это время стоит кушать хотя бы небольшие порции, чтобы не допустить потерю веса тела.
Разработать подходящее меню может только специалист. Больному нужно только строго соблюдать все рекомендации лечащего доктора.
Симптомы
Характерные симптомы лимфомы долгий промежуток времени могут не возникать, что является главной причиной позднего диагностирования недуга.
Болезнь Ходжкина имеет следующие признаки:
- лимфоденопатия;
- симптоматика поражений органов;
- системные признаки.
Первым симптомом лимфомы Ходжкина является рост лимфатических узлов. Он может быть локальным или распространенным. На начальном этапе у больного лимфомой поражению подвергается шейная и подчелюстная лимфатическая зона. Не исключено возникновение патологии и в других областях, к примеру, зонах паха или подмышек.
При этом лимфоузлы могут:
- значительно увеличиваться, в некоторых случаях даже до гигантских размеров;
- изменять свою консистенцию, становится плотно эластичными;
- не срастаться с мягкими тканями;
- быть подвижными и не вызывать болей.
Следующими признаками лимфомы являются:
- сухой кашель, вызванный компрессией легких;
- одышка, возникающая из-за сдавливания органов системы дыхания;
- нарушение функции глотания, обусловлено сжатием пищеводного просвета;
- отечность, спровоцированная венозным давлением из-за передавливания нижней и полой вены;
- нарушения пищеварения посредством давления на некоторые кишечные зоны;
- в некоторых случаях нарушения двигательных функций, из-за давления на спинномозговые структуры;
- почечная недостаточность, вызванная сдавливанием почечных тканей увеличенными лимфоузлами.

Симптомы, которые наблюдаются при поражении органов:
- Гепатомегалия — увеличение и структурное поражение тканей печени. При этом здоровые ткани органа вытесняются гранулемами, что приводит к нарушению его работоспособности.
- Спленомегалия — при этом наблюдается поражение селезенки, увеличение и уплотнение структур ее тканей. Возникает чаще на поздних стадиях прогрессирования лимфомы.
- Нарушение работы системы кровообращения.
- Прорастание опухолей в структуру легких, которое вызывает сбои в работе системы дыхания.
- Патологии кожного покрова, возникающие посредством клеточного распада и повышением в крови уровня билирубина.
К проявлениям лимфомы системного характера относятся:
- Продолжительное повышение температуры, которому сопутствуют озноб, болевой синдром в пораженных лимфатических узлах и обильное потоотделение во время понижения температуры. Пациент может сталкиваться с подобным состоянием периодически, но по мере прогрессирования недуга, частота таких приступов увеличивается.
- Неврастения — у больного наблюдается повышенная усталость и сонливость. Также возможно ухудшение слуха, зрения и двигательной активности (чаще на 3 и 4 стадиях). Появление этих признаков обусловлено истощением иммунной системы организма, к чему приводит рост клеток опухоли.
- Частое возникновение инфекционных патологий, так же связано с ухудшением работы иммунной системы. Это может быть вызвано прохождением курса химиотерапии или радиотерапии.
Ключевым гистологическим признаком лимфомы является образование в исходном очаге опухоли незрелых клеток лимфы – лимфобластов, что позволяет дифференцировать ее от других возможных онкологий. При возникновении первых признаков указывающих на развитие онкологии у взрослых или детей, следует обязательно пройти обследование. Чем раньше будет диагностировано заболевание, тем больше вероятность успешного излечения.
Симптоматика в зависимости от локализации болезни
Лимфоузлы находятся во многих частях человеческого тела, соответственно новообразование может локализоваться в любой зоне – и даже на участках, где ее прощупывание затруднено. В некоторых случаях лимфома провоцирует развитие синдрома полой вены, когда разросшиеся в области груди лимфоузлы сдавливают вены, что замедляет ток крови по направлению к органам. В итоге наблюдаются:
- затяжные мигрени;
- отечность рук;
- отечность шеи и головы;
- развитие одышки;
- проблемы со зрением.
Лимфома печени
Когда происходит увеличение лимфатических узлов, расположенных в брюшной полости, в 25-50% возникает лимфома печени, однако точный диагноз поставить достаточно сложно. Развитие патологии сопровождается появлением боли, ощущением распирания, слишком быстрого насыщения в процессе приема пищи. В случае увеличения лимфатических узлов, расположенных в паху, может наблюдаться отечность нижних конечностей с соответствующей стороны.
Лимфома кожи
Под воздействием канцерогенных веществ, выбросы которых возможны в химической, сельскохозяйственной либо строительной отрасли, может развиваться раковая лимфома кожного покрова.
Симптоматика следующая:
- На коже появляются пятна.
- Образуются накожные бляшки.
- Формируются подкожные новообразования.
- Развитие опухолей может сопровождаться зудом.
Лимфома щитовидки
При изменении размеров лимфатических узлов шеи наличие опухоли обнаруживают прощупыванием в 50%. В данном случае рост лимфоузла ведет к развитию лимфомы щитовидки. Данная патология шеи достаточно редка, чаще всего она диагностируется у женщин, возраст которых превышает 50 лет. Список симптомов включает:
- потеря массы тела без видимых причин;
- ночное повышенное потоотделение;
- проблемы с прохождением пищи;
- осложненное дыхание;
- сиплый голос.
Лимфома Беркитта
На сегодняшний день в недостаточной степени изучена лимфома Беркитта, обычно она определяется у малышей в возрасте от трех до семи лет. У взрослого населения данный диагноз связан с недостаточным иммунодефицитом, обычно в качестве провоцирующего фактора указывают неблагополучные условия окружающего мира. Достаточно очевидным является тот факт, что лимфомы развиваются на фоне нарушенной функциональности иммунной системы.
Обязательные анализы
Диагностика лимфомы начинается с кабинета врача, по характерным признакам можно заподозрить развитие заболевания, но подтвердить диагноз может только лабораторное исследование. Проводятся общий (клинический) и биохимический анализы крови. По результату одного общего анализа или биохимии нельзя сделать однозначный вывод, следует сдать все рекомендуемые врачом тесты.
Общий анализ крови (ОАК) отражает основные жизненно важные параметры человека. Прежде всего, при диагностике лимфомы врача интересует количество лимфоцитов. У взрослых в норме лимфоциты составляют от 20% до 40% от общей массы лейкоцитов, у детей показатели еще выше. При развитии заболевания их количество значительно увеличивается. Эти клетки есть в организме каждого человека, но в процессе развития заболевания их популяция не контролируется. Основные параметры анализа:
Скорость оседания эритроцитов (СОЭ) при лимфоме увеличивается. Количество гемоглобина (HSB), красных кровяных телец, отражает кроветворную функцию организма. Их уровень при лимфоме снижается. Это связано с недостатком питательных веществ. Лейкоцитарная формула также важна для данного типа исследования, как правило, при опухолевых образованиях общее количество лейкоцитарных клеток значительно снижается, но при развитии лимфомы может повышаться
Особое внимание следует обратить на наличие нетипичных, поврежденных или аномальных клеток в исследуемом образце крови. На основе общего анализа крови нельзя с точностью установить диагноз
Проводится также биохимия крови. Можно проводить забор крови в одно и то же время. Биохимическое исследование отражает состояние организма в целом и функционирование внутренних органов. По результату анализа можно судить о том, какие внутренние органы затронула болезнь и присутствует ли в организме воспалительный процесс
На основе общего анализа крови нельзя с точностью установить диагноз. Проводится также биохимия крови. Можно проводить забор крови в одно и то же время. Биохимическое исследование отражает состояние организма в целом и функционирование внутренних органов. По результату анализа можно судить о том, какие внутренние органы затронула болезнь и присутствует ли в организме воспалительный процесс
Особое внимание уделяется почечным и печеночным пробам (АлТ, АсТ, ЛДГ, креатинин, щелочная фотофосфаза и др.)