Спид
Содержание:
Устойчивость иммунитета к ВИЧ
Восприимчивость организма человека к ВИЧ-инфекции приближается к 100%. На данный момент выделяют только один вариант невосприимчивости – отсутствие специфических рецепторов. Существуют гены CCR5, SDF1, CCR2 — их задача заключается в контроле над синтезом молекул, которые участвуют в проникновении ВИЧ в клетку организма. Если человек является гомозиготой по данным генам – он устойчив к попаданию ВИЧ организм половым путем. У людей с гетерозиготным генотипом восприимчивость к вирусу есть, однако она не достигает 100%.
Генетическая мутация также влияет и на течение иммунодефицита. Люди, которые подвержены ей (вне зависимости от того, являются они гетерозиготами, либо гомозиготами) даже без приема антиретровирусной терапии длительное время могут поддерживать уровень T-лимфоцитов в пределах нормы. У них реже развивается СПИД и выраженные клинические проявления.
Мутации более подвержены люди европеоидной расы, в то время как у выходцев из Африки она практически не встречается. Соответственно, инфицированные люди не только типом вируса отличаются. Так, к ВИЧ 1 (исходя из его региона распространения) может формироваться устойчивость, в то время как к ВИЧ 2 такой особенности не наблюдается.
Методы воздействия
Этиотропная терапия предполагает замедление репликации вируса. Это позволяет замедлить прогресс ВИЧ-инфекции и значительно увеличить время до перехода в стадию СПИДа.
Основные классы препаратов:
- Нуклеотидные ингибиторы обратной транскриптазы – НИОТ.
- Ингибиторы слияния вируса с клеткой-мишенью.
- Ненуклеозидные ингибиторы обратной транскриптазы – ННИОТ.
- Ингибиторы протеазы.
Подбор терапии для каждого конкретного пациента осуществляется исходя из следующих факторов:
- стадия заболевания;
- количество T-лимфоцитов;
- иммунный ответ;
- переносимость препарата;
- изменения вирусной нагрузки;
- готовность человека к лечению.
Диагностические процедуры
Для диагностики ВИЧ-инфекции используются следующие методы:
- Вирусологический – выделение вируса и определение его типа.
- ПЦР (полимеразно-цепная реакция) – необходима для определения вирусной нагрузки, оценки эффективности терапии и составления прогноза.
- Серологический (ИФА) – определение антител в крови к ВИЧ;
- Иммуноблоттинг – определение специфических белков, входящих в состав вируса.
Наиболее точным и сложным методом в выполнении является иммуноблоттинг. Анализ крови на антитела к ВИЧ 2 или ВИЧ 1 можно брать уже через две недели после предполагаемого контакта. Исследование выполняется с помощью ИФА может давать ложноположительные, либо ложноотрицательные результаты.

Что происходит при попадании в организм
Проникая в организм человека, вирус иммунодефицита должен связаться с восприимчивыми (иммунокомпетентными клетками). В этом ему помогают CD4+-антигены, располагающиеся на соответствующих клетках человека.
Оболочка вируса содержит белки тканевой совместимости человека. Поэтому его проникновение происходит беспрепятственно со стороны иммунной системы. После соединения группы вирусов к клеткам человека происходит проникновение РНК вируса во внутриклеточное пространство. С помощью фермента обратной транскриптазы начинается синтез ДНК по информации, которую содержал вирус (вместо нормального ДНК человека). При этом клетка изменяет свои функции, создавая новую частицу вируса и гибнет. Из нее выходит частица, которая присоединяется к новой клетке и все начинается заново.
Когда вирусные частицы выходят в кровь, организм начинает вырабатывать специфические факторы для их уничтожения. Однако они не действуют на те частицы, которые уже находятся внутри клеток.
Гибель нормальных клеток человека, а это клетки иммунной системы, приводит к развитию иммунодефицита. Когда нормальных, не пораженных вирусом клеток начинает не хватать для обеспечения адекватного иммунного ответа, развивается СПИД.
Для данной стадии характерным является развитие злокачественных новообразований, либо присоединение оппортунистической инфекции.
Профилактика
ВИЧ передается исключительно от лица с ВИЧ-инфекцией к здоровому человеку. Для того, чтобы уберечься от развития данного заболевания, необходимо знать его основные пути передачи:
- при незащищенном половом акте (особенно при анальном контакте);
- инъекционная наркомания;
- переливания препаратов крови;
- от матери к ребенку во время беременности.
Профилактические мероприятия во всем мире сводятся к следующим правилам:
- Любая форма полового контакта со случайным партнером должна проходить с использованием презервативов.
- После незащищенного полового акта, необходимо механическим путем удалить выделения с полового члена и влагалища.
- При взятии донорской крови должен быть сделан анализ на ВИЧ.
- Отказ от наркотических веществ.
- При контакте другого лица с ВИЧ-инфекцией, необходимо убедиться в целостности кожных покровов и слизистых оболочек обеих партнеров. Если такие имеются – необходимо немедленно обратиться за медицинской помощью и обработать поврежденную поверхность.
- Беременная женщина должна быть обследована на ВИЧ-инфекцию для исключения вертикального способа передачи.
Мужчинам и женщинам, даже не имеющим риска заражения ВИЧ-инфекцией, рекомендуют ежегодно проходить анонимный тест на ВИЧ. Это позволит проверить свой статус и начать своевременное лечение.
Сколько живут ВИЧ-инфицированные взрослые?
До развития СПИДа – терминальной стадии заболевания – может пройти достаточно длительный период времени. Точную цифру обозначить невозможно.
У любого пациента после попадания вируса в кровь запускается процесс угнетения иммунитета. Длительность этого этапа различна и зависит от следующих факторов:
- наличия вредных привычек;
- уровня повседневной активности;
- инфицирования ЗППП;
- особенностей антивирусной терапии, проводимой при первичных проявлениях на начальной (ранней) стадии ВИЧ-инфекции;
- соблюдения пациентом врачебных рекомендаций в течение рассматриваемого периода и особенно последнего месяца фазы.
Обычно жизнь ВИЧ-положительного человека от момента первых проявлений до развития синдрома длится около 15 лет. Однако нередко больные с острой ВИЧ-инфекцией умирают буквально за несколько месяцев. Многое зависит от возможностей и состояния здоровья, которым располагает пациент в течение последнего месяца стадии.
Принципы лечения
На сегодняшний день медицина не знает лекарства от вируса иммунодефицита человека. В системе ВОЗ предусматривается ведение терапии инфицированных в двух основных направлениях: вирусологическое лечение и поддержание иммунной системы. К излечению человека такой подход не приводит, однако, позволяет притормозить процесс репликации вируса и улучшить состояние человека. Кроме этого, специалистами ведется контроль над течением сопутствующих заболеваний при поражении любого органа.
Вирусологическое лечение
Лечение ВИЧ осуществляется тремя разновидностями препаратов:
- ингибиторами проникновения. Оказывают негативное влияние на вирусные частицы, не позволяя им прикрепиться к Т-лимфоцитам и проникнуть внутрь;
- ингибиторами вирусной протеазы. Лекарства ответственны за формирование полноценных вирусов. Наблюдается процесс образования новых вирусов, которые не способны поразить прочие лимфоциты;
- комбинированными препаратами.
При одновременном приеме медикаментов вирус не способен достигнуть клеток и мутировать их. Параллельно назначаются препараты, подавляющие вторичные вирусные, бактериальные и грибковые недуги.
Иммунологическое и клиническое лечение
Люди, которые являются носителями ВИЧ-инфекции, принимают иммуномодуляторы. В числе используемых средств Инозин пранобекс, повышающий концентрацию лимфоцитов (клеток CD4 в крови) больного, приводящий в активность некоторые фракции лейкоцитов. Однако антивирусный эффект этого типа лекарств не распространяется на ВИЧ, а касается только лечения сопутствующих инфекций.Средство группы интерферонов – Виферон – противовирусное и иммуномодулирующее лекарство. Назначается медикамент в случае диагностирования саркома Капоши, микоза. При терапии препаратом усиливается деятельность Т-хелперов и стимулируется процесс выработки лимфоцитов.

Лечение легочных проявлений
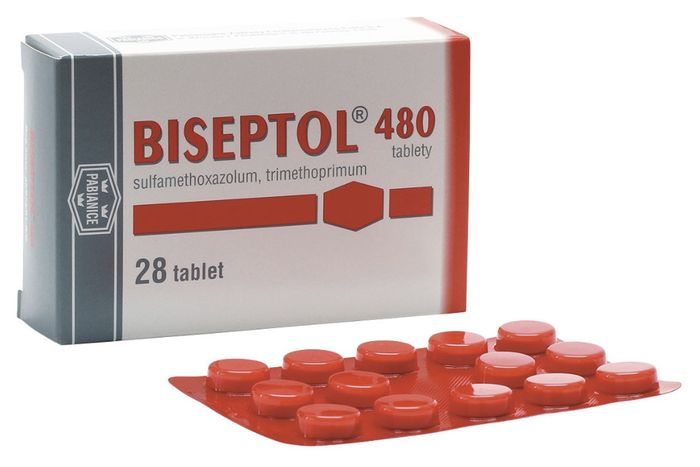
Быть носителем ВИЧ – значит, не избежать воспаления легких, которое развивается после 3 стадии недуга.Основной препарат, применяемый в терапевтических целях – Бисептол. Действующие компоненты лекарства направлены на устранение провокаторов пневмонии. Заменить средство можно Пентамидином. Одновременное назначение лекарств не характерно в случае лечения легочных проявлений, поскольку усиление эффекта от приема лекарств не происходит. В случае проведения соответствующего лечения больной наблюдает улучшения уже на 5 день от начала курса.Параллельно осуществляются терапия проявившегося кандидоза, туберкулеза легких.
Клинические проявления
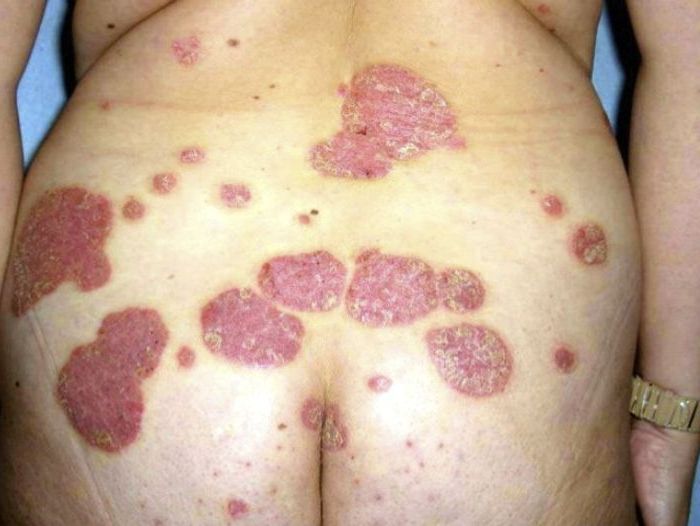
Фаза вторичных проявлений – период, предшествующий стадии СПИДа, характеризуется выраженностью клинических проявлений. Больной страдает от признаков вирусной интоксикации. Речь идет о лихорадке и диарее неясной природы длительностью более 1 месяца. Иногда у инфицированного развиваются такие патологии, как токсоплазмоз, кандидозный эзофагит. На стадии 4а Саркома Капоши не выявляется.С течением времени наблюдаются нарушения на уровне клеточного иммунитета. После месяца неясной лихорадки у пациента диагностируется потеря веса более 10% от исходного. В крови человека определяется уменьшение количества лимфоцитов, развивается анемия.На фоне ослабленной иммунной системы у больного проявляются сразу легкие поражения кожи и слизистых оболочек, которые со временем перерастают в герпес с поражением внутренних органов. Диагностируются бактериальные, грибковые заболевания.На подступах к СПИДу пациент страдает затяжными грибковыми поражениями, например, кандидозом пищевода, трахеи и бронхов. Человека одолевают тяжелые бактериальные инфекции, развивается рецидивирующий герпес, саркома Капоши, пневмония, поражения ЦНС. Прочие хронические недуги приобретают более выраженную форму.
Саркома Капоши
Заболевание диагностируется у инфицированного человека в период проявления вторичных патологий. Недуг представляет собой многочисленные злокачественные поражения дермы. Чаще всего развитие заболевания сопровождается поражением слизистой ротовой полости и лимфоузлов. Характеризуется саркома Капоши кожными пятнами синевато-красного цвета, которые позже трансформируются в опухоли до 5 см в диаметре.
Характеристики 4 стадии заболевания ВИЧ

Стадия проявлений вторичных заболеваний может наступить как спустя несколько лет после первых симптомов, так и через месяцы от начала характерной симптоматики. Как скоро прогрессирует патология, зависит от уровня иммунитета пациента.
В числе основных признаков фазы прогрессирования характерных симптомов оказывается переход к стойкому иммунодефициту. Об этом свидетельствует уменьшение концентрации клеток CD4 в крови больного.
В таблицу ниже занесем основные характеристики 4 (четвертой) стадии ВИЧ:
| Симптом | Пояснение |
| Кахексия | уменьшение веса на уровень более 10% от исходного |
| Поражения легких | туберкулез и пр. |
| Константное лихорадочное состояние | при температуре 37,5 градусов на протяжении месяца |
| Диарея | протекает более 30 дней в сопровождении криптоспоридиоза |
| Поражения кожного покрова, слизистой | микоз, герпес и др. |
| Молочница внутренних органов | легкие, бронхи, пищевод |
| Онкология | особое место выделяется саркома Капоши |
| Заболевания, вызванные вирусом герпеса | опоясывающий лишай |
| Приумножение размеров некоторых органов | страдает селезенка, лимфатические узлы |
| Утрата функциональных возможностей | пациент лежит большую часть времени |

За описываемым этапом следует терминальная СПИД-стадия, которая завершается летальным исходом больного.
Далее речь пойдет о том, сколько стадий на этом этапе предстоит пройти инфицированному и как изменяется состояние больного.
Стадия 4а
Период наступает, когда завершается субклиническая стадия – через 8-10 лет после инфицирования. В этот период пациент подвержен различным инфекционным заражениям, а именно:
- вирусным;
- бактериальным;
- грибковым;
- протозойным.
В процессе развития инфекционных процессов страдают слизистые ротовой полости и кожа, органы дыхательной и мочеполовой системы.
https://youtube.com/watch?v=zneKGoINAic
Стадия 4б
Период наступает спустя 9-12 лет после заражения ВИЧ. Когда пациенту диагностируют эту фазу патологии, речь заходит о стремительном прогрессировании болезни, которое приводит к снижению уровня адаптации человеческого организма. Больной переходит на легкий труд, начинает страдать от инвалидности. Не за горами развитие синдрома приобретенного иммунодефицита (СПИДа) – столь ненавистного людьми диагноза.
Стадия 4в
Фаза 4в наступает через 15 лет после инфицирования. Часто больные не доживают до этой стадии ВИЧ. Объясняется этот факт стремительным развитием вторичных недугов бактериального, грибкового, протозойного характера.
Когда наступает эта высокоактивная фаза, говорят о факте приспособленности вируса к лекарствам, применимым до этой стадии (в период 4а, 4б). Следовательно, чтобы замедлить переход 4в в СПИД необходимо сменить препараты.
Чувствительность вируса иммунодефицита человека к внешним воздействиям
В естественных условиях сухой среды, вирус сохраняет активность в течение нескольких часов. В жидких средах, которые содержат большое количество частиц ВИЧ (как в эякуляте или крови), его активность может сохраняться до нескольких суток.
ВИЧ чувствителен к воздействию высоких температур. При нагревании в течение получаса до температуры 56°C, инфекционный титр снижается в 100 раз. Для гибели в температуре 70-80°C необходимо не более 10 минут.
Некоторые химические вещества также способны убить ВИЧ. Так, при обработке поверхности 70% этиловым спиртом, вирионы погибают в течение минуты.
Заменой данному средству могут стать:
- 6% раствор перекиси водорода;
- 0,5% раствор гипохлорида натрия;
- 5% раствор лизола;
- 1% раствор глутаральдегида;
- раствор ацетона либо эфира.