Пульс у ребенка годовалого, 2-11 лет, новорожденного. норма, учащенный, давление
Содержание:
- Почему меняются показатели
- Патологическая тахикардия у ребёнка
- Какие могут быть причины пониженного давления у ребенка. Как лечить гипотензию
- Как правильно измерить ЧСС и АД у детей
- Нормы пульса здорового человека
- Нормы ЧСС ребенка от 1 до 10 лет (таблица)
- О чем говорит учащенное, пониженное сердцебиение
- Причины отклонения пульса от нормы
- Как подсчитать ЧСС?
- Что такое ЧСС и ЧДД у детей
- Пульс и возраст
Почему меняются показатели
Если меняются показатели вне заболеваний (например, при перегревании), то после окончания действия внешнего фактора они за 3-7 минут приходят в норму. Постоянно учащенный пульс бывает при:
- вирусной, бактериальной инфекции;
- закислении крови (ацидоз);
- анемии (снижении гемоглобина и эритроцитов);
- болезнях бронхов и легких с дыхательной недостаточностью (например, при астме, тяжелой пневмонии);
- повышении функции щитовидной железы (гипертиреоз, тиреотоксикоз);
- опухоли мозгового слоя надпочечников (феохромоцитома);
- применении препаратов, стимулирующих работу сердца (Эуфиллин, Атропин, лекарства от астмы, гормоны);
- вегетативной дисфункции (нейроциркуляторной дистонии), чаще развивающейся у подростков;
- воспалении сердца – миокардит, эндокардит, перикардит;
- пороках клапанов, крупных сосудов, дефектов межжелудочковой, межпредсердной перегородки;
- туберкулезе;
- врожденных нарушениях строения проводящей системы сердца (например, синдром Вольфа-Паркинсона-Уайта).
Замедленный ритм сердца характерен для повышенного внутричерепного давления (опухоль, отек мозга, тромбоз синусов), тяжелой формы нарушения питания (гипотрофии), почечной недостаточности, вирусном гепатите, брюшном тифе. Он может появиться в период выздоровления после инфекционного заболевания.
Тяжелее всего протекает снижение ЧСС при блокаде проводимости в миокарде. У ребенка такая аритмия приводит к быстрой потере сознания. Умеренно ускоренный ритм дети переносят обычно лучше.
Частота дыхания повышается при:
- спазме бронхов или воспалении (бронхиальная астма, бронхит);
- лихорадке;
- заболеваниях легких – пневмония, туберкулез, сдавление при скоплении жидкости в плевральной полости, опухоли;
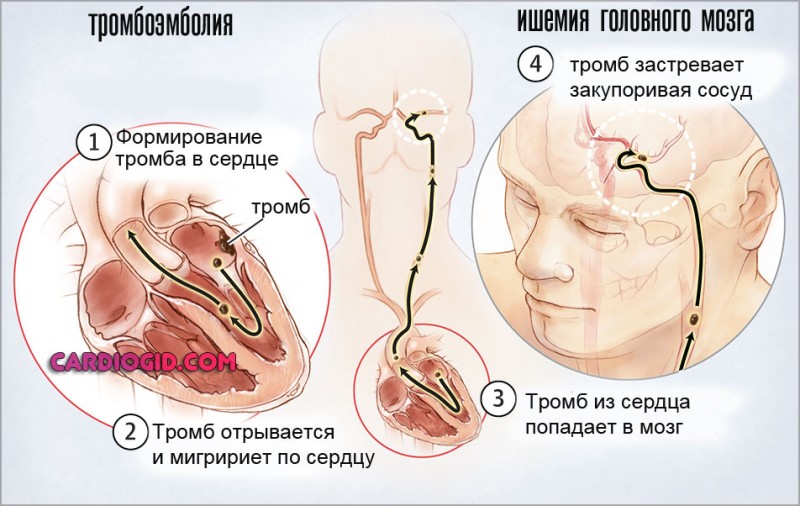
- закупорке ветви легочной артерии тромбом, эмболом (тромбоэмболия);
- боли в грудной клетке;
- заболеваниях нервной системы, истерии;
- выраженной анемии;
- сердечной недостаточности на фоне миокардита, порока сердца;
- переполнении желудка, вздутии живота.
Снижение ЧДД бывает при опухоли головного мозга, отеке, воспалении мозговых оболочек (менингит). Причиной может быть тяжелая недостаточность работы почек, печени, острое начало диабета с коматозного состояния, отравление.
Патологическая тахикардия у ребёнка
Если после снижения температуры от 39,2 или 38,5 до 36-37 учащённое сердцебиение и пульс не пришли в норму, то это говорит о том, что:
- организм не в состоянии справиться с токсинами вирусов или бактерий, и возможно развитие осложнений;
- у ребёнка есть какое-то сердечное заболевание;
- инфекция привела к развитию миокардита, или это заболевание было у ребёнка ещё до лихорадки.
Поэтому после сбивания температуры важно проверить, какой пульс у ребёнка, вернулся ли он к стандартным значениям. Если нет, то нужно обратиться к кардиологу
Особенно нужно с этим поторопиться, если пульс неровный, и в биении сердца ощущаются перебои или остановки.
Тахикардия может симптомом таких заболеваний или состояний:
- патологической дегидратации, или обезвоживание;
- ожирение;
- пороки сердца;
- дистония нейроциркуляторная или вегетососудистая;
- кардиопатия – развитие патологических изменений в сердечной мышце;
- заболевание щитовидной железы, связанное с усилением секреции – тиреотоксикоз;
- анемия (малокровие).
На то, что к простуде с температурой 38,7 или 39,5 присоединился сердечный или другой серьёзный недуг, вызывающий тахикардию, кроме показаний термометра и тонометра, вам могут указать такие признаки:
- ребёнок очень бледный;
- появились боли в области грудной клетки;
- на шее набухли вены;
- на коже появился липкий холодный пот;
- появилась одышка;
- ребёнка тошнит;
- обморок или близкое в нему состояние.
При появлении любого из этих симптомов нужно срочно вызвать скорую помощь. Лекарства самим в этом случае давать не нужно, в том числе и жаропонижающие – можно сделать хуже. Нужно:
- обеспечить доступ свежего воздуха;
- положить на лоб и шею влажное полотенце.
Какие могут быть причины пониженного давления у ребенка. Как лечить гипотензию
Гипотензия – это понижение артериального давления. В разное время суток у человека может быть физиологическое снижение давления, и вызвано это, к примеру, обедом или ужином, активными тренировками, нахождением в душном помещении. Также может оказать влияние наследственная предрасположенность. Такая ситуация может наблюдаться у совершенно здоровых детей. Понижение давления не влияет сильно на самочувствие ребенка, и никаких жалоб вы можете от него и не услышать. Но статистика свидетельствует, что 10% детей имеют хроническую гипотензию. Основные причины такого состояния следующие:
- Родовая травма.
- Ребенок часто страдает простудными и инфекционными заболеваниями.
- Серьезные умственные перегрузки.
- Низкая физическая активность.
- Стрессы.
- Высокая умственная нагрузка.
Симптоматика может быть различной, и зависит от причин, которые вызвали аномальное состояние. Можно выделить следующие причины, которые чаще всего встречаются:
- Частые головокружения.
- Быстрая утомляемость.
- Настроение часто меняется.
- Плаксивость и раздражительность.
- Головная боль давящего характера.
- Обидчивость.
- Повышенное потоотделение.
- После физической активности ноющие ощущения в области сердца.
- Влажные ладони.
Если у вашего ребенка наблюдаются несколько указанных выше симптомов, то следует обратиться за консультацией к доктору. Помните, что такие состояния могут быть вызваны не только пониженным давлением, но и другими, более серьезными заболеваниями, среди которых:
- Сахарный диабет;
- Черепно-мозговые травмы;
- Заболевания сердечнососудистой системы;
- Анемия;
- Реакция на медикаменты;
- Недостаток витаминов.
Поэтому обследование крайне необходимо, как и консультация невролога. Причины пониженного давления будут выяснены, и доктор назначит грамотное лечение. Когда основное заболевание будет установлено, ребенок сможет пройти курс необходимого медикаментозного лечения.
Безусловно, родители могут прибегнуть к советам народной медицины, но в качестве дополнительного метода лечения, но при этом следует получить согласие лечащего врача, чтобы не навредить организму ребенка. Есть ряд правил, которые мать должна выполнять постоянно:
- Четкое соблюдение режима.
- Спокойная атмосфера в доме.
- Ограничение пребывания за компьютером или телевизором перед тем, как лечь спать.
- Перегрузки и повышенная физическая активность запрещаются, а вот занятие плаванием, пешие прогулки или верховая езда показаны. Прогулки по парку или у моря окажут положительное влияние на организм и стабилизируют давление.
- Отличный тонизирующий и разогревающий эффект оказывает контрастный душ. Ребенка можно убедить принимать такие процедуры.
- Питание должно быть сбалансированным и полноценным. Меню должно состоять из каш, овощей, мяса, рыбы, фруктов, молочных продуктов. Крепкий чай с сахаром или медом будет кстати.
Как правильно измерить ЧСС и АД у детей
ЧСС и АД у детей измеряется только при полном спокойствии ребенка, что дает возможность получить максимально достоверную информацию. Давление лучше мерить стандартными тонометрами, а вот пульс – обычным методом, приложив пальцы руки к внутренней стороне запястья и посчитав количество ударов за минуту.
При подсчете частоты пульса нужно учитывать и уровень равномерность ударов – если он низкий, то это может свидетельствовать о развитии анемии у ребенка.
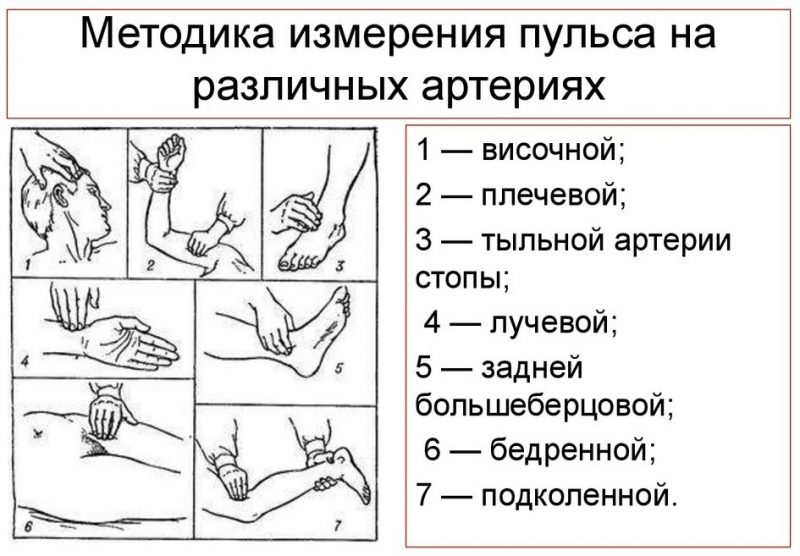
Кроме запястья, существует еще несколько мест, где можно четко прощупать пульс и посчитать количество ударов:
- подмышечные впадины – используются для замеров в младенческом возрасте;
- шея, ее передняя часть – придавливаться должна сонная артерия;
- сгиб локтя – для четкого прослушивания пульсации в плечевой артерии нужно приложить палец конкретно на сгиб локтя (с внутренней стороны).
Не стоит считать удары пульса в течение 10 или 15 секунд и затем полученный результат умножать соответственно на 6 или 4 – такие данные будут не совсем точными. Измерять пульс у детей нужно в течение 1 минуты, а для получения полной картины «поведения» сердечно-сосудистой системы такие замеры нужно делать на протяжении недели каждое утро.
Нормы пульса здорового человека
В самом понятии нормального пульса человека заложено оптимальное количество сердечных ударов в минуту. Но это не постоянная величина, на нее влияет пол, возраст, профессия, множество других внешних и внутренних факторов. Для удобства существует усредненный стандартный показатель. Он составляет:
- 110 -150 ударов /минуту у плода и новорожденного;
- 130 – у грудничков;
- 100 – у детей;
- 85 – у подростков и юношей;
- 70 – у взрослых мужчин и женщин;
- 55 – у пожилых.
Показатели средние, в норме для взрослых, например, диапазон широк: от 60 до 100 ударов в минуту.
У детей
Новорожденным принадлежит первенство в частоте сердечных сокращений, они достигают 150 (а иногда и 170) ударов/минуту. Это объясняется интенсивным ростом организма ребенка, его адаптацией к новой среде, высокими потребностями в питательных веществах, кислороде, максимальным уровнем обменных процессов.
Даже через год ЧСС сохраняется на уровне 130 ударов/минуту, и только к шести годам приблизительно «укладывается» в стандартные нормы. Причем, скорость возрастной нормализации пульса напрямую зависит от общего состояния здоровья ребенка, климатических условий, в которых он живет, образа питания, двигательной активности, умственного развития. Чем больше энергии необходимо растущему организму, тем чаще бьется его сердечко.
У женщин
Результаты пульсометрии всегда сравнивают с показателями нормы здорового человека. Ориентир – 60-80 ударов/минуту в спокойном состоянии. Допускаются отклонения в 10 единиц в обе стороны. Женщины – тот самый случай. У них априори ЧСС выше, чем у мужчин на 8-9 единиц, поэтому нормой считается пульс от 70 до 90 ударов/минуту при полном покое.
На ЧСС у женщин влияют:
- возраст;
- гормональный фон;
- сопутствующие заболевания;
- профессиональная занятость.
Физиологичны колебания пульсовой волны во время месячных, беременности, климакса. В последнем случае сочетание тахикардии с высоким давлением – повод для коррекции состояния специалистом, иначе период угасания репродуктивной активности женщины переносится крайне тяжело, может вызвать необратимые изменения внутренних органов с серьезными осложнениями.
У мужчин
У мужчин все прямолинейнее – ЧСС связана с профессиональной деятельностью. Физические нагрузки заставляют сердце работать медленно, но качественно, заполняя кровоток необходимым количеством крови, при этом нормой пульса считается 50-60 ударов в минуту.
Умственные нагрузки не дают такой тренированности сердцу. ЧСС должна быть в рамках 60-80 ударов/минуту, но у работников умственного труда может колебаться от 60 до 90 ударов в минуту, что является неблагоприятными условиями для сердечно-сосудистой системы, создает риск инфаркта, инсульта. В этом случае очень важен образ жизни, который ведет мужчина (вредные привычки, гиподинамия, переедание).
У беременных
С наступлением беременности генерирующаяся сердцем пульсовая волна подвергается физиологической корректировке. Она начинает частить. Это нормально. Но, учитывая, что норма ЧСС у женщин составляет от 70 до 90 ударов/минуту, нельзя пропустить патологическую тахикардию. Первый триместр допускает увеличение частоты на 10 единиц, третий – до 15. Это необходимо для перекачки увеличившегося почти в два раза объема циркулирующей крови в организме будущей мамы.
Кроме того, начиная с третьего триместра беременные много лежат, что вызывает небольшую тахикардию в силу анатомических особенностей. Поэтому для определения нормы пульса у беременных нужно точно знать его первоначальное значение: до беременности это может быть и 75, и 115.
У спортсменов
Спортсмены – все те же взрослые здоровые люди, поэтому ориентировочные нормы для них сохраняются. Однако тренировки закаляют сердце, заставляют его работать эргономично, поэтому сердцебиение у спортсменов-профессионалов всегда будет замедленным
При этом очень важно помнить, что при нагрузке оно всегда выше, чем в состоянии покоя. Максимум, допустимый при ходьбе – 100 ударов /минуту, бег – 150
Иными словами, пульсовые колебания могут быть значительными
Важно, чтобы они были физиологичными, не превышали допустимый предел. ЧСС 200 ударов/минуту и выше – критична
Возникает риск патологической аритмии, тахикардии, инфаркта. Эффективность, безопасность тренировок подтверждает учащение пульса на 30-50 единиц от исходного уровня.
Нормы ЧСС ребенка от 1 до 10 лет (таблица)
| Возраст ребенка | ЧСС во время бодрствования | ЧСС во время сна |
|---|---|---|
| Первые дни жизни | 100-205 | 90-160 |
| От 1 месяца до года | 100-190 | 90-160 |
| От года до двух лет | 100-140 | 80-120 |
| Дошкольник (от 2 до 4 лет) | 80-120 | 65-100 |
| Дошкольник (от 4 до 6 лет) | 75-120 | 60-95 |
| Младший школьный возраст (от 6 до 8 лет) | 75-110 | 58-90 |
| Младший школьный возраст (от 8 до 10 лет) | 75-90 | 50-90 |
Частота ударов сердца указывает на то, как работает сердечная мышца. Есть такое понятие, как минутный объем крови.Теперь вы можете заметить интересную особенность – чем ребенок младше, тем выше показатель его сердцебиения. Максимально часто бьется сердце у малыша в первый месяц его жизни. С чем это связано?
Минутный объем крови – это необходимое количество крови для того, чтобы насытить за минуту все ткани человеческого организма кислородом.
Что влияет на показатели минутного объема крови? Непосредственно сама ЧСС и СО, что расшифровывается как систолический (или ударный) объем.
Когда ребенок подрастает, вместе с ним растет и его сердце. С увеличением размеров сердца, расширяется и круг его возможностей. Систолический объем становится все меньше, потому что сердце получает возможность самостоятельно справляться с необходимой нагрузкой.
А что же делать маленькому сердцу новорожденных детей, которое из-за своего маленького размера еще пока не может выполнять все необходимые задачи? Правильно, ему остается только увеличивать ЧСС, чтобы достичь необходимого уровня минутного объема крови. Вот и все решение сложной загадки, почему у новорожденного в норме сердце бьется очень быстро.
О чем говорит учащенное, пониженное сердцебиение
Ускоренный пульс может проявляться, как следствие таких факторов:
- физическая активность;
- перегрев тела;
- эмоциональное возбуждение;
Данные факторы являются нормальными и не требуют медицинской помощи, так, как сердечный ритм быстро восстанавливается в состоянии покоя. При возникновении повышенного ЧСС без видимых на то причин необходимо оказание помощи ребенку.
Оно может проявляться как следствие таких факторов:
- переутомление – требуется снижения активности и отдыха;
- заболевания нервной системы;
- ацидоз;
- гипоксия;
- инфекция с повышением температуры тела;
- сердечная недостаточность;
- миокардит;
- эндокардит;
- врожденные патологии сердца;
Опасность состоит в том, что патологические состояния могут привести к дефициту питательных веществ в коронарных капиллярах, который образуется при перегрузках сердца. Данные факторы без врачебного внимания могут привести к фибрилляции желудочков сердца и необходимости реанимационных мероприятий.
Пониженное сердцебиение имеет название брадикардия и свидетельствует о наличии таких проблем:
- гипотензия – недостаточное кровяное давление;
- эндокардит – воспаление внутренней оболочки сердечной мышцы;
- миокардит – поражение сердца;
- недостаточная выработка гормонов щитовидной железы;
- голодание;
- переохлаждение;
Опасность состоит в том, что при снижении сердечного ритма до отметки в 40 ударов и ниже, требуется неотложная медицинская помощь. При пониженном ЧСС ребенок чувствует общую усталость тела, головокружение, желание спать, слабость.
Причины отклонения пульса от нормы
Частота сокращений сердца может снижаться по разным факторам.
Низкие показатели
Если количество ударов уменьшается, то это состояние называют брадикардией. Такой диагноз ставят, если показатели пульса на протяжении длительного времени ниже на 30 ударов. При этом заболевании часто падает и давление крови в артериях. Заметить проблему можно по:
- бледности кожного покрова;
- частым головокружениям;
- слабости и быстрой утомляемости.
Если сердце у ребенка сокращается медленнее, чем должно, необходимо посетить врача и провести обследование. Подобные проблемы могут стать причиной сердечной недостаточности. Развитие брадикардии происходит, если ребенок страдает:
- гипотиреозом;
- вегетативными расстройствами;
- миокардитом;
- врожденными пороками сердца;
- патологиями головного мозга;
- интоксикацией в результате попадания в организм тяжелых металлов, спирта, лекарственных средств.
Слабый пульс считается нормой только у спортсменов в связи с высокой тренированностью сердечно-сосудистой системы. Но, если при регулярных занятиях спортом ребенок жалуется на плохое самочувствие его нужно отвести к врачу.
Учащение сердцебиения
Если в спокойном состоянии жизненно важный орган сокращается чаще, чем должно, то диагностируют тахикардию. Подобные проблемы могут быть связаны с:
- анемией;
- тиреотоксикозом;
- патологиями сердца и сосудов вроде миокардита, эндокардита, кардионевроза или ревмокардита;
- инфекционными поражениями органов дыхательной системы;
- вегето-сосудистой дистонией.
Учащение пульса происходит в ответ на стрессы, эмоциональные напряжения, переутомление, перегрев или обезвоживание.
Тахикардия может приводить к значительному ухудшению состояния больного. При этом:
- ощущаются сильные удары в груди;
- кружится и болит голова;
- темнеет в глазах;
- шумит в ушах.
В таком состоянии необходимо обследовать ребенка, чтобы определить причину отклонений.
Сердцебиение при физических нагрузках
Важно также знать, как часто должно сокращаться сердце при физических нагрузках. Это поможет подобрать оптимальные для малыша виды спорта, не перегружая организм
Нормы определяются так: от 220 отнять возраст ребенка. Полученное число и является показателем пульса во время нагрузок.
Брадикардия у ребенка в подавляющем большинстве случаев не проявляется клинически, так как связана с функциональными нарушениями. Но иногда могут наблюдаться: головокружение, общая слабость, потливость, рвота, похолодание конечностей, обморок.
Среди причин можно выделить функциональные и органические. К первым наиболее часто относятся:
- занятия спортом;
- нейроциркуляторная дистония;
- парадоксальная реакция на стресс;
- усталость.
Примером функциональной брадикардии может быть потеря сознания у девочки-подростка, которая порезала палец и увидела кровь.
К органическим причинам относятся преимущественно структурные нарушения.
Отклонение от таблицы норм ЧСС может быть во многих случаях:
- жаркая погода;
- выполнение физических упражнений;
- эмоциональные потрясения – испуг, стресс;
- менструальный цикл у девочек-подростков;
Данные факторы не относятся к категории потенциально опасных, так, как частота сердечных сокращений выравнивается в состоянии покоя.
Как подсчитать ЧСС?
Кончиками 2, 3, 4 пальцев нащупайте артерию, нежно прижмите ее. Считайте удары сердцебиения за 60 секунд. Чтобы четко уяснить ЧСС у ребёнка, проводят повторные измерения. Во время глубокого сна пульс детей минимальный, примерно в 10–12 часов достигает максимального значения.
Подсчитать количество ударов сердца можно несколькими способами: путем пальпации или с помощью специального медицинского аппарата.
У новорожденных пульс меряют в области сонной артерии, которая находится на шее. Это единственное место на теле новорожденного, где можно отчетливо услышать биение сердца. Чтобы подсчитать количество ударов у детей постарше и подростков, нужно использовать лучевую артерию, на что есть несколько причин: это место доступнее; при подсчете не возникает трудностей как у ребенка, так и взрослого.
Чтобы прощупать пульс у подростка, нужно два пальца – средний и указательный – разместить на 1-2 сантиметра выше запястья. Подсчет нужно проводить за 15 или 30 секунд, после чего полученную цифру умножить на 4 или 2 соответственно. Если у ребенка поставлен диагноз “аритмия”, то подсчитывать лучше за полные 60 секунд для более полного получения информации.
Чтобы определить норму пульса для определенного ребенка, нужно подсчитывать его несколько раз в сутки на протяжении нескольких дней. При проведении подсчета следует учитывать положение тела ребенка: в состоянии покоя и лежа частота будет меньше, чем в стоячем или сидячем положении. Независимо от пола и возраста человека, врачи рекомендуют проводить подсчет в положении лежа, только так будет показана более правдивая информация.
Чтобы не получать ложные данные, не нужно измерять пульс после приема пищи, после занятий спортом и в холодном или жарком помещении. Это будет влиять на давление стенок артерий и частоту ритма. Только в состоянии покоя можно увидеть истинную работу сердечной мышцы.
| Возраст | Среднее значение пульса (уд./мин.) | Границы норма пульса (уд./мин.) |
| до 1 мес. | 140 | 110-170 |
| 1-12 мес. | 130 | 102-162 |
| 1-2 года | 124 | 94-154 |
| 2-4 года | 115 | 90-140 |
| 4-6 лет | 106 | 86-126 |
| 6-8 лет | 98 | 78-118 |
| 8-10 лет | 88 | 68-108 |
| 10-12 лет | 80 | 60-100 |
| 12-15 лет | 75 | 55-95 |
Что такое ЧСС и ЧДД у детей
ЧСС у детей – это частота сердечных сокращений, а ЧДД означает частоту дыхательных движений. Принято измерение этих показателей проводить за одну минуту. ЧСС у подавляющего большинства можно определить по пульсации артерий, исключением бывает слишком частый предсердный ритм с дефицитом пульса. За дыхательное движение принимают один цикл, то есть вдох и выдох считают вместе.
Что влияет на показатели
На частоту сокращений сердечной мышцы и ритм дыхания оказывают влияние факторы внешней среды:
- температура воздуха (выше в жаркое время года);
- содержание кислорода и углекислого газа (ускоряются в душном помещении);
- атмосферное давление (повышаются при снижении);
- время суток (ночью меньше).
Показатели также могут колебаться в зависимости от эмоций, физической нагрузки, приема пищи и ее температуры, водных процедур. У новорожденных очень быстро ускоряется пульс при крике, беспокойстве и любой двигательной активности. У абсолютно здорового ребенка ритм может меняться при дыхании (дыхательная аритмия), когда на вдохе пульс ускоряется, а на выдохе становится медленнее.
Обычно отклонения в таких случаях незначительные, они самостоятельно приходят к норме, так как организм ребенка приспосабливается к изменениям. Более существенные нарушения работы сердечно-сосудистой и дыхательной систем бывают при заболеваниях. Причем они не всегда связаны с сердцем или легкими. Ритм меняется при патологиях нервной системы, инфекциях, болезнях почек, надпочечников, гипофиза и гипоталамуса головного мозга, щитовидной железы.
Кто проверяет значения
Определение частоты пульса и дыхания входит в первичный осмотр педиатра, но даже выявление отклонения не дает возможности поставить диагноз. Это объясняется тем, что слишком много факторов влияет на показатели. Поэтому всегда учитывается и остальная симптоматика:
- тяжелое (затрудненное) дыхание (мышцы грудной клетки и живота принимают участие во вдохе и выдохе);
- изменение цвета кожи – бледность, синеватый оттенок;
- отечность лица, ног;
- увеличение печени;
- наличие застойных процессов в легких, хрипы;
- шум при работе сердца, изменение ритма, звучности тонов, появление акцентов над проекцией крупных сосудов.
Для выявления заболевания назначается обследование: ЭКГ, рентгенография грудной клетки, анализы крови, мочи. Затем, при необходимости, ребенка направляют к узким специалистам для углубленной диагностики.
Пульс и возраст
Раньше ЧСС плода узнавали только на 5-6 месяце беременности (выслушивали стетоскопом), сейчас пульс плода можно определить с помощью ультразвукового метода (вагинальный датчик) у эмбриона размером 2 мм (норма – 75 уд/мин) и по мере его роста (5 мм – 100 уд/мин, 15 мм – 130 уд/мин). В ходе наблюдения за течением беременности частоту сердечных сокращений обычно начинают оценивать с 4-5 недели беременности. Полученные данные сравнивают с табличными нормами ЧСС плода по неделям:
| Срок беременности (недели) | Норма ЧСС (ударов в 1 минуту) |
|---|---|
| 4-5 | 80-103 |
| 6 | 100-130 |
| 7 | 130-150 |
| 8 | 150-170 |
| 9-10 | 170-190 |
| 11-40 | 140-160 |
По частоте сердечных сокращений плода можно узнать его состояние: если пульс малыша меняется в сторону увеличения, можно предположить нехватку кислорода, но по мере нарастания гипоксии пульс начинает снижаться, а его значения меньше 120 ударов в минуту уже указывают на острое кислородное голодание, грозящее нежелательными последствиями вплоть до гибели.
Нормы пульса у детей, особенно новорожденных и малышей-дошкольников, заметно отличаются от значений, свойственных для подросткового и юношеского возраста. Мы, взрослые, и сами замечали, что маленькое сердечко стучит чаще и не так громко. Чтобы четко знать, находится ли данный показатель в пределах нормальных значений, существует таблица норм пульса по возрасту, которой может пользоваться каждый человек:
| Возраст | Пределы нормальных значений (уд/мин) |
|---|---|
| новорожденные (до 1 месяца жизни) | 110-170 |
| от 1 месяца до 1 года | 100-160 |
| от 1 года до 2 лет | 95-155 |
| 2-4 года | 90-140 |
| 4-6 лет | 85-125 |
| 6-8 лет | 78-118 |
| 8-10 лет | 70-110 |
| 10-12 лет | 60-100 |
| 12-15 лет | 55-95 |
| 15-50 лет | 60-80 |
| 50-60 лет | 65-85 |
| 60-80 лет | 70-90 |
Таким образом, по данным таблицы видно, что норма ЧСС у детей после года имеет тенденцию к постепенному снижению, пульс 100 не является признаком патологии практически до 12 лет, а пульс 90 до 15-летнего возраста. Позже (после 16 лет) такие показатели могут указывать на развитие тахикардии, причину которой предстоит найти кардиологу.
Нормальный пульс здорового человека в пределах 60-80 ударов в минуту начинает регистрироваться приблизительно с 16-летнего возраста. После 50 лет, если со здоровьем все в порядке, наблюдается незначительное повышение пульса (10 ударов в минуту за 30 лет жизни).