Сколько стоит удаление желчного пузыря
Содержание:
Мнение редакции
В процессе сбора материала для статьи, мы проанализировали большое количество частных клиник, и остановились на Центре лапароскопической хирургии. Этот медицинский центр организован на базе 3-х лучших лечебных учреждений Москвы – ГКБ № 52, Первой Градской и Юсуповской больнице.
Несмотря на единое межклиническое объединение, стоимость эндоскопического вмешательства разнится. Это позволяет пациенту сделать операцию лапароскопия цена которой при высоком качестве исполнения доступна каждому.
В своем выборе медицинского центра для лапароскопического лечения мы руководствовались данными нескольких независимых медицинских порталов, а также оценкой по каждому из критериев, приведенных выше.
https://youtube.com/watch?v=debR0b76Z_A
Подготовка к холецистэктомии
Подготовка к холецистэктомии влияет на ход операции о восстановление после неё. Назначенные обследования помогают врачу оценить состояние пациента, выбрать вид оперативного вмешательства.
Для этих целей назначаются:
- Лабораторные анализы (общие исследования крови, мочи, биохимия, обследование на гепатиты С и В, коагулограмма, установление группы крови и резус-фактора, обследование на сифилис).
- Ультразвуковая диагностика жёлчного пузыря, печени, других органов при необходимости.
- Флюорография лёгких.
- Электрокардиограмма.
С целью исследования пищеварительного тракта дополнительно могут назначить колоноскопию и фиброгастроскопию. После обследований необходимо посетить врача-терапевта. Для некоторых пациентов может понадобиться консультация специалистов узкого профиля.
Если при обследовании выявлены сопутствующие заболевания, назначается медикаментозная терапия с целью их компенсации. Операция переносится.
На протяжении предшествующего операции дня следует употреблять лёгкую пищу. С шести вечера до холецистэкомии пациенты голодают. За это время больным делают две очистительные клизмы.
Лапароскопическая холецистэктомия в плане подготовки не отличается от традиционной.
Перед операцией немаловажно и психологическое состояние пациента. Если накануне беспокоят сильная тревога и бессонница, назначаются снотворные, успокоительные препараты
Способы удаления желчного пузыря
Первая методика подразумевает удаление желчного пузыря через широкий полостной разрез стенок брюшины с принудительным сдвиганием в стороны окружающих пузырь органов и тканей. Эта методика применяется в основном в острых случаях, когда наблюдаются высокая степень инфицирования и сильные воспаления желчного пузыря, а также в случае крупных размеров камней, которые по-другому удалить не получается.
Также открытая холецистэктомия на желчном пузыре назначается при наличии противопоказаний к проведению лапароскопии. Такая операция стоит гораздо меньше, чем лапароскопия желчного пузыря, однако реабилитационный период после такого вмешательства – гораздо больше (от одного до двух месяцев).
Одним из преимуществ такой методики специалисты называют обеспечение хорошего доступа в операционное поле, при котором хирург может без помех осмотреть и прозондировать не только сам желчный пузырь, но и его протоки, и провести (при необходимости) исследования при помощи контрастных веществ.
Главными недостатками этого способа являются:
- большой размер послеоперационного рубца;
- долгий восстановительный период;
- косметический дискомфорт, возникающий у пациента после операции;
- повышенный риск послеоперационных осложнений.
Этапы полостной холецистэктомии:
- разрез передней стенки брюшины;
- ревизия области патологии;
- клипирование или перевязывание пузырного протока и близлежащих кровоснабжающих артерий;
- удаление органа и извлечение его наружу;
- обработка послеоперационного ложа;
- дренирование для отвода послеоперационных жидкостей;
- ушивание операционной раны.
Суть этой методики заключается в том, что специальные инструменты и видеокамера для контроля процесса удаления вводятся через маленькие (не более одного сантиметра) проколы в брюшной полости. Как следствие – минимальные размеры послеоперационных ран и минимизация риска послеоперационных осложнений. При успешном проведении такой операции больного могут выписать из стационара на второй-четвертый день после удаления желчного пузыря, а срок реабилитации редко превышает двадцать дней.
Лапароскопическое удаление желчного пузыря состоит из следующих этапов:
| № | Полезная информация |
|---|---|
| 1 | прокалывание брюшной стенки (четыре прокола) |
| 2 | введение в операционное поле лапароскопических инструментов (видеокамера, манипуляторы и троакары) |
| 3 | закачивание углекислоты в брюшину для обеспечения лучшего обзора операционного поля |
| 4 | клипирование с последующим отсечением желчных протоков и кровоснабжающих артерий удаляемого органа |
| 5 | иссечение пузыря с последующим его извлечением из организма |
| 6 | извлечение инструментов |
| 7 | ушивание мест операционных проколов |
Как правило, лапароскопическая холецистэктомия длится один час, хотя может затянуться и на два, если в ходе операции возникнут непредвиденные сложности.
Если камни в удаляемом органе достаточно крупные, то перед извлечением пузыря наружу их дробят на более мелкие осколки. Иногда в подпеченочное пространство ставится дренаж для обеспечения оттока жидкости.
Последствия и осложнения
Любая операция – это серьезное вмешательство в работу организма, потому исключить риск проявления осложнений в раннем и позднем послеоперационном периоде практически невозможно. Последствия различаются для методик дробления и оперативных практик.
При измельчении камней есть следующие риски:
- травмы стенок краями камня;
- развитие воспалительного процесса;
- закупорка протока желчными отломками;
- ожог от лазера или химического соединения;
- повторное образование отложений.
Полостные операции, в том числе лапаротомия не менее опасны. Есть вероятность таких последствий:
- массивная потеря крови (особенно при удалении органа);
- расхождение швов после операции;
- бактериальные осложнения, заражение крови.
Всегда ли удаляют желчные камни (конкременты) из пузыря или можно жить с ними. Да, потому что операция является оптимальным решением, и этот факт может подтвердить любой доктор. Отказ от вмешательства обрекает больного на постоянные мучения, острое появление симптомов холецистита и приступов почечной колики.
Быть на связи с врачом в период восстановления
После того, как прооперированный больной оказался дома, нужно первое время обращать особое внимание на свое состояние, так как любое оперативное вмешательство – это определенный стресс для организма

При первых же вероятных симптомах обращаться ко врачу:
Отечность ног.
Неприятные болевые ощущения при мочеиспускании и кровь, обнаруженная в моче.
Болевые ощущения и покраснение (отек).
Выделения любого характера в области проколов.
Длительное газообразование.
Трудности с дыханием и болевые ощущения в груди.
Обратить внимание на цвет мочи и стула, если моча темная, а стул слишком светлый – это может указывать на желтуху.
Если возникшая боль не утихает при приеме анальгетиков.
Высокая температура может говорить о возникшем инфицировании.
Кровяные сгустки в стуле.
Нарастающие болевые ощущения в животе.
Особенности послеоперационного питания
Поскольку лишь по истечении 8–11 дней после проведения лапароскопической операции печень в полной мере возлагает на себя функцию удаленного органа, необходимо позаботиться о соблюдении специальной диеты, которая поспособствует скорому восстановлению внутреннего баланса.
1-й день: при хорошем самочувствии пациент может себе позволить негазированную чистую воду маленькими глотками. 2-й день: человеку позволено кушать обезжиренный йогурт. 3-й день: в рацион входит несладкий кисель, кефир с малым процентом жирности и некрепкий чай без сахара. 4-й день: если общее состояние пациента удовлетворительное, разрешается потребление отвара шиповника и свежевыжатых натуральных соков.
5-й день: к вышеперечисленным продуктам присоединяется небольшой кусочек отварной рыбы и жидкие овощные супы. 6–7-й день: человеку позволительно есть нежирный творог, черствый хлеб, мясо курицы в измельченном виде и пюре из фруктов. 8–9-й день: в меню появляются усовершенствованные блюда, например, пюре, нежирные супы с рисом или макаронами, биточки и котлеты, приготовленные на пару.
Стоит иметь в виду, что пищу лучше принимать малыми порциями: временной промежуток между приемами должен быть равен 2–2,5 часам. Также необходимо исключить из жизни никотин, алкоголь, жареную пищу и фастфуд.

После проведенной лапароскопии человеку необходимо постепенно ввести в свой рацион не менее 2-х литров жидкости (чистой воды, киселей, отваров трав и чая) для поддержания почек в хорошем состоянии
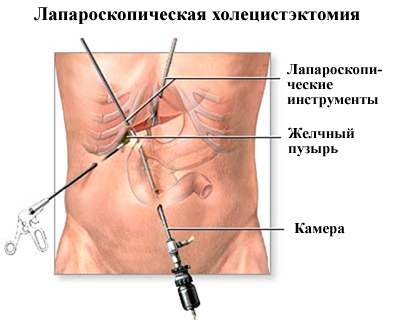
Лапароскопическая холецистэктомия
Лапароскопическая процедура требует общей анестезии, длительность операции сопоставима с таковой при открытой холецистэктомии. Но, как правило, при лапароскопическом вмешательстве пациент испытывает менее интенсивные послеоперационные боли, а восстановительный период более короткий. Лапароскопическая холецистэктомия не показана, когда желчный пузырь настолько воспален, что может последовать разрыв, когда имеются спайки после абдоминальных операций, перенесенных ранее, при беременности.
Лапароскопическая холецистэктомия предусматривает введение длинной узкой цилиндрической трубки с камерой на конце через разрез в брюшной полости ~1 см, что позволяет визуализировать внутренние органы и проецировать их изображение на видеомонитор. Три небольшие разреза позволяют вводить в брюшную полость хирургические инструменты. В ходе операции может быть использован лазер как для разреза, так и для прижигания тканей и остановки кровотечения. Такая операция называется лазерной лапароскопической холецистэктомией.
Преимущества лапароскопической методики:
- использование эндоскопической техники не оставляет неприглядных рубцов;
- на теле пациента остаются только четыре (или меньше) небольших прокола, что снижает риск развития раневых осложнений (инфекционного заражения, кровотечения);
- снижаются риски других осложнений (пневмонии, тромбофлебита, задержки мочи, паралитической непроходимости кишечника);
- процедура позволяет избежать использования парентерального обезболивания;
- пациентам не требуется долгое пребывание в стационаре;
- возвращение к обычной деятельности (включая работу) происходит в более короткие сроки.
Проведение лапароскопической холецистэктомии
Операция лапароскопическая холецистэктомия проводится под наркозом. Ее длительность – от 40 минут до 3 часов, что зависит от диагноза, формы и тяжести заболевания, индивидуальных особенностей пациента.
Этапы операции:
- Пункция брюшной полости специальной атравматичной иглой, через которую вводят углекислый газ. Для этого применяют специальный аппарат – инсуфлятор. Происходит постоянная подача газа, также поддерживается его постоянное давление в брюшной полости.
- Далее делают небольшие проколы в брюшной стенки, через которые вводят лапаропорты. Это специальные приспособления для введения хирургических инструментов в брюшную полость и предотвращающие выход углекислого газа наружу.
- В прокол в области пупка вводят лапароскоп. Это прибор в виде трубки с оптикой на конце, который передает изображение внутренних органов на монитор. Аппарат увеличивает изображение в несколько раз, что делает визуализацию анатомических структур и тканей максимально отчетливой. Манипуляции, совершаемые внутри брюшной полости, могут видеть все медицинские работники, которые присутствуют в операционном зале.
- Через другие лапаропорты вводят зажимы для удержания желчного пузыря и другие инструменты для выделения структур и выполнения других этапов операции
- Наиболее ответственный этап операции, от прецизионности выполнения которого во многом зависит успех операции – выделение и пересечение пузырного протока и артерии, питающей желчный пузырь. Мы используем принцип critical safety view перед пересечением этих структур, что минимизирует риск повреждения магистральных желчных протоков и кровотечения.
- При помощи метода электрокоагуляции хирург отделяет желчный пузырь от печени
- Далее через один из проколов в брюшной стенке желчный пузырь извлекают наружу в специальном контейнере.
- Из проколов извлекают хирургические инструменты, троакары (обязательно под контролем зрения, чтобы не допустить кровотечения из троакарных ран. На разрезы накладывают швы. Мы используем внутрикожные швы рассасывающимся материалом, что дает максимальный косметический эффект.
Иногда для предупреждения и ранней диагностики осложнений выполняют дренирование брюшной полости – устанавливают силиконовую трубку через один из проколов. Мы не сторонники такого подхода и к дренированию прибегаем лишь в крайне сложных случаях, контролируя послеоперационное состояние с помощью УЗИ.
Платно или бесплатно?
Очень много неоднозначностей возникает касательно вопроса, делается ли лапароскопия по ОМС совершенно бесплатно – или же за неё придётся заплатить? В большинстве случаев и в большинстве регионов страны процедура однозначно делается бесплатно – и попытка взять за неё деньги является не более чем обманом пациента.
В ряде ситуаций процедура может быть платной – но это только те ситуации, когда она не является обязательной. Если больница предложила вам равнозначную по эффективности в вашей ситуации альтернативу, то тогда применение лапароскопии, если вы всё же захотите добиваться его, будет происходить за деньги.
В остальном же, в любой ситуации, когда ваше здоровье требует проведения данной процедуры, вы вправе получить её по полису ОМС бесплатно.