Врач лечащий камни в желчном пузыре
Содержание:
Посещение терапевта
В первую очередь, больному нужно посетить такого специалиста, как терапевт. Этот доктор должен провести с вами беседу, узнать, когда начали проявляться первые болевые ощущения, какого характера они были и где локализировались.
После этого он должен провести пальпацию органов на предмет наличия патологии.
В случае боли в правом подреберье, доктор простукивает этот участок, и для более широкого понимания ситуации, простукивает всю область живота, этот процесс именуется докторами как перкуссий.
Используя этот метод, можно обнаружить, в каком месте локализирована железа внешней секреции (у некоторых она находится в нехарактерном месте) и какого она размера.
Также специалист назначает проведение исследований определённых анализов пациента, рассмотрим их подробнее:
- Общее исследование крови больного. Этот анализ поможет узнать, правильно ли работает орган, который исследуют.
- Исследование каловых масс и мочи.
- Также нужно определить, на каком уровне находится билирубин и ещё несколько печёночных ферментов.
Также, больному назначается проведение ультразвукового исследования системы пищеварение, это назначение не зависит от анализов, которые были указанны выше, и от их результатов.
УЗИ назначается по той причине, что обследование этим методом может предоставить информацию гораздо точнее, важно точно знать в каком состоянии находится желчный проток, насколько плотный орган, какой диаметр сосудов и нет ли образований в органе. Если терапевтом было замечено наличие патологии, больному нужно посетить доктора более узкой специализации, который решает проблемы связанные с системой пищеварения, этим доктором является – гастроэнтеролог
Если терапевтом было замечено наличие патологии, больному нужно посетить доктора более узкой специализации, который решает проблемы связанные с системой пищеварения, этим доктором является – гастроэнтеролог.
Когда визит к врачу не стоит откладывать
Если говорить о симптоматике, то существует ряд признаков, возникновение которых требует обращения к гастроэнтерологу.
К таким причинам относят:
- частое возникновение после еды изжоги;
- горький привкус во рту;
- неприятная отрыжка (зачастую возникает после еды);
- запах из ротовой полости;
- боль, тяжесть в желудке, тошнота (проявляется до приема пищи и исчезает после нее);
- нарушение стула;
- частое появление боли в подреберье, кишечнике, желудке;
- сахарный диабет;
- кожные высыпания неинфекционного характера, шелушение, экземы, беспричинное ухудшение состояния волос, ногтей, кожи;
- необычный оттенок каловых выделений, возникновение рвоты (данная симптоматика требует немедленного обращения к врачу).
Не стоит пренебрегать консультацией врача и тем людям, которые продолжительное время лечились медикаментозно. Рекомендуется посетить доктора пациентам, проходившим радиотерапию или химиотерапию.
Виды холецистита и их признаки
Учитывая форму течения патологии, холецистит подразделяют на острый и хронический. Первый сопровождается тупой болью справа, отдает в плечо, лопатку. Возможна тошнота, температура, зуд, желтизна кожи. Второй не имеет серьезных проявлений, порой сопровождается болями в боку, возникает метеоризм, а после поедания жирной пищи – понос.
Исходя из этиологии, холецистит бывает калькулезным и бескаменным. При первом желчный пузырь содержит камни, которые начинают беспокоить, когда застрянут в протоках. При бескаменном камней не обнаруживается.
Острая форма по клинической картине подразделяется на 3 вида недуга:
- катаральный. Сопровождается сильным болевым синдромом под ребрами справа, неприятные ощущения отдают в поясницу, шею, плечо. Поначалу боли возникают периодически, потом – мучают постоянно. Часто возникает рвота, не дающая облегчения. Температура около 37,5. Приступ длится пару дней. Возможна тахикардия, повышение давления, белый налет на языке, гиперемия. Анализы показывают повышение СОЭ, умеренный лейкоцитоз. Причиной патологии становится неправильное питание – нерегулярное, всухомятку, злоупотребление жирным, копченым;
- флегмонозный. По сравнению с предыдущим видом, более болезненный, симптомы ярче. Смена позы, кашель, дыхание вызывают боль. Постоянная тошнота, часто – до рвоты. Температура – около 39, состояние плохое, озноб. Наблюдается увеличение желчного пузыря. Анализы показывают увеличение СОЭ, а также лейкоцитоз. Стенки органа при таком течении патологии покрываются гнойным экссудатом, порой с гнойниками. Выражена лейкоцитарная инфильтрация желчного;
- гангренозный. Это третья, самая тяжелая стадия. Все симптомы усилены, иммунитет не способен противостоять болезнетворным бактериям. Выражена интоксикация, признаки гнойного перитонита. При этом температура под 39, тахикардия, дыхание учащается. Живот вздувается, перистальтика кишечника либо отсутствует, либо угнетена до минимума. Анализы показывают повышение СОЭ, повышенный лейкоцитоз, сбои электролитного состава и кислотно-щелочного баланса, протеинурию. Причиной становится закупорка артерии в желчном пузыре из-за атеросклероза, плохой регенерации тканей. Такая форма выявляется у пожилых пациентов.
Советы гепатолога
- Для профилактики гепатитов категории C и B не следует употреблять воду из-под крана, немытые фрукты и овощи.
- Не стоит забывать и том, что нужно всегда мыть руки перед трапезой и после посещения туалета.
- Нельзя вести половую жизнь без презерватива с партнером, страдающим гепатитом любой группы, а также прибегать к анальному сексу. Либо когда есть критические дни у женщины.
- Следует надевать защитные очки (к примеру, хирургу, стоматологу либо медицинскому лаборанту) перед началом работы, потому что инфицированная кровь, проникая в слизистую глазного яблока, моментально подвергает вирусу гепатита.
- Если пациент болеет циррозом печени, то ему необходимо контролировать систематичность стула, которая должна быть дважды в день.
- Еще гепатолог, отзывы о котором оставляют пациенты, может порекомендовать следить за объемами выпитой и выведенной жидкости. Если употребляется меньше, а выходит больше, тогда требуется срочно обращаться к врачу.
Всеобщей профилактикой недомоганий печени, а также желчных путей, является режим питания с уменьшенным содержанием жирного, острого, жареного, и небольшим употреблением спиртных напитков либо их полным отсутствием (исключением может стать красное вино – 1 бокал раз в 7 дней).
Здоровье — это величайшее благо. К сожалению, его чрезвычайно легко потерять и невероятно трудно сохранить. Слишком много негативных воздействий на организм в виде болезнетворных микроорганизмов, физиологических особенностей, стрессов и вредных привычек, которые приводят к серьезным нарушениям всех обменных процессов и развитию терапевтических заболеваний. Все ли знают, какой врач лечит печень?  Это терапевты широкого профиля и гепатологи в специализированных клиниках. Печень — основной орган, очищающий кровь от всех вредных примесей. Ее клетки являются своего рода природным фильтром. Когда кровь проходит по ее капиллярам, все чужеродные и вредные для организма добавки остаются в паренхиме печени. От того, какой врач лечит печень, от его квалификации зависит успех исцеления. Но и сам больной должен знать незыблемые правила сохранения ее здоровья.
Это терапевты широкого профиля и гепатологи в специализированных клиниках. Печень — основной орган, очищающий кровь от всех вредных примесей. Ее клетки являются своего рода природным фильтром. Когда кровь проходит по ее капиллярам, все чужеродные и вредные для организма добавки остаются в паренхиме печени. От того, какой врач лечит печень, от его квалификации зависит успех исцеления. Но и сам больной должен знать незыблемые правила сохранения ее здоровья.
Прежде всего, необходимо беречь свою печень от вредных воздействий. Самыми главными и опасными критериями риска для этого органа являются алкоголь, избыточное потребление жирной и копченой пищи, наркотические средства и чрезмерное увлечение медикаментами. Если вы будете максимально беречь свое здоровье, вам не придется узнавать, какой врач лечит печень. Необходимо принимать только те лекарственные препараты, которые назначает доктор. Фармацевты утверждают, что все лекарственные препараты современности максимально очищены и содержат минимум вредных добавок.  Если требуется интенсивное лечение и большое количество различных препаратов, то врач дополнительно назначает те из них, которые оптимально защищают наш фильтр и очиститель организма.
Если требуется интенсивное лечение и большое количество различных препаратов, то врач дополнительно назначает те из них, которые оптимально защищают наш фильтр и очиститель организма.
Придерживаясь основных постулатов здравого смысла и медицины, можно ни разу в жизни не задать себе этот животрепещущий вопрос: «Какой врач лечит печень?»
Желчный пузырь, принимающий активное участие в пищеварении, находится на печени. Желчь порционно выбрасывается из пузыря в поджелудочную железу и способствует расщеплению пищи. При нарушении оттока желчный пузырь раздувается, и возникают болезненные ощущения. В таких случаях достаточно принять желчегонный препарат или спазмолитик («Аллохол», «Но-шпа») и положить грелку на правое подреберье. Болезненные ощущения в желчном пузыре не следует, молча, терпеть, так как регулярный застой желчи приводит к образованию камней и дальнейшему удалению желчного пузыря. Без желчи пищеварительный процесс проходит неполноценно и вызывает многие заболевания пищеварительного тракта (гастрит, панкреатит, колит).
Если есть камни в печени, лечение и выведение их строго назначает терапевт. Лечить следует по назначенной схеме
Кто лечит печень, тот знает, как важно соблюдение диеты. Самым лучшим гепатотропным препаратом уже несколько десятилетий является «Эссенциале»
Этот препарат полностью обновляет пострадавшие клетки печени, он имеет и много аналогов с таким же механизмом действия. Препарат создан на основе растительных компонентов, прекрасно усваивается и не имеет побочных эффектов. Людям, имеющим вредные привычки или принимающим слишком много гепатотоксичных медикаментов, рекомендуется раз в году проводить курс лечения с «Эссенциале».
Наиболее частые заболевания жёлчного пузыря

Так что результатом первого обращения к врачу с жалобами на боль под правым ребром и другие неприятные проявления после еды, как правило, бывает назначение лечения по поводу следующих недугов:
- Дискинезия желчевыводящих путей. Неправильные сокращения жёлчного и его протоков, нарушенное функционирование сфинктера Одди приводят к проблемам с выведением жёлчи. У болезни есть два варианта течения: гипокинетический и гиперкинетический. Главные симптомы – боль в правой части тела и неприятные ощущения в желудке при употреблении жирных блюд. Врачи полагают, что из-за данного заболевания развиваются другие, связанные с билиарной системой. Дискинезией чаще болеют женщины. Её возникновению способствуют нарушения гормонального фона, климакс, глисты, гастрит, язва, панкреатит и пищевая аллергия.
- Жёлчнокаменная болезнь. Неполадки в работе пузыря приводят к застою жёлчи, она густеет – и внутри органа или его протоков образуются камни, иначе конкременты, из жёлчи, билирубина и ряда микроэлементов. Если возникает подозрение на нарушение здоровья жёлчного, ему непременно назначают обследование при помощи УЗИ (ультразвуковую диагностику). Узнать жёлчнокаменную болезнь легко по болезненности в подреберье справа, пожелтевшим белкам глаз и коже, тёмному цвету мочи, бесцветному калу.
- Холецистит — воспаление жёлчного пузыря. Он бывает хроническим и острым, последний тоже встречается в нескольких формах. Основные симптомы холецистита – частая рвота, сильная боль в правом подреберье, привкус горечи во рту и другие показатели, присущие только тому или иному виду холецистита. Подобное воспаление – разновидность жёлчнокаменной болезни, что развивается из-за неправильного оттока жёлчи.
- Опухоли жёлчного пузыря и протоков. Бывают доброкачественными и злокачественными. Доброкачественные опухоли называют полипами, своего присутствия в организме они никак не проявляют. Лечат их несколькими способами. Благодаря использованию УЗИ полипы стали выявлять чаще. Опасны они тем, что могут увеличиваться и переходить в злокачественную форму. Тогда человека оперируют. Площадкой для возникновения злокачественной опухоли, или рака, кроме первого виды опухолей, часто служат жёлчнокаменная болезнь и преклонный возраст. Вначале опухоль никак не проявляется или признаки её присутствия можно списать на калькулёзный холецистит. Её обнаруживают с помощью ультразвуковой диагностики или когда на поздних стадиях больной худеет, чувствует боли в подреберье, страдает желтухой. Самый радикальный способ избавиться от злокачественной опухоли – удалить весь жёлчный пузырь.
При наличии у человека любых из перечисленных клинических симптомов необходимо обращаться за помощью к врачу.
Как лечить холецистит
Для выбора направления терапии нужно определить точный диагноз. Врач выслушивает жалобы, проводит осмотр, пальпацию. Далее пациент направляется на диагностику, а врач назначает следующие ее виды:
- гемограмму;
- анализ мочи и биохимию крови;
- ультрасонографию;
- КТ, МРТ;
- дуоденальное зондирование;
- посев желчи;
- холецистографию;
- обзорную рентгенографию;
- микроскопию кала;
- иммунологические анализы и пр.
Диета
После определения вида холецистита, его течения, врач намечает курс лечения, включая рекомендации касательно питания. Самой эффективной будет диета №5, нацеленная на снижение холестерина, увеличение клетчатки в рационе.
Разрешены продукты: хлеб (отрубной, ржаной), молочные продукты (творог, молоко, сметана, масло). Можно употреблять крупы, овощные супы, нежирные виды рыбы и мяса, макароны, овощи с фруктами в любом виде, чай, кисель. Выбор разрешенных продуктов широк, поэтому диетический стол будет не только полезным, но и вкусным.
Народные методы

Рецепты народной медицины предлагают средства от любых недугов, включая холецистит. Основной упор – на желчегонные средства:
- смешать равными порциями кукурузные рыльца, бессмертник, пижму. Запарить в термосе 1 ч. л. сбора, залив 250 мл кипятка. Настой принимается понемногу весь день;
- смешать 0,5 стакана лимонного сока с 0,5 стакана соков из моркови, огурцов, свеклы. Пить понемногу весь день. Смесь выводит мелкие камушки, песок;
- сок 1 лимона смешать с 1 ст. л. соли и 1 л воды, выпить до еды утром. Этот способ применяют для вывода желчи;
- от паразитарного цистита поможет сбор из календулы, зверобоя, хвоща, березовых почек, эвкалипта, шиповника, крапивы. Целебные растения берут по 1 ч. л., смешивают, заливают 1 л воды. Доводят смесь до кипения, выключают, оставляют настаиваться 30 минут. Принимают утром, вечером по 0,5 стакана.
Медикаментозное
При обострении холецистита любого типа врачи обычно назначают несколько средств разного действия. Выбор делается из следующих препаратов:
- антибактериальные средства (Эритромицин, Оксациллин);
- противопаразитарные лекарства (Тиберал, Вермокс);
- анальгетики (Спазган, Баралгин);
- спазмолитики (Галидор, Но-Шпа);
- дезинтоксикационные средства (глюкоза, раствор Рингера);
- новокаиновая блокада;
- противорвотные медикаменты (Метоклопрамид, Домперидон);
- иммуномодуляторы (Ликопид, Полиоксидоний);
- стабилизирующие вегетативный отдел нервной системы средства (Пустырник, Мелипрамин).
Как только воспаление удалось купировать, можно растворить камни с помощью препаратов на основе урсодезоксихолевой кислоты. Самостоятельное назначение средств нецелесообразно, они показаны у 20% пациентов, остальным не принесут пользы. Учитывая их стоимость, принимать их с целью профилактики не стоит.
Дозировка, длительность терапии устанавливаются индивидуально для каждого пациента. Лекарства принимают обычно долго, регулярно
Важно время от времени приходить на контроль к врачу, проходить лабораторную, инструментальную диагностику
Самолечение часто приводит к панкреатиту, диарее, закупорке желчных протоков. Врачи настоятельно рекомендуют доверять свое здоровье специалистам, четко следовать указаниям медиков, чтобы исключить развитие опасных для жизни осложнений.
Антибиотики
Гастроэнтерологи прописывают препараты этой группы людям, страдающим холециститом. При других патологиях их назначают крайне редко. Кстати, препарат выбирается лишь на основе результатов анализа желчи
Очень важно перед лечением определить патогенную микрофлору, которая атакует организм
Популярными препаратами являются «Фуразолидон», «Ципрофлоксацин», «Рокситромицин», «Азитромицин» и «Ампициллин».
Однако запрещено их принимать при бескамерном холецистите, почечной недостаточности, беременности, кормлении грудью, желчнокаменной болезни и индивидуальной непереносимости.
Удаление желчного пузыря
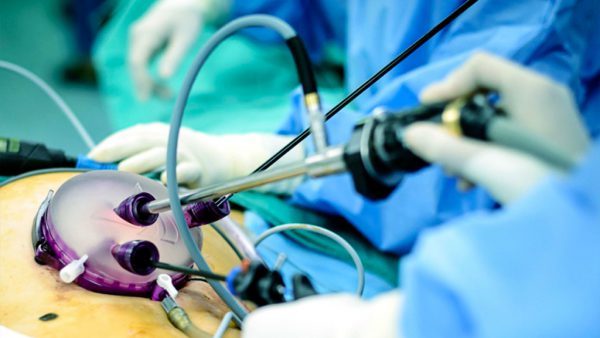
Операция по удалению больного органа называется холецистэктомией. При таком вмешательстве орган удаляют полностью. Есть несколько разновидностей выполнения хирургического вмешательства, эффективным и безопасным из них считают лапароскопический метод.
Лапароскопическая холецистэктомия предполагает выполнение маленьких проколов брюшины. Через них врач вводит инструменты, накачивает брюшную полость углекислым газом, чтобы выделить пространство для манипуляций.
Ход операции контролируется с помощью видеокамеры, изображение с которой выводится на монитор. Во время операции врач, оперируя зажимами, электродами, выделяет пузырную артерию и проток, накладывает на них клипсы и пересекает.
Качественное видеоизображение позволяет проводить манипуляции, контролируя ситуацию лучше, чем при классической открытой операции. Хирург отделяет пузырь от печени, вынимает через сделанный ранее прокол.
Преимущества лапароскопии – минимальная травматизация стенки живота, снижение болевого синдрома, ускорение реабилитационного периода. Из стационара пациенту можно уходить через 2 дня, после такой операции быстро восстанавливаются силы, можно вернуться к обычной жизнедеятельности. На второй день пациент уже ходит.
У лапароскопической холицестэктомии есть противопоказания. В 1-5% всех выявленных патологий пораженный орган таким образом удалить нельзя. Причина в аномальном анатомическом строении протоков, наличии спаечного либо сильного воспалительного процесса и пр. Если лапароскопию провести нет возможности, делают открытую операцию. Обычно это малоинвазивная конверсия, иногда – классическая полостная операция.
к содержанию ^
Заболевания желчного пузыря
Патологические нарушения функций органов пищеварения провоцируют заболевания желчного пузыря.
Основные недуги:
- дискинезия. Это распространенная патология из всех, что диагностируется в органе. Провоцирует ее сбой сократительных функций желчевыводящих протоков, стенок пузыря. Симптомами дискинезии становятся возникающие боли справа под ребрами. Болевые проявления варьируются от острых до ноющих, тупых. Заболевание не относится к опасным, но если не лечить, провоцирует развитие ЖКБ – камней;
- ЖКБ провоцируется сбоем обмена билирубина. Это пигмент, благодаря которому желчь приобретает зеленовато-желтый оттенок. Желчнокаменную болезнь провоцирует нарушенный обмен холестерина, желчных кислот, воспалительный процесс, замедленный вывод либо застой желчи;
- холецистит. Это воспалительный процесс. Иногда желчевыводящие протоки закупориваются, результатом становится ситуация, когда желчь перестает отводиться, возникает воспаление. Состояние требует госпитализации, проведения операции;
- холестероз – на стенках органа откладываются холестериновые бляшки;
- полипы. Представляют собой новообразования доброкачественного характера, особых симптомов не вызывают, только если перекроют выход желчи;
- рак. Злокачественное новообразование.
к содержанию ^
Какие анализы необходимы для постановки диагноза?
Чаще всего врачи прибегают к комплексному анализу крови.
Именно он проверяет уровень выделительной и секреторной функций печени, позволяет выявить патологии органа и их масштаб, а также предоставляет врачу некоторую информацию о возможных причинах ее возникновения. Итак, что же можно обнаружить в ходе анализа?
Это может быть, например, повышенное содержание АсАТ, характерное для цирроза и рака печени, острого гепатита. А особый пигмент билирубин встречается в высоком содержании при наличии желтухи.
Но иногда информации, которую даёт выполненный анализ, бывает недостаточно, тогда и назначают дополнительные методы исследования.
Методы дополнительного исследования
Помимо диагностики заболеваний печени, гепатита групп A, В и С, встречается также ультразвуковое исследование – абсолютно безболезненная процедура, позволяющая определить не только размеры и расположение органа, но и установить наличие камней, закупорку желчных протоков.
Самой распространённой на сегодняшний день формой исследования является компьютерная томография. Кроме возможности осмотреть внешне весь орган, состояние его протоков, размеры и положение, КТ также помогает обнаружить, почему все-таки болит печень — наличие опухолей, кист или других механических повреждений органа.
При этом исследовании производится подсчет изотопов в органе, по которому врач сможет с точность определит такие поражения как цирроз и злокачественные опухоли.
Часто для установления причин желтухи проводят печеночные пробы , определяют сывороточные ферменты, а для диагностики печени на рак – назначают биопсию.
Какие препараты существуют?
 Медицинские средства от печеночных заболеваний назначают только после выяснения причин заболевания. В зависимости от провоцирующих факторов в терапии используют лекарства нескольких фармакологических групп. В их числе:
Медицинские средства от печеночных заболеваний назначают только после выяснения причин заболевания. В зависимости от провоцирующих факторов в терапии используют лекарства нескольких фармакологических групп. В их числе:
- противовирусные;
- противовоспалительные;
- желчегонные;
- холелитолитики (применяют для «дробления» камней при лечении печени и желчного пузыря);
- спазмолитики;
- корректоры инсулинорезистентности (например, Метформин);
- средства для борьбы с ожирением (Орлистат);
- витамины;
- аминокислоты;
- адсорбенты;
- гепатопротекторы.
К последней из перечисленных групп относят препараты с различными действующими веществами, которые предназначены для защиты и восстановления клеточной структуры печени. Несмотря на общую цель, гепатопротекторы различаются по механизмам действия, противопоказаниями, степени эффективности в тех или иных случаях. Большое значение имеет также форма выпуска препаратов.
Прием любых препаратов без назначения врача представляет угрозу для жизни человека!
Таблетки
Такая лекарственная форма достигается путем прессовки активных и дополнительных веществ. Эффективными таблетированными гепатопротекторами являются:
- Силимарин;
- Циквалон;
- Лив 52.
Прием этих препаратов увеличивает синтез и рост гепатоцитов. Таблетки удобны в самостоятельном использовании, но в некоторых случаях их использование невозможно или не эффективно. В таких ситуациях доктор посоветует средство иной формы выпуска.
Лекарства в другой форме
Часто гепатопротекторы выпускаются в виде капсул. Преимуществом данной категории лекарств является наличие желатиновой оболочки, устойчивой к действию желудочного сока. К препаратам, которые растворяются в кишечнике, относятся:
- Гепабене;
- Гепатосан;
- Резалют Про.
Компоненты внутри капсул могут быть в жидкой либо порошкообразной форме. Оболочка дает возможность скрыть неприятный вкус или запах лекарства.
Инъекционное введение показано при тяжелых формах заболеваний, когда печень нужно лечить быстро и эффективно.
Из гепатопротекторов в ампулах можно выделить:
- Гептрал;
- Эссенциале Н;
- Ремаксол;
- Фосфоглив;
- Криомерт МН.
Препараты могут вводиться в вену либо мышцу. Действующие вещества в ампулах гораздо быстрее достигают цели, не оказывая негативного воздействия на ЖКТ.
 Жидкую форму выпуска в виде капель выделяет высокая концентрация активных веществ. Для внутреннего применения это могут быть настойки, экстракты или водные растворы. От печени используют капли:
Жидкую форму выпуска в виде капель выделяет высокая концентрация активных веществ. Для внутреннего применения это могут быть настойки, экстракты или водные растворы. От печени используют капли:
- Галстена;
- Овесол;
- Хофитол.
Их преимуществом является возможность использования для лечения маленьких детей или людей с нарушенным глотательным рефлексом.
Выбирать форму выпуска препарата должен врач
Кроме того, необходимо соблюдать следующие меры предосторожности:
- нельзя разжевывать таблетки либо раскрывать капсулы перед приемом;
- совместное использование разных лекарств от одной патологии допустимо, но только по врачебному назначению;
- разведение средств в ампулах нужно производить только тем раствором, который указан в инструкции;
- препараты различных фармакологических групп надо принимать с двухчасовым интервалом.
Инъекционные лекарства от печени нельзя смешивать с иными препаратами — это может стать причиной сильной аллергической реакции.
Помимо формы выпуска, гепатопротекторы отличаются друг от друга действующими веществами.
Гепатопротекторы
Активные вещества гепатопротекторов действуют на клеточном уровне, восстанавливая гепатоциты (главные клетки печени), усиливая их функциональность.
Помимо этого, препараты:
- снимают воспаление;
- приостанавливают реакции окисления;
- останавливают синтез келоидных тканей в органе.
У разных веществ определенные воздействия являются преимущественными, поэтому их используют для того, чтобы лечить различные патологии печени.
Гепатопротекторы подразделяются на препараты:
- растительной этиологии, которые производятся на основе расторопши, солодки, артишока и некоторых других растений (Гепабене, Хофитол, Галстена, Тыквеол);
- животного происхождения, чаще из свиной печени (Сирепар, Гепадиф);
- на основе эссенциальных фосфолипидов (Эссенциале Форте, Фосфоглив, Антралив);
- преимущественно детоксицирующего действия (Гепа-мерц, Глутаргин);
- с желчной (урсодезоксихолевой) кислотой – Урсофальк, Урсосан, Ливодекса;
- разных групп (содержащие тиоктовую кислоту) – Октолипен, Берлитион.
Все перечисленные препараты имеют свои плюсы и минусы, а также индивидуальные противопоказания. Принимать их надо, строго соблюдая дозировку и инструкцию по применению. Быстро вылечить печень не получиться, средний курс приема гепатопротекторов составляет от трех до шести месяцев.
Какой доктор поможет?
Жёлчнокаменная болезнь – дело сложное. Один специалист за один день вылечить её не сможет. Лечить надо комплексно и постепенно. С какого врача начать свой поход в больницу? Первым на пути к выздоровлению стоит терапевт. Он начнёт с простого – пальпации, когда участок тела больного ощупывают, и перкуссии, когда анализируют звуки, появляющиеся при простукивании определённых зон тела. Так определяют размер печени и её расположение.
Однако для полноты картины необходимы лабораторные анализы:
- Результаты такого биохимического исследования крови, как печёночные пробы, дают возможность оценить ряд важных показателей для определения состояния печени.
- Анализ мочи покажет, есть ли в наличии жёлчные пигменты.
- Копрограмму используют для нахождения в кале непереваренных жиров.
- Ультразвуковая диагностика покажет, нет ли камней в гепатобилиарной системе, обнаружит воспаление, определит, нет ли загиба.
- С помощью фиброгастродуоденоскопии (ФГДС) определяют здоровье желудка и двенадцатиперстной кишки.
Кстати, УЗИ применяют для обследования всего желудочно-кишечного тракта. Посредством УЗИ доктор определит диаметр сосудов, протоков жёлчи, плотность паренхимы органа, присутствие новообразований. После расшифровки результатов пациент переходит к другому врачу.
Гастроэнтерелог. Именно он способен подробно разобраться в проблемах системы пищеварения. В компетенции гастроэнтеролога лечение гастритов, язв, панкреатита, холецистита, дискинезии жёлчных путей, жёлчнокаменной и других болезней, которые рассматривают именно как патологии пищеварительной системы.
Печень принимает участие в усвоении пищи, а кроме того – в выведении токсинов, очищении крови, синтезе некоторых веществ. Конкретнее проблемы печени и жёлчного пузыря диагностирует и лечит гепатолог.
Его помощь необходима при:
- гепатитах различной этиологии;
- циррозе;
- камнях в жёлчном;
- гемохроматозе;
- мононуклеозе;
- гельминтная инвазиях;
- холангите;
- астеновегетативном синдроме.
Более скрупулёзного подхода требует лечение такой патологии билиарной системы, как жёлчнокаменная.
К какому врачу обратиться
Лечением заболеваний желчного пузыря занимается врач-гастроэнтеролог, но не во всех государственных центрах можно легко попасть к нему на консультацию. Часто проблема заключается в нехватке специалистов, потому направление к нему дает терапевт или семейный врач, которому пациент должен рассказать о своей проблеме. Доктор уполномочен провести обследование, направить пациента на сдачу анализов и оценить их результаты. Если проблема подтверждается, пациент идет к гастроэнтерологу.
Гастроэнтеролог
Врач занимается диагностикой и лечением заболеваний органов желудочно-кишечного тракта. На первичном приеме проводится опрос пациента с пальпацией болезненной зоны. В обязательном порядке уточняется семейный анамнез. Лучше посетить доктора с результатами основных лабораторных тестов: биохимический и общий анализ крови, анализ мочи и копрограмма. Это позволит сэкономить время, и доктор поставит предположительный диагноз, после чего выдаст направление на УЗИ печени и ЖП.
В легких случаях терапия обеспечивается амбулаторно. При наличии камней в желчном пузыре или других серьезных поражений органа требуется госпитализация. Пациент должен понимать, что восстановление функциональных возможностей органа не всегда реально, поэтому может потребоваться операция. Поражение органов ЖКТ всегда определяет необходимость изменения образа жизни и коррекции питания.
Гепатолог
Врач занимается диагностикой и лечением болезней печени, течение которых может спровоцировать заболевания ЖП. Такая особенность связана с тем, что желчь вырабатывается печенью, а желчный пузырь просто удерживает ее и обеспечивает выброс в необходимый момент. Связь обуславливает возможность вытекания одной проблемы из другой, соответственно для восстановления необходимо полноценное лечение. Часто при холецистите рекомендуют прием гепатопротекторов и средств восстанавливающих течение обменных процессов.
Подтвердить или опровергнуть диагноз помогают такие методы:
- УЗИ печени и желчного пузыря;
- рентгенографическое исследование пищевода и желудка с контрастом;
- обзорная рентгенография живота;
- КТ и МРТ;
- эндоскопическая ретроградная панкреатохолангиография;
- диагностическая лапароскопия;
- чрезкожная биопсия печени.
Онколог
Консультация показана при наличии подозрений на злокачественные новообразования в пузыре или его протоках. Направление к онкологу часто дает гастроэнтеролог или гепатолог, чтобы минимизировать риски осложнений. Прямым показанием для консультации является изменение тканей, обнаруженное на УЗИ, наличие полипов в полости. Врач выдаст направление на КТ или МРТ для оценивания структур и попросит повторной пойти лабораторные исследования, чтобы обнаружить изменения. Обязательной является сдача анализа на онкомаркеры.
Другие специалисты
В отдельных случаях пациенту требуется консультация врача-эндокринолога, в особенности, когда холецистит или другая болезнь ЖП протекает смежно с патологиями поджелудочной железы. Связано это с тем, что пациенту может требоваться гормональная коррекция, призванная улучшить обмен веществ и таким образом остановить прогресс болезни. Если поражения желчного пузыря обнаружены у пожилого пациента, может потребоваться консультация геронтолога. При серьезных патологиях орган надо удалять, тогда нужна консультация хирурга.
Отдельные врачи по желчному пузырю отсутствуют. Есть специалист, занимающийся лечением болезней органов ЖКТ. Он называется гастроэнтеролог и устранение болезней ЖП в его компетенции. Обращаться сперва надо к терапевту, чтобы подтвердить собственные подозрения и пройти первичное обследование. Проверять работу органа людям в возрасте старше 40 лет рекомендуют ежегодно – это страхует от проблем. Народные методы лечения и профилактики без разрешения доктора использовать не рекомендуется, настойки (особенно спиртовые) принесут вред, а не пользу.
Диета после удаления желчного пузыря
При различных заболеваниях органа, а тем более, после его удаления, требуется принимать медикаменты, соблюдать диету. Лечение помогает организму приспособиться переваривать пищу без участия желчного, а диета уменьшает нагрузку на органы пищеварения. Выбор рациона зависит от степени тяжести состояния пациента.
Рекомендованы:
- легкие супы из овощей, перетертые в пюре
- несладкий чай, разбавленный водой сок
- можно употреблять каши.
Питаться лучше понемногу, примерно 6 раз за день. Последний перекус – за 2 часа до отбоя.
Можно употреблять постное мясо (крольчатину, курицу, телятину), нежирную рыбу. Блюда предпочтительно готовить на пару, в духовом шкафу.
Запрещены маринады, соусы, соленья, копчености. Надо ограничить или убрать из рациона сдобу, чеснок, лук, редис, жирные и острые блюда.
Разрешены продукты:
- слабо заваренный чай с молоком, компот, кисель, разведенный водой натуральный сок, отвар из сухофруктов;
- ржаной, пшеничный хлеб. Свежую выпечку употреблять нельзя. Подходит только вчерашний хлеб либо подсушенный в духовке;
- со временем в рацион добавляют молоко, сметану, кефир понемногу;
- сливочным, оливковым, подсолнечным маслом заправляют блюда;
- можно употреблять яйца всмятку, омлеты на пару;
- при варке овощных супов нельзя добавлять поджарку с луком, морковью;
- постное мясо отваривают, запекают;
- овощи, фрукты разрешены в сыром, запеченном виде.
к содержанию ^