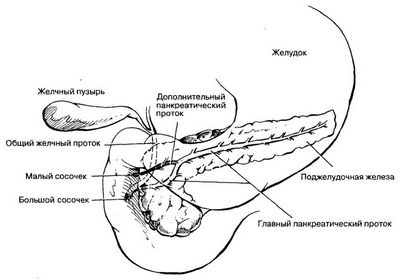
Чем растворить камни в желчном пузыре
Содержание:
Таблетки для печени
Основная группа препаратов, которая ассоциируется у пациента с лечением печени – гепатопротекторы. Наивные пациенты, злоупотребляющие алкоголем, считают, что достаточно принять 1-2 таблетки разрекламированного средства, и можно считать, что пораженные клетки получили достаточную защиту. Гепатопротекторы в лечении печени – это собирательный термин, под которым подразумевают несколько групп препаратов абсолютно разного действия. К тому же, это не главное средство, которое при серьезных патологиях может приниматься самостоятельно, а таблетки или капсулы, которые помогают только при комплексном методе.
Гепатопротекторы делятся на следующие группы:
- производные аминокислот, которые нужны для эвакуации липидных соединений, их расщепления и эвакуации, и они актуальны при гепатозе, на стадии жировой дистрофии;
- эссенциальные фосфолипиды тоже нужны для нормализации жирового обмена, но они применяются при необходимости восстановления нарушенных процессов, а не при тяжелой стадии;
- назначение желчных кислот становится актуальным, если существует необходимость выведения желчного секрета, находящегося на стадии застоя;
- растительные экстракты, выдаваемые за лекарства, так же, как и шрот, который продается в капсулах, обычно не конкретны, и слабо дублируют действие синтетических препаратов;
- животные компоненты – вытяжка из крупного рогатого скота, имеют примерно такое же значение;
- гомеопатические средства при заболеваниях печени при лечении редко дают выраженный эффект, и практикующие врачи относятся к ним настороженно, хотя многие пациенты уверены в их действенности, потому что они натуральные;
- биологически активные вещества или добавки, которые обычно дорогие, и оказывают слабовыраженный положительный эффект.
Любые таблетки для печени могут дать положительны эффект только при устранении провоцирующего фактора. Иначе любое достижение в лечении – нормализация обмена, получение веществ для саморегенерации или устранение воспалительного процесса, практически сразу сойдет на нет из-за возобновления действия негативного фактора. При вирусном гепатите – это патогенный агент, при гепатозе – нарушение обменных процессов, при алкогольном гепатите – употребление спиртного.
Что делать, если постоянно болит желчный пузырь?
Если боли возникают регулярно и постоянно, то срочно нужно бежать в больницу и не тянуть. Также необходимо на время терапии изменить свой пищевой рацион. Некоторые люди даже после лечения придерживаются определенной диеты , уменьшая риск рецидива заболевания.
- Нужно отказаться от жареной, очень жирной и острой еды. Она способна спровоцировать производство большого к-ва желчи, которая вредит желчевыводящей системе, печение и остальным пищеварительным органам.
- Также в вашем меню не должны присутствовать мучные изделия, сладости, шоколад. ее один плюс отказа от этих продуктов — вы сможете похудеть и оздоровите собственный организм. Если в брюшине развился сложный процесс воспаления, то стоит отказаться от таких овощей, как острый перец, чеснок и лук.
- Рекомендуется включить в свое меню крупы и каши. полезным будет мясо не жирных сортов, рыба и курица, приготовленная на пару. Кушайте много овощей, фруктов.
Если вы начнете замечать первые признаки нарушения функционирования билиарной системы или воспаления, то срочно записывайтесь на прием к доктору. Он сможет диагностировать заболевания и назначат адекватную терапию.
Препараты для борьбы с болезнетворными бактериями
Застой желчи, вызванный патологией этого органа, а также истощение слизистой оболочки и снижение иммунитета приводят к увеличению количества нежелательных микроорганизмов.
Как правило, курс антибиотикотерапии в домашних условиях составляет семь дней (в некоторых случаях – до десяти). Если курс какого-либо средства для борьбы с вредоносными бактериями не позволяет получить желаемый эффект, то врач прописывает другой вид антибактериального препарата. Антибиотикотерапия является, пожалуй, самым эффективным и практичным методом лечения таких вызванных бактериями болезней, как острый и хронический холецистит. Их лекарственная форма может быть в виде таблеток и капсул, а также в виде растворов для инъекций.
При выборе конкретного антибиотика нельзя полагаться на советы, полученные из Интернета или от друзей и близких и лечится таблетками, рекомендованными по принципу «мне помогло».
Важным фактором в процессе подбора такого лекарства является его активность в борьбе против возбудителя патологии. Болезнетворные микроорганизмы, оккупировавшие желчный пузырь, не должны иметь иммунитета к фармакологическим веществам, содержащимся в антибиотике. Это можно предусмотреть заранее, путем проведения необходимых анализов, а также на основании индивидуальных симптомов (в случае, если проведение зондирования по каким-либо причинам не представляется возможным).
Для достижения желаемого эффекта важным фактором является высокий уровень проникновения лекарственного препарата в желчь. Это необходимо для того, чтобы лекарство действовало не только на сам желчный пузырь, но также и на все пищеварительные органы, не нанося им при этом никакого вреда и не разрушая печень. Иногда для ускорения положительного воздействия лекарства таблетки для желчного пузыря заменяют на инъекции.
Читать также: Причины повышения температуры после удаления желчного пузыря
Современная фармакология предлагает на выбор очень широкий список антибиотических лекарств для лечения в домашних условиях. Согласно мнению большинства медицинских специалистов, наиболее эффективными среди них являются:
- Цефалексин;
- Ампициллин;
- Эритромицин;
- Цефазолин;
- Норфлоксацин;
- Ципрофлоксацин;
- Азитромицин;
- Оксациллин;
- Линкомицин;
- Ампиокс.
Такая терапия дает возможность провести более полную очистку жёлчного пузыря от возбудителей патологии. С помощью антибиотических средств возможно предотвратить осложнения, которые могут возникнуть на фоне существующего воспаления. Однако, как и любые другие медикаменты, антибиотики имеют свои побочные действия и противопоказания.
К самым распространенным нежелательным последствиям, возникающим после приёма антибиотиков, относятся:
- дисбактериоз. Антибактериальные препараты, кроме болезнетворных, уничтожают также и полезные бактерии, тем самым нарушая баланс кишечной микрофлоры. Для того, чтобы этого не допустить, применяются специальные препараты, насыщенные полезными микроорганизмами – пробиотики и пребиотики. Если патология протекает в тяжелой форме и сопровождается кровотечениями из десен и носа, то врач назначает препараты, содержащие витамин К, а также кровоостанавливающие средства;
- кандидоз слизистых внутренних органов. Антибактериальные медикаменты могут спровоцировать размножение патогенных грибков. В связи с этим, квалифицированный медик врач прописывает вместе с ними и противогрибковые препараты. Стоит отметить, что современная фармакология уже разработала комплексные лекарственные средства для лечения желчного пузыря, в состав которых входят сразу и антибактериальные, и противогрибковые действующие вещества, ведь гораздо проще лечить заболевание приемом одной таблетки, нежели за каждый приём выпивать сразу несколько. В любом случае, назначение медикаментозной терапии – прерогатива только квалифицированного медицинского специалиста;
- аллергии и гиперчувствительность. В некоторых случаях у пациента наблюдается индивидуальная непереносимость к тому или иному лекарственному средству. Как правило, в таких случаях сильнодействующие антибиотики заменяют на препараты группы сульфаниламидов (например, сульфален или сульфадимезин).
Спазмолитики и желчные стимуляторы
В медицинской сфере принято разделять эти лекарства на два типа:
- избирательный — Гидрохлорид мебеверина и Бромид. Они эффективно снимают неприятные ощущения в районе брюшной полости, а также благотворно влияют на желудочно-кишечный тракт;
- широкого спектра — Но-шпа и Папаверин. Утоляют болевые ощущения, снимают спазмы с гладкой мускулатуры всех органов.
Препараты, стимулирующие отделение желчи, выписываются на усмотрение специалиста. Необходимость их назначения определяется патологиями, которые сопровождают недуг желчного пузыря.
Такие препараты имеют в своем составе натуральные компоненты или синтезируются искусственным путем. Они, как и описанные выше лекарства, разделены на два вида:
- стимулирующие образование желчи —Дехолин, Танацехол, Аллохол, Холензим. Характерной особенностью этих препаратов является небольшое содержание в своем составе желчной субстанции;
- активизирующие выделение желчи — Холецистокинин, Олиметин, Тыквеол, Холеритин и Сульфат магния.
Данная категория препаратов также эффективна при возникновении желчнокаменных образований. Их применение может избавить от необходимости хирургического вмешательства, поскольку попросту растворяют конкременты.
Обезболивающие средства
Острая боль в правом боку – постоянный спутник обострения холецистита. Болевой синдром появляется из-за сокращения мускулатуры протоков, функции которых нарушается по причине воспаления слизистой оболочки желчного пузыря.
Из-за этого всем пациентам наряду с антибиотиками и другими лекарственными средствами гастроэнтерологи прописывают спазмолитики. Они позволяют эффективно купировать боль и спазмы. Помимо этого, при правильной схеме лечения можно улучшить отток секрета и уменьшить воспалительный процесс.
Важная информация об обезболивающих лекарственных средствах.
Спазмолитики не разрешено использовать во время вынашивания ребенка и при грудном вскармливании. Они расслабляют гладкую мускулатуру, подобный эффект может спровоцировать ряд проблем, в том числе вызвать преждевременные роды.
Если есть проблемы с почками или сердцем, то обезболивающие можно принимать только под контролем специалиста и по его назначению. Если имеется почечная или сосудистая недостаточность, то лекарства спазмолитической группы заменяются альтернативными препаратами.
При передозировке лекарственными средствами с эффектом обезболивания можно получить целый ряд осложнений: слабость, головная боль, перевозбуждение ЦНС, нарушение зрения, понос, тошнота и рвота, аллергия.
Бесконтрольный прием спазмолитиков ведет к нарушению сердечного ритма. У человека появляются симптомы аритмии, тахикардии, снижается артериальное давление
Это может привести к серьезным сердечно-сосудистым заболеваниям;
Пожилым и людям с ослабленным иммунитетом следует принимать обезболивающие с осторожностью (под контролем врача).
Обезболивающие препараты подразделяются на миотропные и нейротропные средства.
Симптоматическая терапия
Схема терапии холецистита подразумевает использование вспомогательных средств наряду с основными медикаментозными препаратами. Кроме антибиотиков, желчегонных и обезболивающих врачи прописывают своим пациентам:
- антацидные препараты, не имеющие способности всасываться: Маалокс, Альмагель, Фосфалюгель, Гастал, Ремагель. Лекарственные средства рекомендованы к приему после еды через час;
- препараты для стимуляции моторики желудочно-кишечного тракта – прокинетики. К этой группе относятся Мотилиум, Ганатон, Мотилак. Лекарственные средства принимаются за 30 минут до еды;
- медикаменты для хенотерапии. Эти лекарства снижают литогенность желчи. В группу препаратов входят: Урсофальк, Урсосан, Хенофальк.
Лечение хронического холецистита лекарствами – процесс непростой и долгий. Перейти в стадию глубокой ремиссии можно только при использовании системного метода борьбы с заболеванием желчного пузыря. Для лечения воспалительных процессов желчнопузырных тканей и протоков выпускается много лекарственных средств.
Заниматься самолечением холецистита не рекомендуется – составлять терапевтическую схему должен только врач. Если возникает необходимость, он меняет длительность курса, препараты или назначает комбинацию лекарственных средств.
Терапия против рецидивов заболевания и санация очагов инфекции – крайне важные методы в лечении болезни. Чтобы не допустить обострения, следует придерживаться прописанной врачом диеты, следить за регулярным опорожнением кишечника и умеренно заниматься спортом.
4 Противовирусные лекарства
Применение противовирусных лекарственных средств позволяет эффективно лечить вирусные гепатиты. Они способствуют уничтожению возбудителей болезни, а также предупреждению развития осложнений.
Одним из подобных распространенных средств является Роферон-А. Активный компонент представлен интерфероном альфа-2а – белком, содержащим 165 аминокислот. Действие препарата направлено на нейтрализацию вирусов либо уничтожение клеток, подвергшихся инфицированию. Применение препарата рекомендовано под наблюдением лечащего врача, которым устанавливается как требуемая дозировка, так и продолжительность приема.

Профилактика заболеваний
Перегиб ЖП может стать причиной следующих заболеваний:
- дискинезии (нарушение моторики желчного пузыря и протоков);
- воспаление ЖП;
- желчнокаменной болезни.
Патология может развиться уже в детском возрасте, что повышает значение профилактики заболеваний билиарной зоны. К симптомам нарушения работы билиарного тракта относятся боль в правом подреберье, диспепсия (нарушение работы кишечника), непереносимость жирной пищи
Людям с перегибом ЖП важно постоянно проходить обследование и делать УЗИ. Такая мера позволит выявить заболевание на ранней стадии

Рацион и режим питания оказывает значительное влияние на работу желчного пузыря. Долгие периоды голодания, строгие диеты вызывают проблемы в работе билиарного тракта. Не рекомендуется злоупотреблять алкоголем, крепким кофе, обилием жирной и жареной пищи, сладостями. В рационе должны присутствовать овощи и фрукты. Достаточное количество клетчатки улучшает пищеварение, способствует более быстрому прохождению пищевой массы, выводит холестерин. Растительные компоненты содержат необходимые витамины и минералы.
Список продуктов при застое желчи:
- желток;
- растительное и сливочное масло;
- овощи с высоким содержанием эфирных масел и кислот: щавель, шпинат, чеснок, лук, зелень, редис, репа, свекла. Белокочанная капуста;
- кислые фрукты и ягоды;
- приправы и специи;
- мясо, рыба, бульоны.
Здоровому человеку достаточно добавлять чайную ложку масла в еду при каждом приеме пищи. Однако злоупотреблять продуктами способствующим отток желчи не стоит. А при воспалении пузыря, холангите и ЖКБ желчегонные продукты исключаются из рациона.
При загибе желчного пузыря важно питаться дробно. Между приемами пищи должно проходить не больше 4 часов
Оптимальный интервал – 2,5 ч. Порции должны соответствовать физиологическим потребностям человека: не стоит переедать и голодать.
Особую роль питание играет в детском возрасте, особенно для малышей с загибом желчного пузыря. Рацион должен быть полноценным, без обилия сладкой, жирной и жареной пищи. Не стоит перекармливать ребенка и заставлять есть.
Регулярные физические упражнения поддерживают здоровье билиарного дерева. Здоровому человеку с перегибом желчного пузыря достаточно ежедневно совершать прогулки и делать зарядку. При заболеваниях ЖП назначают курсы лечебной физкультуры и специальной дыхательной гимнастики. При загибе желчного пузыря врач может назначить желчегонные препараты и травяные отвары. Народные средства лечения заболеваний желчного пузыря должны применяться только после согласования с врачом.