Для чего человеку поджелудочная железа, основная функция
Содержание:
Методы диагностики
Нарушение выработки того или иного гормона панкреатической железы может привести к различным патологиям, поражающим не только поджелудочную, но и другие внутренние органы. В таких случаях требуется помощь врача-гастроэнтеролога, который перед тем, как назначить курс терапии, должен провести диагностическое обследование для постановления точного диагноза. Ниже приведены наиболее распространенные процедуры, проводимые при нарушении работы поджелудочной.

Диагностика заболеваний поджелудочной железы
Таблица. Диагностические исследования поджелудочной железы.
| Название процедуры | Описание |
|---|---|
УЗИ |
Ультразвуковое исследование является одним из самых популярных и эффективных способов диагностики патологий поджелудочной железы и других внутренних органов. С его помощью можно определить новообразования, кисты, появление камней или развитие воспалительного процесса. |
Эндоультрасонография |
В процессе проведения эндоультрасонографии можно обследовать панкреатическую ткань на наличие патологических изменений. Также с помощью данной процедуры врач обследует лимфатические узлы, если в этом есть необходимость. |
КТ |
Эффективный способ диагностики панкреатической железы, так как с помощью компьютерной томографии можно обнаружить возможные атрофические процессы, псевдокисты и различные новообразования. |
Биопсия |
В ходе данной процедуры проводится микроскопическое исследование панкреатической ткани. С его помощью можно выявить воспалительный процесс и определить, злокачественное или доброкачественное образование возникло в исследуемом органе. |

Анализ крови и мочи |
На основе результатов проведенных анализов можно определить уровень аминокислот, прямого билирубина, серомукоида и других веществ, указывающих на развитие того или иного заболевания. |
Копрограмма |
При лабораторном исследовании кала врач может выявить частицы крахмала, жиров, мышечных волокон или клетчатки – это все говорит о нарушении работы поджелудочной железы. |
Ультразвуковое исследование
Протоки
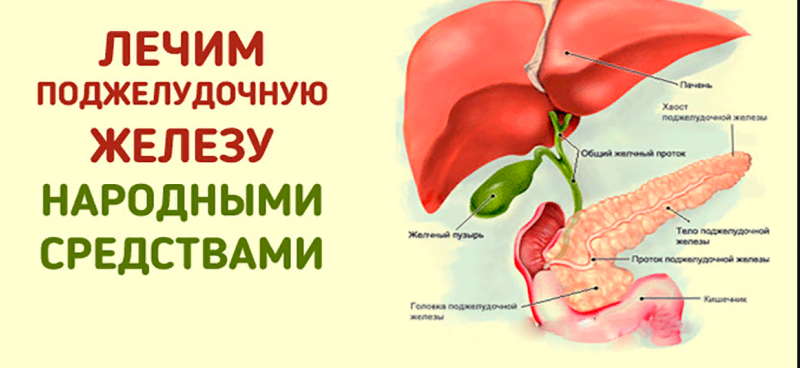
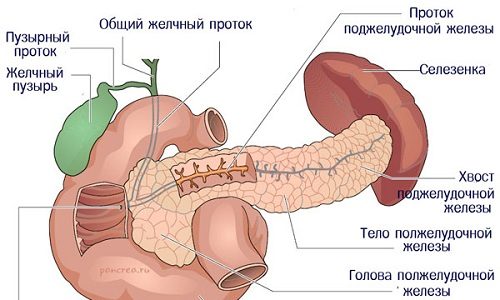
Основная роль поджелудочной железы в организме человека в том, чтобы обеспечивать нормальное пищеварение. Это ее внешнесекреторная функция. Вырабатываемый внутри железы панкреатический сок попадает в пищеварительный тракт через систему протоков. Они отходят от всех мелких долек, составляющих каждый отдел железы.
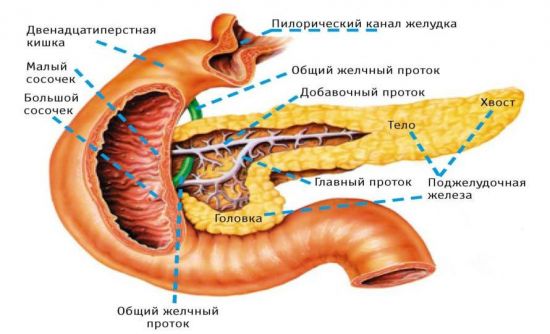 Главный проток поджелудочной железы, соединяясь с желчным протоком, выходит в двенадцатиперстную кишку
Главный проток поджелудочной железы, соединяясь с желчным протоком, выходит в двенадцатиперстную кишку
Все протоки поджелудочной железы объединяются в один общий, так называемый Вирсунгов проток. Его толщина от 2 до 4 мм, он проходит от хвоста к головке железы примерно посередине, постепенно расширяясь. В районе головки он чаще всего соединяется с желчным протоком. Вместе они выходят в двенадцатиперстную кишку через большой дуоденальный сосочек. Проход закрывается сфинктером Одди, который не дает содержимому кишки проникнуть обратно.
Физиология поджелудочной обеспечивает высокое давление в общем ее протоке. Поэтому желчь не проникает туда, ведь давление в желчных протоках ниже. Только некоторые патологии могут привести к проникновению желчи в поджелудочную. Это нарушение ее функций, когда снижается секреция панкреатического сока, спазм сфинктера Одди или закупорка протока желчным камнем. Из-за этого происходит не только застой панкреатического сока в железе, но и заброс в нее желчи.
Такое соединение протоков поджелудочной и желчного пузыря становится также причиной того, что при воспалительных процессах железы у взрослых людей наблюдается механическая желтуха. Ведь часть желчного протока проходит через ее тело и может сдавливаться из-за отека. Это также часто приводит к распространению инфекции от одного органа к другому.
Иногда вследствие врожденных аномалий развития один из протоков не соединяется с общим и самостоятельно выходит в двенадцатиперстную кишку вверху головки поджелудочной железы. Наличие такого добавочного протока, который называют санториевым, наблюдается у 30% людей, это не является патологией. Хотя при закупорке основного протока он не справляется с оттоком панкреатического сока, поэтому является бесполезным.
Патологические состояния поджелудочной железы
Нередко в работе ПЖ возникают сбои. Недостаточное количество выработки какого-либо из гормонов или ферментов приводит к дисбалансу в организме и проявляется следующими симптомами:
- болезненные ощущения в правом и левом подреберье, имеющие опоясывающий характер;
- возникновение тошноты;
- появление неприятного вкуса во рту;
- повышение температуры тела;
- снижение аппетита и веса;
- появление рвоты горького или кислого привкуса.
Основной признак при всех заболеваниях поджелудочной железы – это боль. Она может быть регулярной или периодической, ослабевать или усиливаться в зависимости от положения тела. А так как роль поджелудочной железы в жизнедеятельности организма индивида очень важна, необходимо при появлении первых признаков болезни сразу обращаться к доктору. Иначе невовремя поставленный диагноз вызывает следующие заболевания:
- сахарный диабет;
- панкреатит;
- кисту;
- свищи;
- рак.
Функции поджелудочной железы
Как пищеварительная железа она выделяет около тридцати ферментов, которые расщепляют белки, углеводы, жиры. Они вместе с желчью оказываются в двенадцатиперстной кишке, когда туда поступает пища из желудка. И там эти ферменты очень агрессивно воздействуют на пищу, расщепляя ее. В результате пища превращается в аморфную массу в виде простейших соединений, которые легко усваиваются организмом.
Если неправильно расщепляются белки, у человека часто возникает подагра, аллергия. При неправильном расщеплении жиров происходит увеличение веса, ацитоз, запах ацетона изо рта. При нарушении переваривания углеводов также увеличивается вес и развивается аллергия, дисбактериоз.
Маленькая поджелудочная железа выделяет в сутки до 1,5 л поджелудочного сока.Эта железа выполняет также внутрисекреторную функцию. Ею вырабатываются различные гормоны, поступающие непосредственно в кровеносную систему. Это инсулин, понижающий содержание сахара в крови, а также глюкагон, повышающий этот уровень.
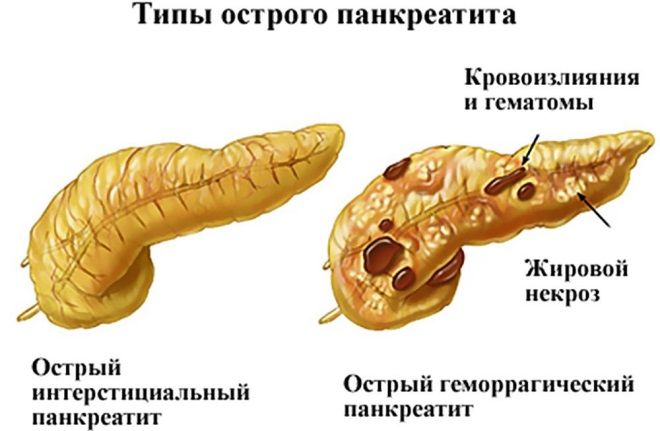
Панкреатит острый
Это очень тяжелая патология. Сущность заболевания, которое часто поражает этот нужный орган, заключается в развитии воспалительного процесса. Оно встречается у каждого десятого жителя планеты и часто остается нераспознанным. Воспаление поджелудочной железы провоцируют многочисленные факторы. При этом собственные ферменты воспринимают поджелудочную железу в качестве инородного тела и действуют ей во вред.
Причины заболевания – многогранные.
До 40% больных в качестве причины этого недуга имеют неумеренное употребление алкогольных напитков. Спиртосодержащая продукция обладает прямым токсическим действием на поджелудочную железу и разрушает ее.
Вторая по частоте причина этого заболевания – желчные камни и патология желчного пузыря (40% случаев).
Остальные 20% – это неправильное питание, наследственность, травмы, инфекции, нарушения электролитного баланса, паразитарная инвазия, эндокринные заболевания, высокий уровень липидов, гормональные нарушения, вирусные гепатиты В, С, употребление лекарств, вредных для поджелудочной железы или другие неизвестные причины.
Человек сам подвергает себя риску развития этого недуга, если нарушена диета, и он употребляет много острой, жирной, сладкой пищи, а также некоторых лекарств: фуросемид, сульфаниламиды и другие. При гепатите происходит заброс желчи в панкреатические протоки.
ВОЗ считает, что до 80% всех заболеваний любой природы органов приходится на паразитарную инфекцию.
Чаще всего это бывают трематоды, аскариды. Они забивают протоки, ферментам некуда деваться. Поэтому начинается самопереваривание, омертвение тканей этого органа. Поэтому нужно периодически чистить себя от паразитов. К тому же, аскарида ежесуточно выпивает до 40 мл крови у человека. Поэтому у носителя этих гельминтов всегда бывает анемия, значительно ослабляющая человеческий организм.
Грибы различного вида (плесневые грибы) поражают эту железу.На состояние поджелудочной железы напрямую влияют наши эмоции. Отрицательные эмоции разрушают поджелудочную железу. Особенно это относится к женщинам, так как они обычно более эмоциональны. Обида разрушает поджелудочную железу.
Каковы признаки болезни поджелудочной железы в острой форме и ее характерные симптомы?
Панкреатит в острой форме начинается внезапно как приступ сильной боли в брюшной полости, который сопровождается тошнотой, диареей, рвотой, лихорадкой, метеоризмом. Непрекращающийся болевой синдром — это самый характерный признак этой болезни. Боль ощущается чуть меньше, если больной лежит, согнувшись.
Интенсивные боли, которые локализуются в верхнем отделе живота, могут отдавать в бок, плечо, зону сердца, спину. Может появиться опоясывающая боль.Острые болевые ощущения похожи на проявления аппендицита, холецистита или другие патологии.
Больной страдает от тошноты, рвоты. Причем, рвота облегчения не приносит. После акта рвоты боль не уменьшается. Аппетит отсутствует, вздувается живот.
Больного мучает сердцебиение, жажда, ощущение сухости во рту, запах ацетона, общая слабость. Его лицо сначала краснеет, затем наблюдается побледнение его кожи.
Эта железа становится больше в размерах, начинается отек.
Данная патология сопровождается расстройством стула.
Происходит заброс в поджелудочную железу желчи. Активируются ее ферменты, развивается воспалительный процесс. В железе происходит образование тромбов. Это вызывает некроз, то есть омертвение тканей железы. И она начинает сама себя переваривать.
Как проявляются заболевания?
Важность той или иной функции поджелудочной железы человек ощущает только тогда, когда возникает какое-либо нарушение в работе этого органа. Дисфункция поджелудочной железы возникает, чаще всего, из-за неправильного образа жизни, например, чрезмерного употребления алкоголя или сладкого
Нарушение работы этого органа проявляется либо внезапно, либо симптомы нарастают постепенно. Симптомы заболевания проявляются в опоясывающей боли под лопаткой или в межреберной области, а также в виде жгучей боли. Дисфункция может проявляться в виде тошноты, рвоты или диареи. Болевые ощущения могут иметь как постоянный характер, так и приступообразный.
Симптомы расстройства эндокринной функции проявляется в увеличении веса, снижению активности работы головного мозга, сахарном диабете и прочих расстройствах.
Прочие расстройства
К другим расстройствам относятся гипофункция и гиперфункция.

Гипофункция – наиболее распространённое нарушение в работе этого органа. Это предвестник возникновения диабета. Возникает она намного чаще, чем гиперфункция, от того, что в организме снижается уровень гормона инсулина, необходимого для поддержания оптимального уровня глюкозы в крови. Симптомы: общая слабость и быстрая утомляемость, резкое снижение либо такой же резкий набор массы тела, сильные головные боли, постоянная жажда и учащённое мочеиспускание.
Лечение назначается только после тщательного обследования организма врачом-эндокринологом.
Гиперфункция – достаточно редкий вид заболевания. Его симптомы некоторым образом схожи с симптомами гипофункции. Гиперфункция проявляется в апатии, сонливости и слабости.
Лечение следует начинать как можно раньше. Если лечение не начать вовремя, болезнь будет прогрессировать, появятся новые симптомы: судороги, тремор в руках, обмороки, увеличение массы тела в очень короткие сроки.
Гиперфункция выявляется на основе результата анализов.
Острый панкреатит
Это заболевание возникает внезапно. Начало провоцируется приёмом алкогольных напитков. Развиться может эта болезнь и вследствие некоторых сопутствующих заболеваний желчного пузыря или двенадцатиперстной кишки.
Симптомы острого панкреатита: острая боль в правом и левом подреберье, тошнота и неоднократная рвота. Боль чаще всего носит опоясывающий характер, отдаёт в спину, левую сторону грудной клетки или низ живота. Облегчить её можно только в одном положении: наклонившись вперёд из положения сидя. Пульс учащается, давление поднимается.
Лечение острого панкреатита происходит в условиях стационара. Если не производится своевременное лечение, болезнь может переходить в хроническую форму.
Хронический панкреатит
Это воспалительное заболевание поджелудочной железы. Причины у него такие же, как у острого панкреатита. По мере развития этого заболевания ткань железы становится меньше.

Симптомы хронического панкреатита: череда острых состояний и относительно спокойных. В начале заболевания период ремиссии бывает достаточно долгим, если же лечение не проводится своевременно, приступы острой боли возникают всё чаще.
Провоцировать возникновение болей могут жирная, чересчур солёная или жареная пища, а также алкоголь. Снять боль в поджелудочной железе с помощью обезболивающих таблеток практически невозможно.
По мере развития болезни появляются новые симптомы: запор, диарея, метеоризм и вздутие. Затем может развиться сахарный диабет.
Очень важно вовремя распознать панкреатит и начать его лечение. Распознать его довольно сложно, поскольку симптомы этого заболевания зачастую бывают схожими с другими болезнями желудочно-кишечного тракта
Опухоли
Опухоли подразделяются на два типа: гормональные и раковые (злокачественные).
Три самые распространённые опухоли: инсулинома, продуцирующая чрезмерное количество инсулина, гастринома, продуцирующая гастрин, и карциноидная опухоль.
Поджелудочная железа – очень важный орган в организме. От его правильной работы зависит самочувствие человека, его жизнедеятельность. Главное — своевременное лечение болезней и ведение здорового образа жизни.
Гормоны поджелудочной
Инсулин
Инсулин необходим для контроля концентрации глюкозы в крови. Он вырабатывается бета-клетками островков Лангерганса в виде проинсулина, который преобразовывается в инсулин. Сначала он попадает в печень, рецепторы которой связывают половину количества гормона. Оставшаяся половина попадает в кровь и достигает мышечной и жировой тканей. Таким образом инсулин способствует усвоению глюкозы.
Глюкоза, попадая в органы и мышечные ткани, наполняет их энергией и способствует нормальному функционированию — ее недостаток негативно отражается на работе органов.
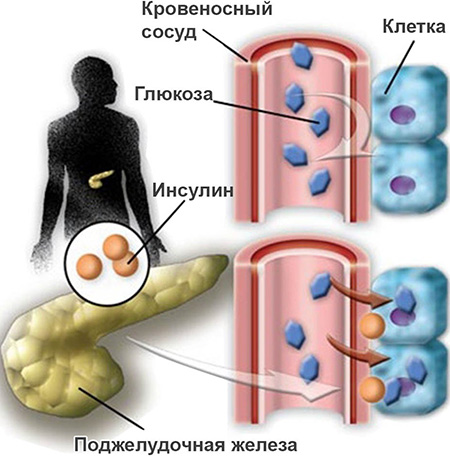
Действие инсулина направлено на поглощение глюкозы клетками
Кроме стимуляции поглощения глюкозы клетками органов, инсулин способствует производству ферментов, окисляющих глюкозу, и гликогена. Уровень последнего он поддерживает, не допуская его распада. Кроме того, он подавляет накопительные в отношении глюкозы свойства печени.
За счет выработки инсулина поджелудочная железа — единственный орган, который обладает возможностью контролировать уровень глюкозы. Кроме того, инсулин необходим для усвоения аминокислот, калия, магния и фосфатов. Он активно участвует в белковом обмене и преобразует жирные кислоты, которые, в свою очередь, способствуют переходу глюкозы в триглицериды. Действие инсулина негативно сказывается на фигуре — он способствует превращению глюкозы в жир.
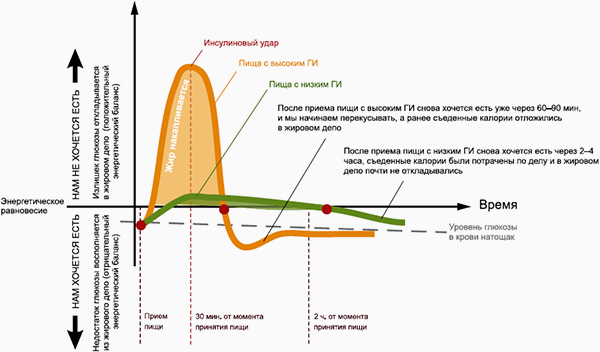
Употребление углеводов способствует более сильному скачку инсулина
Глюкагон
Поджелудочная железа вырабатывает гормон глюкагон, который, как и инсулин, контролирует уровень глюкозы в крови. Но он имеет совершенно противоположное действие — он не уменьшает, а увеличивает ее концентрацию в крови.
Уровень глюкагона можно поддерживать путем приема белковой пищи и занятий спортом: длительные физические упражнения, особенно силовой направленности, способны увеличить его уровень в несколько раз. Это объясняется необходимостью в дополнительной энергии, в которой нуждаются мышечные ткани при тренировках.
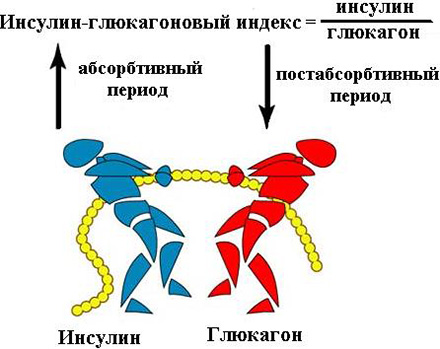
Пик выработки инсулина не совпадает с пиком глюкагона
Общее действие глюкагона направлено на улучшение почечного кровообращения, на контроль работы сердечно-сосудистой системы, понижение уровня инсулина. Его связь с печенью способствует обновлению клеток последней. Кроме того, глюкагон поддерживает калиево-натриевый баланс организма и избавляется от лишнего холестерина.