Холецистопанкреатит: международная классификация болезней
Содержание:
Как лечить патологию
Лечение хронического холецистита состоит в приеме медикаментозных препаратов и строгой диете.
Комплекс лекарственных средств включает такие средства:
- Обезболивающие, которые снимают болевой синдром.
- Ферментные средства помогают при пищеварении.
- Необходимы препараты, сдерживающие образование секретов поджелудочной.
- Скорее всего, потребуются антибиотики.
- Токсины из организма выведет минеральная вода.
- Пробиотики должны внести в кишечник полезные микроорганизмы, которые снизят брожение, газообразование.
- Прокинетики улучшат работу желудка.
При любой форме болезни – острой или хронической – необходимо придерживаться диеты №5. Диета при панкреатите – это целая система питания, направленная на восстановление функций поджелудочной и желчного пузыря. Пациенту предписываются блюда тушеные, вареные, запеченные. Сладкое, печеное, острое, соленое придется исключить. Нельзя допускать, чтобы пища провоцировала повышенное выделение ферментов и соков.
Много привычных продуктов оказывается под запретом. Эта вынужденная мера призвана продлить человеку жизнь. Среди основных рекомендаций можно назвать следующие:
- хлеб можно только вчерашний;
- овощи – после термической обработки;
- супы – перетертые овощные без зажарки;
- яйца в любых видах, кроме сваренных вкрутую, запрещены;
- сладкую газировку нельзя совсем, крепкие чаи, кофе лучше минимизировать;
- углеводы лучше употреблять в виде жидких каш – гречневой, геркулесовой, рисовой;
- мясные и рыбные блюда должны быть приготовлены из нежирных сортов, без поджаренной корочки;
- кисломолочные продукты – только нежирные;
- придется освоить кисели, компоты, отвары из полезных трав.
Различные маринады, блюда со специями, волокнистые овощи без термообработки вредят больной поджелудочной, поэтому подлежат полному исключению из рациона.
Предписаний много, к диете необходимо привыкнуть. Но это – единственный путь сохранить здоровье.
Причины и симптомы хронического холецистита
Неполноценный или чрезмерный отток печёночного секрета – основа развития хронического воспаления пузыря. Вследствие застоя секрета происходит присоединение болезнетворных микроорганизмов, вызывающих воспаление. Синегнойная палочка, стрептококки, стафилококки наиболее часто становятся причиной воспалительного процесса.
К факторам, увеличивающим риск формирования хронического холецистита, относятся:
- неправильное питание (злоупотребление жареной, жирной, копчёной, острой пищей, большими порциями с длительными промежутками между приёмами);
- врождённые аномалии строения жёлчного пузыря;
- близлежащие новообразования, сдавливающие жёлчный пузырь;
- травмы пузыря;
- механическое сдавливание жёлчного при беременности;
- расстройство сократительной функции органа;
- кишечные паразиты (аскаридоз, лямблиоз );
- камни в жёлчевыводящих протоках.
Для хронического воспаления типично вялотекущее течение. Обострение сменяются ремиссией, а та вновь обострением.
О прогрессировании заболевания могут свидетельствовать следующие симптомы:
- боль в области эпигастрия, правого подреберья, носящая постоянный характер, распространяющаяся под лопатку, правое плечо, в поясничную область;
- усиление боли после приёма жареной, жирной пищи, употребления газированных напитков, алкоголя;
- боль не во всех случаях имеет выраженное проявление, зачастую это только ощущение тяжести с правой стороны живота;
- ощущение горького привкуса во рту;
- тошнота, возможна рвота жёлчью;
- вздутие живота;
- возникновение поноса, преимущественно после приёма жирной пищи;
- повышенная утомляемость, раздражительность, отсутствие аппетита.
Обострение хронического холецистита может проявляться повышением температуры.
Клиника калькулёзного хронического холецистита может соответствовать таковой при жёлчной колике. Это острая боль, схваткообразного характера, вызвана закупоркой жёлчного протока камнем.
Острая боль при хроническом калькулёзном холецистите требует незамедлительной помощи врача, в некоторых случаях оперативного вмешательства.
Помимо вышеперечисленных, болезнь может проявляться нехарактерными симптомами. К примеру, нарушается ритм сердца, повышается температуры, появляются боли в суставах. Возможны повышение артериального давления, слабость, повышенная раздражительность, бессонница.
При длительном отсутствии оттока жёлчи кожные покровы приобретают желтоватый оттенок.
2 Симптомы заболевания
Клинические симптомы холецистопанкреатита многогранны. Вне обострения пациента мучают тупая ноющая боль в правом подреберье, частая тошнота и рвота, особенно после обильной трапезы жирными и жареными блюдами. Это объясняется тем, что воспаление нарушает функционирование поджелудочной, а это влечет за собой образование недостаточного количества пищеварительных ферментов. Воспалительный процесс в желчном пузыре приводит к застою желчи, что тоже отражается на пищеварении. Этим же объясняется чередование запоров и диареи, наличие в стуле непереваренного жира и пищевых волокон. С течением времени больной начинает замечать, что теряет массу тела, а при осмотре выявляются такие важные признаки болезни, как синеватая окраска кожи вокруг пупка, сыпь, прощупываемое уплотнение в области поджелудочной железы.
В самом начале недуга в биохимическом анализе крови иногда определяется повышенный уровень сахара без наличия клинических проявлений. Это связано с тем, что из-за воспаления нарушается устойчивость поджелудочной к глюкозе. Тяжелое течение заболевания может привести к образованию жидкости в брюшной полости (асциту), в плевральных полостях (плевриту), артриту мелких суставов кистей.
Хронический холецистопанкреатит часто становится причиной смерти из-за тромбоза и серьезных нарушений в работе эндокринной системы.
Хронический калькулезный холецистит код по мкб 10

Холецистит— это воспаление желчного пузыря. В памятке расскажем, что такое холецистит, из-за чего он появляется у взрослых, его симптомы, лечение и профилактика.
Холецистит часто возникает на фоне желчекаменной болезни.
Скопление желчи приводит к развитию инфекций, вызывающих острое воспаление стенок желчного пузыря.
Воспалительный процесс усиливается при травмировании стенки желчного пузыря камнями, выделении воспалительных ферментов и присоединением бактериальной инфекции.
Воспалительный процесс может быть как острым (ОХ), так и хроническим, в первом случае симптоматика нарастает остро в течение считанных часов, во втором — периодические ухудшения сменяются периодами ремиссии, когда больной практически не испытывает дискомфорта даже при наличии конкрементов.
В зависимости от того, присутствуют в ЖП камни при воспалении или нет, холецистит может быть калькулезным или некалькулезным.
Холецистит: МКБ-10
Согласно международной классификации болезней МКБ-10, холецистит острый имеет следующие коды: К80.0 — острый калькулезный холецистит (воспаление, сопряженное с наличием в ЖП камней); К81.0 — острый бескаменный холецистит.
Хронический холецистит также имеет разные коды в зависимости от наличия и отсутствия камней: по МКБ-10 хр холецистит без камней имеет код K81.1, а код К80.1 соответствует хроническому калькулезному холециститу.
Отдельно выделяют K80.4 — холецистит в сочетании с камнями желчного протока, К81.8 — другие формы воспаления желчного пузыря и K81.9 — неуточненный холецистит.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Этиологические факторы
Основной этиологический фактор — наличие камней в ЖП. Дополнительными провоцирующими факторами воспалительного процесса считаются:
- пол (у женщин в силу особенностей углеводно-жирового обмена заболевание развивается чаще);
- этническая принадлежность (считается, что «лидеры» по возникновению ОХ — скандинавские народности, а также члены некоторых индейских племен);
- резкие колебания массы тела, ожирение;
- беременность;
- возраст (риск возникновения воспаления ЖП растет с годами);
- прием некоторых лекарственных препаратов (например, оральных контрацептивов).
На бескаменный хелецистит приходится до 10% всех случаев воспаления желчного пузыря.
Достоверные причины воспаления при отсутствии камней на сегодняшний день не обозначены, однако считается, что заболевание могут спровоцировать факторы, приводящие к сгущению и застою желчи в ее естественном резервуаре — желчном пузыре.
К таким факторам относят длительное парентеральное питание, голодание, шоковые состояния, некоторые аутоиммунные процессы и патологии, сопряженные с иммунодефицитом.
С июля 2019 года к клиническим исследованиям и УЗИ стали предъявлять новые требования. Что изменилось, читайте в материале эксперта журнала “Заместитель главного врача”.
Клинические проявления
Один из основных симптомов холецистита — болевой синдром. Боль резкая, острая (так называемая «желчная колика»), отдает в спину, правую лопатку, правое плечо, реже — в левую часть спины.
Чаще всего болевой приступ возникает рано утром или ночью. В отличие от боли при раздражении желчного пузыря камнем (без воспаления) болевой приступ при ОХ длится 6 и более часов, более интенсивен.
Боли может предшествовать погрешность в диете, употребление алкоголя, стресс.
Помимо боли больного может беспокоить:
- потливость;
- тошнота, рвота;
- повышение температуры (при развитии бактериального воспаления ЖП);
- общее недомогание;
- желтуха — указывает на закупорку камнем общего желчного протока.
Для хронического процесса также характерен болевой синдром, но боль тупая, ноющая, менее интенсивная.
Боль возникает в промежутке 1-3 часа после приема жирной пищи, алкоголя, отдает в правое плечо, правую лопатку.
При наличии камней периодически может возникать острая боль. Также больного может беспокоить тошнота, слабость, раздражительность.
Повышение температуры для хронического воспаления нехарактерно, равно как и желтуха.
Хирургическое лечение
Показаниями к удалению ЖП при остром холецистите являются осложнения: перитонит, пузырно-кишечный свищ, перфорация стенки, эмпиема или гангрена ЖП, наличие в желчном конкрементов.
Как можно вылечить хронический холецистит раз и навсегда?
Как бы ни хвалилась достижениями современная фармакология, медикаменты не способны устранить рецидивы хронического холецистита. Однако же это вполне подвластно хирургии, удаление беспокоящего желчного пузыря внесет серьезные коррективы в дальнейший образ жизни больного, но навсегда освободит его от болезни.

Удаление желчного пузыря можно произвести традиционным открытым способом, чрезкожной холецистостомией или лапароскопическим методом.
Калькулезный холецистит можно попытаться лечить ударно-волновой литотрипсией, однако раздробленные камни не гарантируют невозможности их повторного образования. Поэтому, радикальным, но по праву действенным методом лечения хронического воспаления является именно удаление воспаленного желчного пузыря.
Причины заболевания
Обострение хронического холецистита и панкреатита обусловлено, прежде всего, спецификой расположения этих органов.

Практика показывает: велика вероятность того, что при одновременных проблемах в желчном пузыре и поджелудочной железе будет подвергаться опасности еще и печень.
Чаще всего воспаление возникает в связи с:
- образованием камней в желчевыводящих протоках;
- инфекционными заболеваниями;
- новообразованиями различной природы;
- открытым очагом инфекции (кариес, гайморит);
- неполадками в работе печени и желчного пузыря;
- повышенным давлением на двенадцатиперстную кишку скопившегося воздуха;
- болезнями системы кровообращения;
- сахарным диабетом;
- активностью условно-патогенной флоры в организме (синегнойная палочка, стафилококки, стрептококки);
- наличием гельминтов;
- язвой желудка;
- закупоркой протоков поджелудочной железы.
По тому, как протекает заболевание, принято рассматривать следующие виды холецистопанкреатита:
- гнойно-язвенный;
- вялотекущий;
- острый;
- обструктивный.
Факторами, провоцирующими сбои в работе поджелудочной железы и желчных путей, также могут быть переедание, нерегулярный прием пищи, неумеренное употребление спиртосодержащих напитков, курение.
Диагностика
Чтобы понять, как лечить хронический холецистит желчного пузыря, необходимо пройти диагностику. Во время нее врач выявляет факторы, которые спровоцировали развитие заболевания – приобретенные или врожденные дефекты органов, нарушения моторики ЖП, застой желчи, гиподинамичный образ жизни, пищевые привычки. Патология нередко развивается как осложнение паразитарных заболеваний кишечника и печени.
На основе данных, полученных в результате проведенного анамнеза и пальпации, врач решает, какие дополнительные методы диагностики необходимо пройти. Он учитывает характерные для воспаления ЖП симптомы: Шоффара, Мюсси, Мерфи. Эхопризнаки хронического холецистита позволяют увидеть общую картину и понять, насколько запущена ситуация. К ним относят особенности плотности тканей, полученных отраженным пучком ультразвука.
Среди лабораторных методов диагностирования часто проводят биохимический и общий анализ крови. Первый позволяет выявить повышенную активность печеночных ферментов, второй – определить признаки неспецифического воспаления, для которого характерен лейкоцитоз, повышение СОЭ.
Самыми информативными инструментальными методами диагностики заболевания считаются:
- Дуоденальное зондирование.
- Сцинтиграфия.
- Холеграфия.
- Холецистография.
- УЗД.
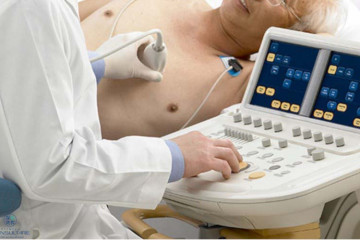
Во время проведения ультразвукового исследования удается выявить воспаленные желчные пути, нарушение моторики ЖП, расширенные желчные протоки. Кроме этого, на экране хорошо видны камни в пузыре, его размеры, возможные деформации, толщина стенки.
Холецистография и холеграфия используются для определения формы и моторики ЖП. С помощью артериографии врач выявляет разрастание сосудистой сети в области 12-перстной кишки и печени, утолщение стенки пузыря.
Для забора желчи и выявления нарушений моторики ЖП используют дуоденальное зондирование. Этот метод диагностики зачастую назначают при заболеваниях желчевыводящих путей и печени с лечебными и диагностическими целями. Посев желчи позволяет обнаружить бактериальное заражение, установить вид возбудителя, назначить эффективную антибактериальную терапию. При бескаменном холецистите отмечается повышенный уровень литохолиевой кислоты и снижение количества желчных кислот в желчи. Во время обострения в ней обнаруживают кристаллы холестерина, также увеличивается билирубин, белок, свободные аминокислоты.
Лечение
Схема лечения хронического холецистита зависит от фазы процесса и вида заболевания. Вне обострений терапия сводится к соблюдению диетического питания. Больным рекомендуют питаться часто и небольшими порциями, между которыми не должно быть длинных перерывов. В диете при хроническом холецистите преобладают натуральные продукты, богатые белком, полиненасыщенными жирами, витаминами и минералами. Из меню нужно исключить жирные, жареные, слишком соленые и острые блюда. Под запретом находятся спиртные напитки, сладкое, копчености.
Диета
Правильное питание при хроническом холецистите значительно улучшает состояние пациента, предотвращает рецидивы. Больным необходимо избегать перееданий, сомнительных перекусов, поздних ужинов. Оптимальным вариантом является стол №5 (автор М.И. Певзнер), который считается одной из самых известных систем питания. Его назначают при панкреатите, заболеваниях ЖП, ЖКТ, патологиях печени. Стол №5 также назначают в качестве профилактики во время реабилитации в санатории. Он направлен на облегчение состояния пациента, предотвращение заболеваний поджелудочной железы, печени, органов ЖКТ.
Основу рациона составляют максимально полезные и легкие продукты:
- Вареные яйца, омлет.
- Молочные продукты.
- Нежирные сорта мяса (ветчина, птица, говядина).
- Супы (борщ, овощные, молочные).
- Некислые ягоды, фрукты.
- Растительное и сливочное масло.
- Сухое печенье.
- Макаронные изделия из твердых сортов пшеницы.
- Пудинги.
- Травяные отвары, чаи.
Из меню при хроническом холецистите необходимо исключить:
- Алкоголь.
- Мороженое.
- Шоколад, сахар.
- Консервы.
- Субпродукты.
- Жирные сорта мяса, рыбы.
- Редьку, щавель, шпинат, лук.
- Консервы.
- Маринованные овощи.
- Копчености.
Лечащий врач в обязательно порядке уточняет, что можно есть при хроническом холецистите, какими должны быть порции, как правильно питаться. При соблюдении диетического питания риск появления рецидивов очень сильно снижается.
В период обострения лечение сводится к приему:
- Желчегонных средств.
- Препаратов, которые нормализуют работу ЖП и протоков, снимают боль.
- Противопаразитарных, антибактериальных лекарств.
При наличии камней в ЖП пациентам рекомендована терапевтическая процедура литолиз. Ее цель – растворение мочевых конкрементов. Литолиз бывает нисходящим и восходящим. Первый предполагает прием медикаментозных препаратов парентерально или внутрь. При восходящем литолизе на камни напрямую воздействуют с помощью растворов литолизирующих веществ. Препараты урсодезоксихолевой и дезоксихолевой кислот применяют в медикаментозной терапии.
Среди инструментальных методов лечения используют:
- Электрогидравлическое или лазерное воздействие.
- Экстракорпоральные методы ударной волны.
Оперативная холецистэктомия является незаменимой при наличии множественных камней в ЖП, большом размере конкрементов, рецидивах с интенсивным болевым синдромом, воспалении желчных протоков и пузыря.
Жкб хронический калькулезный холецистит код мкб

Хронический холецистит — хроническое воспаление жёлчного пузыря, характеризующееся рецидивирующей подострой симптоматикой, чаще всего обусловленной наличием в его просвете камней.
Код по международной классификации болезней МКБ-10:
Частота • Распространённость в общей популяции — около 10% • Женщины болеют в 2 раза чаще мужчин • С возрастом вероятность развития заболевания возрастает.
Симптомы (признаки)
Клинические проявления • В анамнезе — указания на случаи желчнокаменной болезни в семье, наличие факторов риска, эпизоды острого холецистита или приступы жёлчной колики в прошлом • Специфические симптомы отсутствуют • Вздутие живота • Неприятные ощущения в эпигастрии, часто связанные с приёмом жирной пищи, уменьшающиеся после отрыжки • Тошнота, при холедохолитиазе — рвота • Постоянные ноющие боли в правом подреберье с иррадиацией в область правой лопатки, за грудину, в правое плечо • Болезненность при пальпации жёлчного пузыря, положительный симптом Мерфи (см. Холецистит острый).
Лечение
ЛЕЧЕНИЕ
Диета — стол №5 по Певзнеру • Малокалорийная пища, содержащая большое количество растительной клетчатки, витамина С, уменьшенное количество белков и жиров, преимущественно растительного происхождения • Кратность приёма пищи — 5–6 р/сут небольшими порциями.
Лекарственная терапия • Пероральное лечение жёлчными кислотами показано при слабой или умеренной симптоматике, в случаях, когда проведение оперативного вмешательство не возможно или больной отказывается от него.
Лекарственное растворение можно проводить если камни рентгенонегативны (холестериновые), их диаметр не превышает 15 мм, проходимость пузырного протока сохранена •• Урсодеоксихолиевую кислоту назначают в дозе 8–10 мг/кг/сут •• Хенодеоксихолевую кислоту назначают в дозе 12–15 мг/кг/сут (до 18–20 мг/кг/сут при ожирении, дозу повышают постепенно).
Побочный эффект — диарея •• Лечение прводят длительно (1–2 года и более) •• Комбинированная терапия обеими кислотами (по 6–8 мг/кг/сут) более эффективна и позволяет избежать рахвития побочных эффектов хенодезоксихолиевой кислоты •• Терапия эффективна в 40–60% случаев, камни диаметром до 5 мм растворяются в 80–90% случаев в течение 12 мес •• Рецидивы развиваются у 25–50% больных, частота рецидивов уменьшается при профилактическом приёме урсодеоксихолиевой кислоты в дозе 200–300 мг/сут.
Оперативное лечение • Холецистэктомия показана при выраженных клинических проявлениях желнокаменной болезни, особенно при повторных болевых приступах •• При подозрении на холедохолитиаз перед операцией (лапароскопической или традиционной) необходимо произвести эндоскопическую холангиографию и папиллосфинктеротомию с экстракцией конкрементов (альтернативный подход — интраоперационная холангиография, ревизия общего жёлчного протока, удаление камней и введение Т — образного дренажа) •• Так как многие послеоперационные осложнения связаны с инфекцией, необходимо микробиологическое исследование жёлчи.
Осложнения • Деструктивный холецистит с угрозой перфорации и перитонита • Холангит • Закупорка камнем протоков желчевыводящей системы с развитием подпечёночного холестаза • Вторичный билиарный цирроз печени • Панкреатит • Непроходимость кишечника, вызванная жёлчными камнями • Абсцесс печени • Жёлчно — тонкокишечный свищ • Рак жёлчного пузыря.
Течение и прогноз • Прогноз для жизни благоприятный • Вероятность рецидива (например, после печёночной колики) в течение 2 лет составляет 40%.
Особенности холецистита у пожилых • Диагностика затруднена • Больший риск развития осложнений • Более высокий уровень смертности после холецистэктомии.
МКБ-10 • K80 Желчнокаменная болезнь • K82 Другие болезни жёлчного пузыря
Кодировка холецистита по МКБ-10
Холецистит можно встретить под шифром К81.
Т.к. воспаление стенок желчного подразделяется на острую и хроническую форму, соответственно, кодировка заболеваний по МКБ-10 находится под разными разделами.
Острый холецистит
Острый холецистит имеет кодировку К81.0.
Сюда входят:
- ангиохолецистит;
- эмфизематозный холецистит;
- гангренозный;
- гнойный;
- и воспаление желчного пузыря без образования в нем камней.
Под К80.0 необходимо понимать острый холецистит с камнями, а под рубрикой К 80.2 шифруют самостоятельное существование камней без воспаления стенок желчного пузыря. Этим кодом также характеризуют состояния желчнопузырной колики, холелитиаза, образование камней неутонченного характера и закупорку желчных путей камнем без воспаления желчного пузыря.
Хронический холецистит
Хронический холецистит имеет кодировку К81.1, а под К80.1 – шифруют хронический воспалительный процесс с камнями.
Хронический холецистит не уточненного характера принято причислять к группе К81.9, а другие формы воспаления подчиняются группе К81.8.
Лечение холецистита
По мкб 10 холецистит принимает хроническую форму, носящую номер K81.1 (при протекании болезни более полугода). Если заболевание находится в острой форме воспаления, лечить его необходимо в стационаре. Флегмонозная и гангренозная формы болезни требуют оперативного лечения. Основным терапевтическим методом при лечении холецистита является применение фармацевтических средств — антибиотиков, спазмалитиков. В состоянии ремиссии рекомендуется санаторно-курортный комплекс и курс физиотерапии.
https://youtube.com/watch?v=C9JmXx1zbyg
Важным фактором является здоровье органов пищеварения, больному назначается специальная диета, исключающая потребление жареной, острой пищи и алкоголя. Потреблять еду желательно часто и маленькими порциями.
Любое лечение в домашних условиях должно проходить под наблюдением и с учетом рекомендаций врача.
Что такое холецистопанкреатит
Воспаление желчного пузыря и поджелудочной железы не знает различий по принадлежности к полу, социальному положению, возрасту. Патологии подвержены все люди, поскольку анатомически эти органы у всех расположены одинаково. И если дает сбой поджелудочная, то зачастую в процесс включается и желчный пузырь.
МКБ-10 относит холецистопанкреатит к одиннадцатому классу вместе с прочими заболеваниями пищеварительной системы. Всего в документе выделено 22 класса. Последний – коды для особых целей, начинается с буквы U. Подход очень напоминает библиотечный каталог, в котором каждая книга имеет собственное буквенное и цифровое обозначение, чтобы библиотекарь мог ее без труда обнаружить на полке.
Такая классификация помогает врачам точнее поставить диагноз и приписать соответствующее лечение. Маркером болезней органов пищеварения является буква К. Вообще же, МКБ начинается с литеры А, под которой зашифрованы инфекционные и паразитарные заболевания.
Если развивается острый или хронический холецистопанкреатит, особенности его течения таковы, что могут привести к необратимому поражению поджелудочной железы. Холециститу по МКБ-10 и панкреатиту присвоены разные коды, но если болезнь распространилась на поджелудочную и желчный пузырь, лечат их комплексно.