Какая мокрота при туберкулезе, или как вовремя диагностировать заболевание?
Содержание:
Особенности и характеристика мокроты при туберкулезе
При туберкулезе меняется характер мокроты. Однако определить заболевание только по внешнему виду выделяемого секрета невозможно. Обязательно нужно проводить ряд диагностических исследований. Однако нужно знать, как выглядит мокрота при туберкулезе. Это может помочь своевременно заподозрить патологический процесс в организме.
Количество
В норме в сутки отделяется 10-100 мл мокроты, которую человек проглатывает. Часть из нее может выделяться через носовые ходы, а часть отхаркиваться. При развитии патологического процесса в дыхательной системе количество образующегося секрета повышается до 500-1500 мл в сутки в зависимости от выраженности заболевания.
Чем сильнее поражена дыхательная система, тем больше мокроты будет отделяться. Поэтому на ранних стадиях туберкулеза может наблюдаться только незначительное увеличение количества мокроты. Поначалу ее объем может быть приближенным к норме. Но по мере распространения инфекции количество секрета будет постоянно расти.
Но самостоятельно определить заболевание только по увеличенному объему мокроты невозможно. Это может свидетельствовать не только о туберкулезе, но и о других патологиях дыхательной системы
Также необходимо обратить внимание на наличие других признаков болезни. Наличие сразу нескольких проявлений должно стать поводом обращения к специалисту
Цвет
Цвет мокроты при туберкулезе может быть разным. Он зависит от стадии патологического процесса и степени разрушения слизистой оболочки дыхательных путей. Вот какая мокрота при туберкулезе легких может быть:
- Прозрачная. Она жидкая, не содержит никаких примесей, стекловидная. Ее возникновение характерно для первых стадий патологического процесса.
- Белая. Говорит о начале воспалительного процесса, когда наблюдается чрезмерная выработка белка. Такой цвет отделяемого характерен для начальной стадии туберкулеза. Чем насыщеннее цвет мокроты, тем интенсивнее протекает патология.
- Коричневая. Свидетельствует о поражении кровеносных сосудов. Когда появляется такая мокрота, значит, уже началось разложение тканей. Секрет коричневатого оттенка является продуктом расщепления содержащегося в крови белка.
- Желтая или зеленая. Обычно содержит белые прожилки. Появляется, когда из-за воспалительного процесса начинается выработка гноя. Чем сильнее оттенок секрета приближен к зеленому, тем больше гноя вырабатывается.
- Черная. Может говорить о запущенной стадии туберкулеза. Но если диагноз не подтвержден, и такое явление является единичным случаем, это может указывать на окрашивание мокроты табачными смолами, яркой газировкой, кофе и прочими веществами.
- Алая. В этом случае мокрота содержит примеси крови. Это говорит о серьезном повреждении кровеносных сосудов, из-за чего началось внутреннее кровотечение в области дыхательной системы. Наблюдается на последних стадиях заболевания. При возникновении такого симптома необходимо незамедлительно обратиться к врачу.
Наиболее характерным признаком туберкулеза является мокрота красного цвета. А все остальные случаи могут наблюдаться и при других заболеваниях. Поэтому нет определенного ответа на вопрос, какого цвета мокрота при туберкулезе.
Запах
Чаще всего мокрота при туберкулезе не имеет запаха. Но во время заболевания местный иммунитет снижается, поэтому может присоединиться другая инфекция. От этого мокрота может иметь гнойный характер, сопровождаясь запахом гноя.
 Мокрота при туберкулезе не имеет запаха
Мокрота при туберкулезе не имеет запаха
Появление гнилостного запаха может говорить об отмирании тканей дыхательной системы. В таком случае в составе мокроты будут наблюдаться продукты распада.
Состав
По составу мокрота является неоднородной. Даже в нормальном состоянии она содержит секрет из носовой полости, околоносовых пазух, трахеи и бронхов. А при присоединении патологического процесса она может содержать:
- Гной. Представляет собой скопления лейкоцитов, которые появляются при воспалительном процессе.
- Серозная жидкость. Представляет собой воспалительный экссудат.
- Кровяные частицы. Появляются в составе мокроты в случае изменения стенок легочных капилляров. Также могут возникать из-за повреждения кровеносных сосудов.
Притом необязательно, чтобы все вышеперечисленные компоненты содержались в мокроте. Наличие хотя бы одного из них говорит о развитии патологического процесса.
Консистенция
Также необходимо знать, какую консистенцию может иметь секрет, выделяющийся при туберкулезе легких. Она может быть жидкой и более густой. Обычно на начальных стадиях патологического процесса выделяется жидкий секрет. А со временем он сгущается. На поздних стадиях он выглядит как густое желе.
Диагностика туберкулеза
Этапы диагностики туберкулеза
Шаг первый – предусматривает определение главных признаков заболевания: ночные поты, продолжительный кашель, длительное повышение температуры, кровохарканье. Этот же этап предусматривает выявление характеристики течения недуга, а также факта нахождения пациента в контакте с туберкулезником.
Шаг второй – основывается на общем клиническом осмотре больного. Врач-специалист, осуществляя осмотр, отмечает наличие либо отсутствие нарушения движения грудной клетки во время респирации, похудание, присутствие увеличенных лимфатических узлов. Как первый, так и второй шаг диагностики данной патологии принято считать недостаточными для постановки точного диагноза, так как они предоставляют малое количество необходимой информации. Однако данные шаги могут дать возможность заподозрить что-то неладное, что подтолкнет врача-специалиста направить пациента на дальнейшее обследование.
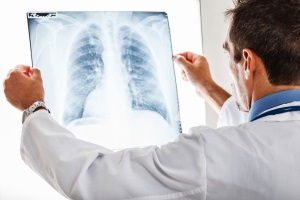
Шаг третий — необходим в случае возникновения подозрений на туберкулез. Данный шаг осуществляется в специальном медицинском учреждении, которое занимается как диагностикой, так и лечением данной патологии. Для постановки точного диагноза больного направляют на микроскопическое исследование мокроты, которое укажет на присутствие Кислотоустойчивых Микобактерий или сокращенно КУМ. Именно эти бактерии принято считать возбудителями данного недуга. У больного берут минимум три мазка. Помимо этого в таких случаях не обойтись и без рентгенологического обследования грудной клетки. Если оба обследования укажут на наличие туберкулеза, тогда пациента заставят пройти их еще раз. Повторные обследования необходимы для того, чтобы выявить все имеющиеся особенности данной патологии, а именно ее форму, а также восприимчивость палочек Коха по отношению к антибиотическим средствам. Как только особенности будут установлены, больному тут же будет назначено специальное лечение.
В случае если мазок на наличие Кислотоустойчивых Микобактерий окажется отрицательным, а вот в легких будут наблюдаться явные признаки пневмонии непонятного происхождения, тогда пациенту выпишут курс лечения воспаления легких. Уже через четырнадцать дней он должен будет прийти на повторное обследование, во время которого врачи смогут оценить его общее состояние здоровья. Если состояние улучшится, значит, всему виной была именно пневмония. Если же состояние останется без изменений либо ухудшится, тогда пациента отправят на дальнейшее обследование (четвертый шаг)
Обращаем внимание читателей на тот факт, что схема диагностики данной патологии, которая была представлена чуть выше, представляет собой всего лишь сокращенную форму истинного процесса выявления данного инфекционного заболевания
Правила сбора мокроты
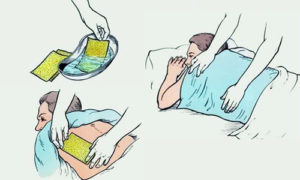
Собирать мокроту необходимо только в специальный контейнер, выдающийся врачом-специалистом, которым был назначен данный анализ;
Перед началом процедуры следует очень хорошо прополоскать ротовую полость теплой водой либо почистить зубы. Дело в том, что в мокроте не должны присутствовать частички продуктов питания;
Делаем два глубоких вдоха, при этом каждый раз необходимо задерживать воздух. После этого опять глубоко вдыхаем и с силой выталкиваем воздух. Еще раз вдыхаем и начинаем откашливаться;
Подносим контейнер прямо к губам и сплевываем в него вышедшую мокроту
Закрываем контейнер крышкой;
Очень важно, сплюнуть в контейнер именно мокроту, а не слюну. Мокрота представляет собой густую массу, наделенную зеленоватым оттенком;
В случае если мокрота не откашливается, тогда необходимо постучать три – четыре раза по груди либо подышать над емкостью наполненной горячей водой с добавлением одной ложки пищевой соды.
Проба Манту
Диаскинтест в диагностике туберкулеза
Вернуться к началу страницы
Кашель с привкусом крови
Привкус крови во рту нельзя не заметить. Этот характерный металлический вкус может свидетельствовать о патологии внутри организма, особенно, если он преследует человека постоянно.
Самая частая причина, болезни в полости рта или зубов. Чтобы установить характер данного заболевания, необходимо посетить стоматолога. Это может быть стоматит либо пародонтоз.
Еще одной причиной может стать воспаление носоглотки, заложенность носа, принятие лекарственных средств, использование пищевых добавок. Однако есть и более серьезные причины, такие как рак, инфаркт, инсульт, сахарный диабет. Поэтому эти симптомы нельзя оставлять без внимания.
Методы исследования биологического материала при патологии
Для обнаружения микобактерий туберкулеза могут проводиться такие исследования:
- Прямая бактериоскопия. Берется мазок мокроты, который окрашивают по методу Циля-Нильсена. Если есть МБТ, мазок окрашивается в красный.
- Люминесцентная бактериоскопия. Мокроту окрашивают флюорохромами, затем воздействуют на нее УФ-лучами. Через микроскоп МБТ видны как золотистые палочки.
- Бактериологический метод. Преимущество в том, что даже в небольшом количестве материала можно обнаружить МБТ. Достаточно 20-100 жизнеспособных микроорганизмов в 1 мл мокроты. Используются питательные среды, на которых выращиваются микобактерии туберкулеза. Это эффективная методика, однако ее недостаток в том, что для получения результата требуется довольно длительный период времени.
Также для диагностики туберкулеза могут использоваться и другие методы – флотация, седиментация. Притом не все методы связаны только с исследованием туберкулеза.
Изменение характера мокроты должно стать поводом незамедлительного обращения к врачу. Не всегда это указывает на туберкулез, но заподозрить заболевание стоит. Необходимо помнить, что чем раньше начать лечение, тем быстрее наступит выздоровление.
Каждый день железистые клетки крупных бронхов и трахеи вырабатывают незначительное количество слизистого секрета. Он способствует очищению дыхательных путей от микробов и частичек пыли. При развитии легочных заболеваний количество его заметно увеличивается и имеет ряд особенностей, которые зависят от формы и стадии патологии.
Мокрота при заражении туберкулезом выходит во время кашля. Она выступает в качестве основного средства диагностики болезни. С помощью исследования мокроты специалисты могут не только обнаружить наличие туберкулезной инфекции, а и определить ее переход в более тяжелую форму.
Мокрота как симптом патологии
Слизистый секрет представляет собой выделение, основными функциями которого является увлажнение и очищение легких от отмирающих клеток эпителия дыхательных путей и частичек пыли.
При нормальной работе внутренних органов прозрачный секрет не обладает запахом. Если в организме прогрессирует воспалительный процесс, он выделяется в большом количестве, приобретает цвет и характерный неприятный запах. Под воздействием инфекции характер его выведения также меняется. В результате изменений консистенции способности реснитчатого эпителия снижаются, и секрет выводится из легких при помощи кашля.
Скопление мокроты в бронхах
При развитии туберкулеза секрет может выделяться в малых количества, которое увеличивается после перехода патологии в более тяжелую форму. Он имеет ряд особенностей, которые помогают специалистам определить стадию болезни и ее характер течения.
Первые стадии патологии не сопровождаются выделением мокроты. Появление секрета происходит во время прогрессирования патологии. Он исследуется по нескольким характеристикам. Цвет, консистенция и количество – признаки, по которым можно определить степень тяжести заболевания и характер течения.
Первые выделения прозрачные, иногда белого цвета. Это объясняется тем, что они содержат в себе белок. Постепенно цвет мокроты при туберкулезе меняется, в зависимости от развития патологии.
В процессе прогрессирования инфекции секрет может приобретать различные оттенки:
- желто-коричневый/зеленоватый. Наблюдается при возникновении гнойных процессов;
- ржавый оттенок слизистого секрета. Свидетельствует о начале окисления крови в легких и процессе разложения органов дыхательной системы;
- ярко-красный. Означает, что в легких скапливается много крови. Это первый симптом кровохаркания;
- серный или серый цвет мокроты наблюдается у курильщиков или пациентов, которые длительное время вдыхают загрязненный воздух.

В процессе обследования врач обращает внимание не только на внешние характеристики выделяемого секрета, а и на время суток, когда это явление обостряется
Количество
Первая стадия патологии может не сопровождаться выделением специального секрета. Изредка во время кашля может выходить немного прозрачной мокроты. Поэтому пациенты не обращают на это особого внимания и размножение бактерий продолжается.
Со временем происходит обширное поражение органов дыхания, что приводит к увеличению количества секрета. Оценить его объем может только специалист после проведения диагностических мероприятий.
Консистенция
Не только цвет и количество выделяемого секрета позволяют определить степень поражения
Также специалисты обращают внимание на его консистенцию
Мокрота три ТБ может быть:
- Жидкой с незначительными вкраплениями белка или гноя. Это свидетельствует о проникновении в организм инфекции.
- Средней вязкости или густой. Если в такой слизи присутствуют еще и комочки – туберкулезная палочка начала активно размножаться.
Густой и с неприятным запахом – возникновение воспалительного процесса в органах дыхательной системы.
Густой с примесями гноя – признак обострения патологии.
Неоднородной консистенции ярко-красного цвета. Обильное выделение такой мокроты говорит о развитии кровотечения в легких.
Слизистый секрет бывает очень густым и плохо откашливается. Для его сбора на анализ врач может порекомендовать сделать ингаляцию или принять муколитик.
Мокрота, что это такое
Это секрет, жидкая субстанция, которая выделяется при кашле из нижних отделов органов дыхания. В легких есть специальные железы, основная функция которых – выработка секрета, предназначенного для очищения легких от пыли и мельчайших частичек отмершего эпителия. Эта жидкость прозрачная, без запаха и примесей.
Если в органы дыхания попадает патогенный микроорганизм и становится причиной воспалительного процесса, работа секреторных желез активируется. Они начинают выделять в несколько раз больше мокроты, чтобы справиться с источником заболевания и поскорее вывести его из организма. При этом отделяемое часто окрашивается в различные оттенки и приобретает неприятный запах. Ее выведение стимулируется организмом с помощью выталкивания сжатого воздуха из органов дыхания – то есть, кашля.
Важно не путать мокроту из легких и бронхов со слюной или слизью из носоглотки. Обильная мокрота всегда являются симптомом какой-либо патологии, у здорового человека они выделяются в настолько незначительных количествах, что их попадание в органы дыхания практически незаметно
Возбудителем туберкулеза является туберкулезная палочка. Она всегда присутствует в откашливаемой слизи. Потому, если у человека обнаружены внешние симптомы туберкулеза или же туберкулиновые пробы были положительными, в первую очередь врач выпишет ему направление на сбор и анализ мокроты.
Как сдать анализ мокроты
Чаще всего образец флегмы берется в медицинском учреждении. Больному выдается специальная баночка с широким горлышком, куда нужно отхаркать мокроту при резком выдохе
Крайне важно выполнить манипуляции правильно. Чистить зубы, полоскать ротовую полость можно за 30-60 минут до сдачи анализов
Объем кашлевых выделений должен быть не менее 5-7 мл. Полученная слизь отправляется в лабораторию не позднее 1,5-2 часов после опломбировки (закрывается плотной крышкой) контейнера.
При сухом кашле получить нужное количество мокроты довольно затруднительно. В этом случае больному разрешают подготовить образец в домашних условиях. Для того чтобы улучшить отхождение флегмы необходимо выпить большое количество жидкости перед процедурой (накануне вечером), лечь на живот таким образом, чтобы голова оказалась ниже туловища и глубоко откашляться. Детям помогает солевая ингаляция и дренажный массаж.
Что будет в анализе, если есть туберкулез
Бактериологический посев мочи делается от нескольких дней до одного месяца. При туберкулезе легких у взрослых или детей бактерии в моче могут и не выявиться. Но это не означает, что их нет в других органах. Если же развивается нефротуберкулез – поражение почек, то в большинстве случаев бактерии в моче будут присутствовать.
Второй признак – это наличие в моче гвоздевидных лейкоцитов. Обнаружить их можно, только исследуя анализ под микроскопом. Также анализ покажет:
• стойкую кислую реакцию;
• протеинурию – белок в урине;
• эритроцитурию – примесь крови в моче;
• пиурию – гной в исследуемой жидкости.
Как правило, при таких результатах исследования другие анализы тоже подтверждают инфицирование. Какими противотуберкулезными средствами будут лечить пациента, решает врач, учитывая его возраст, форму болезни, степень тяжести заболевания.
Популярные статьи на тему: посев мокроты на туберкулез

Читать дальше
Пульмонология, фтизиатрия
Туберкулёз легких (тбл). Внелегочной туберкулёз (втб)
Туберкулёз – это инфекционное заболевание, которое вызывается возбудителем – микобактериями туберкулёза (Mycobacterium tuberculosis), и характеризуется образованием специфических гранулём в разных органах и тканях.
Читать дальше
Пульмонология, фтизиатрия
Контакт с больным туберкулезом – каков риск заражения?
Случайный контакт носителем туберкулезной палочки безопасен: он не является источником инфекции. А вот при длительном и регулярном общении с обладателем открытой формы туберкулеза заразиться можно наверняка. Избежать болезни поможет профилактика.

Читать дальше
Пульмонология, фтизиатрия
Острый бронхит
Острый бронхит – острое воспаление бронхов, преимущественно инфекционного происхождения, продолжающееся до 1 месяца и сопровождающееся увеличением бронхиальной секреции, кашлем, отделением мокроты, а при поражении мелких бронхов – развитием одышки.
Читать дальше
Пульмонология, фтизиатрия
Вич/спид-ассоциированный туберкулёз лёгких (тбл). Вич/спид-ассоциированный внелегочной туберкулёз (втб)
Вирус иммунодефицита человека (ВИЧ) является наиболее сильным из всех известных факторов риска, способствующих активации латентной туберкулезной инфекции.
Читать дальше
Пульмонология, фтизиатрия
Криптококкоз
Криптококкоз (легочный, системный торулез, европейский бластомикоз, болезнь Буссе-Бушке) – подострая или хроническая инфекция, вызываемая дрожжеподобным микромицетом Cryptococcus neoformans.

Читать дальше
Пульмонология, фтизиатрия
Пневмония
Пневмония – острое инфекционное заболевание, преимущественно бактериальной этиологии, характеризующееся очаговым поражением респираторных отделов лёгких с обязательным наличием внутриальвеолярной экссудации.
Читать дальше
Пульмонология, фтизиатрия
Отечественная фтизиатрия сегодня: по итогам рабочего совещания
В конце октября 2006 года в конференц-зале гостиницы «Киев» состоялось рабочее совещание областных фтизиатров Украины. Главные специалисты из всех регионов страны собрались, чтобы обсудить целый ряд насущных вопросов.
Читать дальше
Пульмонология, фтизиатрия
Cовременные лекарственные средства в пульмонологии
Пневмония и в XXI столетии остается важной медико-социальной проблемой. Это обусловлено, в первую очередь, ее значительной распространенностью, достаточно высокой смертностью, а также значительными экономическими потерями
Читать дальше
Пульмонология, фтизиатрия
Споротрихоз
Споротрихоз (болезнь Шенка-Берманна) – глубокий микоз, вызываемый диморфным грибом Sporothrix schenckii, поражающий, как правило, иммунокомпетентных лиц.
Современные методы анализа биоматериала
К более быстрым методам определения возбудителей туберкулеза в исследуемого материале является метод индикаторной пробирки BBL MGIT (Micobacteria Growth Indicator Tube).
Такие пробирки содержат питательный бульон и флюоресцентное вещество, микобактерии поглощают кислород с бульона, соединение реагирует на уровень кислорода в пробирке и наблюдается явление флюоресценции.
Изначальный уровень кислорода в пробирке свечения не вызывает.
Сегодня достаточно эффективными являются методы молекулярной диагностики, такие как ПЦР-диагностика и метод ДНК-зондов.
Основаны на выявлении мельчайших частиц ДНК возбудителей в исследуемом материале. Эти методы имеют наибольшую чувствительность и позволяют выявить микроорганизмы в течение короткого времени (от 2 часов до 2 суток).
Так же в стадии исследований сейчас находятся методы выявления возбудителей туберкулеза с помощью моноклональных антител, что так же является более быстрым способом, чем тот же бактериологический метод.
На сегодняшний день методы, позволяющие определять наличие микобактерий в организме человека, постоянно разрабатываются и совершенствуются, что в скором времени приведет к улучшению диагностики, а таким образом и лечения туберкулеза.
Методика обследования
При положительном результате проводят дополнительное исследование жидкости для определения разновидности микобактерий:
- полученную жидкость разбавляют специальным веществом;
- затем пробирку помещают в специальный контейнер, там выращивают штамп бактерии;
- определенная среда способствует выработке углекислого газа, его соединяют с красителем;
- специальные датчики аппарата помогают определить микроорганизм.
Специалисты рекомендуют:
- Появление слизи требует консультации с врачом, чтобы предотвратить патологические изменения в организме.
- Особо опасными являются выделения с прожилками крови, гноем, которые наблюдаются более месяца.
- Отхаркивающий кашель с мокротой не требует лекарственных препаратов, необходимо много пить воды.
- Одновременно не употреблять средства против кашля и отхаркивающие препараты, они по-разному воздействуют на легкие.
Заболевание дыхательных органов легких может привести к серьезным последствиям. Поэтому необходимо своевременно обратиться к доктору, сдать соответствующие анализы.
https://youtube.com/watch?v=uYLd5cepF_c
Куда отдавать мокроту для диагностики туберкулеза?
Если есть подозрение на туберкулез, у человека будут брать различные туберкулиновые пробы и проводить инструментальные исследования. Сдача мокроты – это один из основных нюансов во время обследования. В ней специалисты будут искать палочку Коха, изучат ее цвет, консистенцию и состав.
Чтобы результат был достоверный, больной должен правильно собрать биоматериал. Образец взять желательно с утра, до завтрака. Зубы нужно почистить и тщательно прополоскать рот водой.
Мокрота должна быть откашляна в специальный стерильный контейнер, содержание слюны допускается минимальное. При плохом выведении секрета, биоматериал может собираться в течение 2-ух или 3-ех дней, при условии, что контейнер будет плотно закрыт, и располагаться в холодильнике. Взять также образец можно при бронхоскопии. Такой метод диагностики показан людям, у которых присутствует кровохарканье, выделения, имеют неприятный запах и чрезмерную обильность.
Сдается собранный материал в специальную лабораторию, где специалисты исследуют его с помощью специального оборудования. Нужную информацию дает популярный анализ ПЦР на туберкулез. При этом из мокроты выделяют возбудителя. Определенные участки копируются и сравниваются с палочкой Коха, которая имеется.
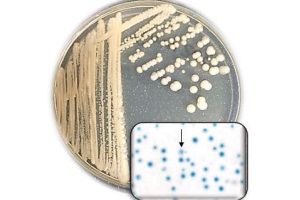
Также есть анализ, при котором выявляют бактерии путем окрашивания по Цилю-Нильсену. Лаборант наносит на стеклышко исследуемый материал, нагревает его и на него накладывается фукусин, происходит в дальнейшем обесцвечивание соляной кислотой. В конце имеет место метилен синий. Если получен положительный результат, значит, присутствует туберкулез. Окраска при этом малиновая.
На фото видны микобактерии, которые выделены по способу Циля-Нильсена.
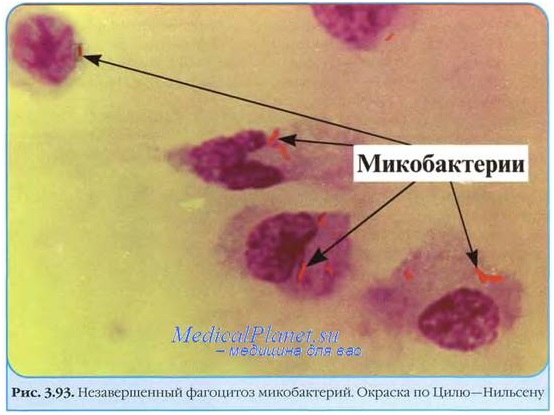
Бактериологический (культуральный) способ определения МБТ – это посев полученного материала на питательную среду. Предварительно секрет подвергают обработке, чтобы подавить рост неспецифической микрофлоры. Обычно среда, в которой выращивается МБТ – яичная. Может быть жидкостная или полужидкостная. Длительность произрастания – от 15-ти до 90-та дней. Чтобы обнаружить патологические микроорганизмы, хватит и 20-ти микобактерии в 1 мл секрета. Потом по полученной культуре можно понять, к каким лекарствам у нее повышена чувствительность, и узнать все о ее жизнедеятельности.
Если нет роста микобактерии, значит, она утратила способность к размножению из-за действия препаратов.
Проверка анализов по длительности занимает разный промежуток времени, в зависимости от его вида. Культурный способ — длительное исследование, так как нужно время, пока произойдет выращивание бактерий в искусственной среде – это не менее месяца. Но этот метод точен и недорог.
Бак посев – получают быстро, но эффективен только в случае нахождения в мокроте достаточного количества микобактерий. Эта диагностика не подходит для тех, у кого туберкулез хотят выявить на ранней стадии.
Результаты ПЦР специалист готов огласить уже через сутки. Какой конкретно выбрать вид анализа определяет врач, зависит это от состояния больного.
Исследование мокроты при туберкулезе легких – один из основных диагностических методов. В биоматериале можно найти палочку Коха и даже сказать, на какой стадии заболевание и указать его форму. После получения результата не требуется расшифровка. В полученном анализе можно сразу увидеть, есть возбудитель у человека или нет. Также таким образом можно найти любые воспалительные процессы, которые происходят в легком. Если мокроты много – это говорит о том, что поражена обширная область органа. При ихорозных скоплениях следует думать о множественных разрушениях клеток. Если имеется красный, коричневый цвет – это свидетельствует об имеющемся кровотечении, нарушении целостности сосудов.
Общая характеристика

Туберкулез – очень распространенное заболевание, поэтому новорожденным делают прививку БЦЖ еще в родильном доме. Детям старшего возраста рекомендуют вакцинацию от болезни.
Но если человек заболел, важно различать симптомы при инфицировании:
- повышается температура тела, без видимых причин;
- больной сильно потеет во время сна;
- пропадает аппетит, наблюдается снижение массы тела
- общая слабость, быстрая утомляемость;
- сухой кашель, особенно по утрам;
- выделяется слизь, кровохарканье.
Мокрота – это жидкость, что выделяется при кашле из дыхательных путей. У здорового человека ее не наблюдается, такой патологический секрет появляется при различных заболеваниях.
Чтобы определить туберкулез, доктор направляет пациента на сбор выделений.
Если результаты покажут наличие микобактерий, можно начать лечение на ранней стадии, что пройдет эффективнее, чем запущенная форма болезни.
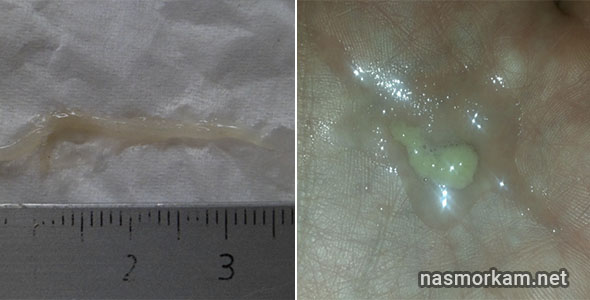
Туберкулезная мокрота выглядит следующим образом:
- в ней присутствуют слизь, сгустки гноя, поэтому она имеет желтый или зеленоватый цвет;
- прожилки крови,
- с повышенным количеством белка;
- очень слизистая, характеризуется тягучестью, вязкостью.
Результаты лабораторного исследования мокроты помогут диагностировать вид туберкулеза легких: открытой или закрытой формы.
На первых этапах заболевания легких мокрота выделяется в малом количестве, у больного кашель сухой, неинтенсивный.
Запущенная форма, присутствие крови, кровохарканье требует немедленной госпитализации больного в туберкулезный диспансер, где назначают адекватное лечение.
Цвет мокроты, можно рассмотреть на фото, он помогает установить точный диагноз:
- прозрачного цвета жидкость наблюдается у больных бронхиальной астмой, вирусным воспалением легких;
- бактериальное воспаление с гноем вызывает мокроту желтого или зеленого цвета;
- наличие крови при кровохарканье свидетельствует о злокачественной опухоли, туберкулезе легкого.
- рыжий или коричневый цвет появляется при распаде продуктов крови;
- серый или даже черный цвет мокроты наблюдается у шахтеров, курильщиков.
Как выглядит мокрота при туберкулезе
На самых начальных стадиях заболеваниях выделения могут быть прозрачными, густыми и стекловидными. Но, как правило, при прогрессирующем туберкулезе легких мокрота имеет густую, вязкую консистенцию, она желтоватого или зеленоватого цвета из-за различных примесей. Часто в них можно заметить прожилки крови.
Какой может быть цвет мокроты при туберкулезе и почему
При постановке диагноза важно учитывать, какого цвета выделения у пациента
- Прозрачная, достаточно жидкая нередко выделяется при бронхиальной астме или пневмонии, вызванной вирусной инфекцией. Но, как и говорилось выше, такой же секрет в небольших количествах наблюдается на ранних стадиях туберкулеза, потому необходима лабораторная диагностика.
- Желтый или зеленый секрет всегда говорит о том, что инфекция имеет бактериальную природу. Темно-зеленая мокрота говорит о запущенном инфекционном процессе.
- Ржавая, коричневая – признак распада белков крови. Это говорит о разложении тканей органов дыхания при злокачественных образованиях или туберкулезе.
- Серый, темно-коричневый, черный цвет выделений бывает у людей, долгое время вдыхавших загрязненный воздух – шахтеров, курильщиков, сотрудников химкомбинатов.
- Ярко-красный цвет говорит о том, что в отделяемом из легких большое количество крови – то есть, развивается кровохарканье. Больной нуждается в срочной госпитализации и врачебной помощи, его жизнь находится под угрозой.
Важно знать: при внешнем обследовании пациента врач будет оценивать не только количество и качество мокроты, но и то, на какое время суток приходится их интенсивное выделение
Какая консистенция мокроты при туберкулезе
По консистенции отделяемого можно определить, на какой стадии находится патологический процесс, и в какой форме протекает болезнь.
Возможные варианты:
- жидкая и прозрачная, с отдельными прожилками гноя или белой слизи – начальная стадия туберкулеза, для которой характерно незначительное поражение легких;
- густая, средней вязкости, желтоватого оттенка, с комочками слизи – прогрессирующая начальная стадия болезни;
- густая, зеленая, зловонная – прогрессирующий инфекционный процесс в органах дыхания, вызванный бактериями;
- густая прозрачная с комочками слизи и гноя – симптом острого заболевания, при котором происходит прорыв каверн в бронхи;
- неоднородная по консистенции мокрота, обильная, жидкая, красного или розового цвета, при этом больше крови, чем слизи и гноя – прогрессирующее легочное кровотечение.
Если мокрота слишком густая, иногда ее бывает затруднительно откашлять для сбора материалов на анализ. В этом случае врач рекомендует выполнить паровую содовую ингаляцию. Можно также принять муколитики – специальные препараты, разжижающие густой секрет, и стимулирующие его выведение.
Есть ли запах у отделяемого при туберкулезе
Неприятный, даже зловонный запах может появляться на поздних стадиях заболевания, когда ткани легких начинают омертвевать и продукты распада попадают в слизь.
Какое количество может выделяться
Еще раз нужно отметить: на ранних стадиях болезни мокроты может не быть вовсе. Или же она будет, но в очень небольших количествах. Выделение мокроты при туберкулезной инфекции носит непостоянный характер.
Какие могут быть примеси в мокроте
В секрете, выделяемом при туберкулезе, можно рассмотреть прожилки крови или примесь гноя. По количеству и характеру примесей врач определяет форму и стадию заболевания.
Расшифровка показателей
Мокрота исследуется по различным параметрам, в зависимости от поставленной перед диагностом задачи.
Количество. В норме больной выделяет небольшой объем слизи. Резкое увеличение такого показателя может указывать на развитие пневмонии, туберкулеза, гнойного бронхита.

Структура
Во время оценки мокроты врачи обращают внимание на ее состав. Слизистая флегма чаще выделяется при остром и хроническом бронхите, гнойные вкрапления характерны при воспалении легких, абсцессе легкого
Цвет. Оттенок выделений указывает на появление и развитие различных заболеваний. Для примера, коричневая флегма отхаркивается при крупозной пневмонии, а грязно-зеленая слизь является показателем патологии обостренной желтухой.
Запах. Анализ мокроты можно исследовать даже без микроскопа. При гангрене легкого, абсцессе слизь сильно воняет.
Отдельно нужно выделить химическое и микроскопическое исследование. Нормальные показатели:
- щелочная или нейтральная реакция;
- количество белка до 120 мг/л;
- отсутствие желчных пигментов;
- малое число цилиндрического эпителия;
- небольшое количество лейкоцитов;
- единичные эритроциты.
В анализе мокроты не должно быть опухолевых клеток и эластичных волокон.
Материал для анализа
Для исследования выделения из носоглотки в виде слюны и слизи являются непригодными. Поэтому необходимо не отхаркивать, а именно откашливать. Когда происходит отхаркивание, вещество выделяется не из бронхов и легких, а из носоглотки и рта.
Пациенту вручается памятка для подготовки по сбору мокроты, в которой указывается, что для возможности произведения анализа необходимо собрать три-пять миллилитра. Это приблизительно пять-шесть плевков. Оставшуюся часть нельзя проглатывать. Необходимо использовать приготовленную заранее плевательницу.
Сбор материала
Пациенту объясняют, как правильно собрать мокроту для анализа. Чтобы улучшить ее выделение следует выполнить три медленных глубоких вдоха и столько же выдохов. Между вдохом и выдохом надо задерживать дыхание на несколько секунд. Затем надо прокашляться и сплюнуть в баночку. Открывать ее следует только для сплевывания и сразу плотно закрывать.
Эти действия необходимо продолжать до того, как уровень отметки в баночке не достигнет отметки в пять миллилитров. Собирать мокроту надо таким образом, чтобы в емкость не попала слюна.
Если, несмотря на знание правил, как сдавать анализ, попытки оказываются неудачными, можно подышать паром над кастрюлей с горячей водой. Если все происходит в поликлинике, то медперсонал делает пациенту пятнадцать минут ингаляцию с помощью раствора соды и соли. Материалом для исследования в таких случаях могут быть промывные воды бронхов или желудка.
Если невозможность собрать материал связана с перенапряжением, то следует расслабиться, походить по комнате. Расслаблению помогут упражнения, а также легкий массаж грудной клетки.
Как скоро сбор должен быть доставлен в лабораторию?
В домашних условиях баночку с собранным биоматериалом следует сразу поместить в холодильник на три часа, не более. В амбулатории с целью увеличить срок хранения используют средства для консервации.