Патологические типы дыхания: куссмауля и биота
Содержание:
Нейрогенная гипервентиляция и апноэ
В обычной жизни у здорового человека также встречаются патологические типы дыхания. Чаще всего возникает нейрогенная гиперветиляция, которая проявляется частым и глубоким ритмом. Причинами ее развития служат стрессы, волнения, эмоциональные нагрузки. В таких случаях, дыхание является рефлекторным и проходит, не причиняя здоровью вреда.
Такой тип патологического дыхания характеризуется его временной остановкой. Существует несколько вариантов. Возникают эти синдромы при патологии органов дыхания и других систем. Причинами служат:
- послеоперационный период после выхода из наркоза;
- избыток кислорода;
- патологическое бронхиальное дыхание при обструктивных и инфильтративных болезнях легких;
- повреждения головного мозга;
- развитие ожирения;
- эпилепсия;
- анемия;
- тяжелые сердечные аритмии;
- отравление транквилизаторами, барбитуратами, эфиром;
- злоупотребление алкоголем;
- недоношенные дети;
- пожилой возраст;
- нарушение мышечного тонуса.
Самым распространенным вариантом является синдром ночного апноэ. Угрозу для жизни представляет более 5 приступов за час. Характеризуется такой вариант громким хаотичным храпом, который чередуется с паузами отсутствия дыхания (максимально до 2 минут). При отсутствии лечения сопровождается определенной клинической картиной:
- сонливость;
- быстрая утомляемость;
- бессонница;
- снижение работоспособности;
- раздражительность;
- нарушение памяти;
- ухудшение течения хронических заболеваний (особенно сердечно-сосудистых).
К мерам профилактики относят рациональное лечение и наблюдение у специалиста основной патологии. Терапия апноэ включает:
-
Общие рекомендации:
- снижение веса;
- отказ от алкоголя и курения;
- запрещается сон на спине (западение мягкого неба провоцирует приступ апноэ).
- Лечение специальными аппаратами, которые создают положительное давление в дыхательных путях. Это препятствует возникновению апноэ. Такой метод лечения называется СИПАП-терапия.
- Хирургическое вмешательство – подшивание мягкого неба. Применяется очень редко при неэффективности СИПАП-терапии и тяжелом апноэ.
Типы патологического дыхания свидетельствуют о нарушении структур головного мозга. Специфической профилактики их не существует. Весь лечебный комплекс направлен на терапию основного заболевания и купирование состояний, угрожающих жизни пациента.
https://youtube.com/watch?v=mvdIqGwd10k
Самые частые патологические типы дыхания
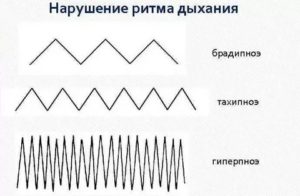
Патологические типы дыхания представляют собой состояние, для которого характерен групповой ритм, нередко сопровождающийся периодическими остановками или вставочными вдохами.
Причины нарушения
При нарушении ритма вдоха и выхода, глубины, а также при паузах и изменениях дыхательных движений наблюдаются патологические типы дыхания. Причинами этого могут послужить:
- Накопление в крови продуктов обмена.
- Гипоксия и гиперкапния, вызванные острым нарушением кровообращения.
- Нарушение вентиляции легких, вызванное интоксикацией разного типа.
- Отеки ретикулярной формации.
- Поражение органов дыхания вирусной инфекцией.
- Нарушение кровообращения в стволовой части мозга.
Во время нарушения больные могут предъявлять жалобы на помутнение сознания, периодические остановки дыхания, усиленный вдох или выдох. При патологическом типе дыхания может наблюдаться повышение артериального давления во время усиления фазы, а на ослаблении оно падает.
Виды патологического дыхания
Существует несколько типов патологического дыхания. К самым распространенным относят те, что связаны с нарушением равновесия между возбуждением и торможением в центральной нервной системе. К этому типу недугов относят следующие виды:
- Чейн-Стокса.
- Куссмауля.
- Грокко.
- Биоттовское дыхание.
Каждый тип имеет свои особенности.
Тип Чейн-Стокса
Этот тип патологического дыхания характеризуется периодичностью дыхательных движений с паузами разной длины. Так, длительность может достигать минуты.
При этом сначала больные отмечают кратковременные остановки, без каких-либо звуков. Постепенно длительность паузы увеличивается, дыхание становится шумным.
Примерно к восьмому вдоху продолжительность остановки доходит до максимума. Затем все происходит в обратном порядке.
Такой тип патологического дыхания у человека сопровождается апноэ до одной минуты. В большинстве случаев тип Чейн-Стокса возникает из-за гипоксии головного мозга, но может регистрироваться при отравлениях, уремии, кровоизлиянии в головной мозг, различных травмах.
Клинически данный тип нарушения проявляется помутнением сознания, вплоть до его полной потери, нарушениями сердечного ритма, приступообразной одышкой.
Возобновление дыхания восстанавливает кислородное питание головного мозга, проходит одышка, нормализуется ясность сознания, больные приходят в себя.
Тип Биотта
Патологический тип дыхания Биота представляет собой периодическое нарушение, при котором наблюдается чередование ритмических движений с длительными паузами. Их продолжительность может достигать полутора минут.
Данный тип патологии встречается при поражениях головного мозга, предшоковых и шоковых состояниях. Также эта разновидность может развиваться при инфекционных патологиях, поражающих органы дыхательной системы. В некоторых случаях к патологическому типу дыхания Биотта приводят проблемы со стороны центральной нервной системы.
Тип Биотта приводит к серьезным нарушениям сердечной деятельности.
Патологический тип Грокко
Дыхание Грокко по-другому называется волнообразным подвидом. По своему течению оно схоже с типом Чейн-Стокса, но вместо пауз наблюдаются слабые, поверхностные вдохи и выдохи. За ним происходит нарастание глубины дыхания, а затем – уменьшение.
Данный вид одышки аритмичен. Он может переходить в Чейн-Стокса и обратно.
Патологическое дыхание: таблица
Представленная таблица с патологическими типами дыхания поможет нагляднее увидеть их основные сходства и различия.
|
Признак |
Чейн-Стокса |
Биотта |
Дыхание Грокко |
Тип Куссмауля |
|
Остановка дыхания |
Есть |
Есть |
Нет |
Нет |
|
Дыхание |
С нарастающим шумом |
Внезапно прекращается и начинается |
Шумное |
Редкое, глубокое, шумное |
Глубоко зашедшие патологические процессы и сильное закисление крови приводят к одиночным вздохам и различным расстройствам ритма. Патологические типы могут наблюдаться при самых разных клинических недугах. Это может быть не только кома, но и ОРВИ, ангина, менингит, пневматорокс, гаспинг-синдром, паралич. Чаще всего изменения связывают с нарушениями функций головного мозга, кровотечениями.
Нарушения структуры грудной клетки и функции дыхательных мышц
Нарушения структуры грудной или каркасная дыхательная недостаточность могут возникнуть при врожденных и приобретенных ее деформациях (воронкообразная грудь, деформация позвоночника — горб, неподвижность реберных и позвоночных сочленений), а также при травмах (так называемых окончатых переломах ребер). Дыхание при нарушении структуры грудной клетки этом затрудняется из-за нарушения возможности нормального расширения грудной клетки.
Нарушения функции дыхательных мышц могут возникнуть при поражении самих мышц, нарушении их иннервации (чаше всего при различных инфекционных заболеваниях) и механических препятствиях их движению. Наиболее выраженным это бывает при поражении диафрагмы.
При повышенном внутрибрюшном давлении при вздутии кишечника, наполнении брюшной полости жидкостью (асците), а также воспалительных процессах брюшины (перитонит) наблюдается высокое стояние диафрагмы, что, как правило, резко ограничивает ее подвижность.
Нарушение кровообращения в легких и транспорта кислорода
Нарушения кровообращения в легких приводят к нарушениям соотношения между вентиляцией легких и величиной кровотока (перфузии) через легкие. Отношение вентиляция / перфузия — это один из главных факторов, определяющих газообмен в легких.
Нарушение этого состояния может возникнуть при гипервентиляции (увеличение вентиляции и увеличение перфузии), при эмболии ветвей легочной артерии (снижение перфузии), при бронхиальной астме (неравномерно снижается вентиляция, а перфузия сохраняется), при отеке легкого, при респираторном дистресс-синдроме (РДС).
РДС возникает чаще всего при микроэмболиях легочных капилляров сгустками клеток, «обломками» эритроцитов, каплями жира при шоке, массивных переливаниях крови, длительном искусственном кровообращении. При этом повышается давление в легочных капиллярах, повышается их проницаемость, нарушается выработка сурфактанта, вследствие чего возникает интерстициальный отек в соединительнотканной прослойке альвеолярно капиллярной мембраны и «затопление» альвеол жидкостью.
Нарушения транспорта кислорода из легких в ткани могут возникать из-за снижения количества гемоглобина при анемии, а также при отравлении угарным газом (угарный газ, присоединяясь к гемоглобину, образует карбоксигемоглобин, который не способен переносить кислород) и другими кровяными ядами.
Нарушение тканевого дыхания. Нарушение процесса поглощения кислорода из крови тканями происходит из-за причин двух категорий: экзогенных (отравление ядами, влияющими на окислительные реакции) и эндогенных (факторы, которые влияют на этот процесс, возникают в самом организме, например при расстройствах функций некоторых желез внутренней секреции).
В следующем разделе статьи вы узнаете, какие заболевания органов дыхания наиболее распространены в отоларингологии.
Нейрогенная гипервентиляция и апноэ
В обычной жизни у здорового человека также встречаются патологические типы дыхания. Чаще всего возникает нейрогенная гиперветиляция, которая проявляется частым и глубоким ритмом. Причинами ее развития служат стрессы, волнения, эмоциональные нагрузки. В таких случаях, дыхание является рефлекторным и проходит, не причиняя здоровью вреда.
Такой тип патологического дыхания характеризуется его временной остановкой. Существует несколько вариантов. Возникают эти синдромы при патологии органов дыхания и других систем. Причинами служат:
Самым распространенным вариантом является .
Угрозу для жизни представляет более 5 приступов за час. Характеризуется такой вариант громким хаотичным храпом, который чередуется с паузами отсутствия дыхания (максимально до 2 минут). При отсутствии лечения сопровождается определенной клинической картиной:
- сонливость;
- быстрая утомляемость;
- бессонница;
- снижение работоспособности;
- раздражительность;
- нарушение памяти;
- ухудшение течения хронических заболеваний (особенно сердечно-сосудистых).
К мерам профилактики относят рациональное лечение и наблюдение у специалиста основной патологии. Терапия апноэ включает:
Типы патологического дыхания свидетельствуют о нарушении структур головного мозга. Специфической профилактики их не существует. Весь лечебный комплекс направлен на терапию основного заболевания и купирование состояний, угрожающих жизни пациента.
Нейрогенная гипервентиляция и апноэ
В обычной жизни у здорового человека также встречаются патологические типы дыхания. Чаще всего возникает нейрогенная гиперветиляция, которая проявляется частым и глубоким ритмом. Причинами ее развития служат стрессы, волнения, эмоциональные нагрузки. В таких случаях, дыхание является рефлекторным и проходит, не причиняя здоровью вреда.
Такой тип патологического дыхания характеризуется его временной остановкой. Существует несколько вариантов. Возникают эти синдромы при патологии органов дыхания и других систем. Причинами служат:

Самым распространенным вариантом является синдром ночного апноэ.
Угрозу для жизни представляет более 5 приступов за час. Характеризуется такой вариант громким хаотичным храпом, который чередуется с паузами отсутствия дыхания (максимально до 2 минут). При отсутствии лечения сопровождается определенной клинической картиной:
- сонливость;
- быстрая утомляемость;
- бессонница;
- снижение работоспособности;
- раздражительность;
- нарушение памяти;
- ухудшение течения хронических заболеваний (особенно сердечно-сосудистых).
К мерам профилактики относят рациональное лечение и наблюдение у специалиста основной патологии. Терапия апноэ включает:

Типы патологического дыхания свидетельствуют о нарушении структур головного мозга. Специфической профилактики их не существует. Весь лечебный комплекс направлен на терапию основного заболевания и купирование состояний, угрожающих жизни пациента.
Паттерн дыхания существенно меняется
при нарушении функции структур мозга,
участвующих в регуляции процесса
дыхания, а также в условиях гипоксии,
гиперкапнии и при их сочетании (рис.
24).
Рис.
24.
Различные
формы дыхания в норме
(/,
2, 3)
и
патологии
(4,
5, 6.
7)
(по
В.Ефимову и В.Сафонову с изм.)
Различают несколько типов патологического
дыхания.
Гаспинг, или терминальное редкое дыхание,
которое проявляется судорожными
вдохами-выдохами. Оно возникает при
резкой гипоксии мозга или в период
агонии.
Атактическое дыхание, т.е. неравномерное,
хаотическое, нерегулярное дыхание.
Наблюдается при сохранении дыхательных
нейронов продолговатого мозга, но при
нарушении связи с дыхательными
нейронами варолиева моста.
Апнейстическое дыхание. Апнейзис
—
нарушение процесса смены вдоха
на выдох: длительный вдох, короткий
выдох и снова -длительный вдох.
Дыхание типа Чейна -Стокса: постепенно возрастает амплитуда
дыхательных движений, потом сходит на
нет и после паузы (апноэ) вновь постепенно
возрастает. Возникает при нарушении
работы дыхательных нейронов продолговатого
мозга, часто наблюдается во время
сна, а также при гипокапнии.
Дыхание Биота проявляется в том, что
между нормальными дыхательными циклами
«вдох-выдох» возникают длительные
паузы -до
30с. Такое дыхание развивается при
повреждении дыхательных нейронов
варолиева моста, но может появиться в
горных условиях во время сна в период
адаптации.
При дыхательной апраксии больной не
способен произвольно менять ритм и
глубину дыхания, но обычный паттерн
дыхания у него не нарушен. Это наблюдается
при поражении нейронов лобных долей
мозга.
При нейрогенной гипервентиляции дыхание
частое и глубокое. Возникает при
стрессе, физической работе, а также при
нарушениях структур среднего мозга.
Все виды паттернов дыхания, в том числе
и патологические, возникают при изменении
работы дыхательных нейронов продолговатого
мозга и варолиева моста. Наряду с этим
могут развиваться вторичные изменения
дыхания, связанные с различной патологией
или воздействием на организм экстремальных
факторов внешней среды. Например, застой
крови в малом круге кровообращения,
гипертензия малого крута или амнезия
вызывают учащение дыхания (тахипноэ).
Дыхание типа Чейна-Стокса часто
развивается при сердечной недостаточности.
Метаболический ацидоз, как правило,
вызываетбрадипноэ.
Что такое остановка дыхания?
Люди дышат, вдыхая свежий воздух в легкие, пополняют часть кислорода в них, вытесняя ненужный углекислый газ и выдыхая отработанный воздух. Кровеносные сосуды, расположенные в легких, распределяют кислород по всех клетках организма. Обычно люди имеют объем легких от 4 до 6 литров. Когда кто-то перестает дышать, это опасное для жизни состояние, известное как остановка дыхания. Она допустима только на несколько минут, если это продлится дольше – начинают отказывать жизненно важные органы.
Иногда, когда человек перестает дышать, дыхательный процесс может возобновиться, если он стимулируется спасателем, вдувающим воздух в легкие. Тем не менее, состояние пострадавшего может ухудшиться. Вполне вероятно, что при затруднительном дыхании может произойти спазм сердца с дальнейшей остановкой его работы. Без легких, получающих кислород, пострадавшего ждет повреждение головного мозга всего через несколько минут
Из-за этого крайне важно, чтобы спасатели быстро и правильно спасали пострадавшего и провели вентиляцию легких
В первую очередь необходимо знать точные симптомы, которые свидетельствуют об остановке дыхательного процесса. Человек, который испытывает трудности с дыханием, часто пребывает в плохом состоянии. Естественно, что если он потерял сознание и упал, то с ним явно что-то не так, но все же, есть несколько симптомов, которые являются предупредительными сигналами. Своевременная реакция на них поможет не довести удушье до крайности. Основными симптомами перед остановкой дыхания могут быть:
- быстрое дыхание;
- невозможно дышать лежа или необходимость только присесть, чтобы дышать;
- очень тревожное и взволнованное чувство внутри;
- уставший изнеможенный вид;
- головокружение;
- боль;
- лихорадка;
- кашель;
- тошнота;
- рвота;
- синеватые губы, пальцы и ногти;
- грудь движется необычным образом;
- приглушенный голос или трудности в разговоре;
- кашель с кровью;
- быстрое или нерегулярное сердцебиение;
- обильное потоотделение;
- может быть сыпь или отек лица, языка или горла.
 Если человек не может дышать, сразу позвоните в скорую помощь. Затем необходимо выполнить спасательные действия. Проверьте дыхательные пути и пульс. Перед тем, как начнете действовать – ослабьте любую тугую одежду. Помогите человеку использовать предписанное лекарство (ингалятор от астмы или домашний кислород). Продолжайте следить за дыханием и пульсом человека до приезда медицинской помощи. Если больной теряет сознание и полностью перестает дышать – начните делать искусственное дыхание. Правильное искусственное дыхание проводится в несколько шагов. Первое, убедитесь, что дыхательные пути освобождены. Далее зажмите нос пострадавшего двумя пальцами. Наберите воздух и плотно прижмитесь губами к бездыханному человеку. Выпустите воздух. Грудная клетка должна в этот момент подняться, а потом снова опуститься. Проводить процедуру необходимо до 30 раз. После этого пострадавший человек должен прийти в сознание.
Если человек не может дышать, сразу позвоните в скорую помощь. Затем необходимо выполнить спасательные действия. Проверьте дыхательные пути и пульс. Перед тем, как начнете действовать – ослабьте любую тугую одежду. Помогите человеку использовать предписанное лекарство (ингалятор от астмы или домашний кислород). Продолжайте следить за дыханием и пульсом человека до приезда медицинской помощи. Если больной теряет сознание и полностью перестает дышать – начните делать искусственное дыхание. Правильное искусственное дыхание проводится в несколько шагов. Первое, убедитесь, что дыхательные пути освобождены. Далее зажмите нос пострадавшего двумя пальцами. Наберите воздух и плотно прижмитесь губами к бездыханному человеку. Выпустите воздух. Грудная клетка должна в этот момент подняться, а потом снова опуститься. Проводить процедуру необходимо до 30 раз. После этого пострадавший человек должен прийти в сознание.
Не думайте, что состояние человека полностью улучшилось, только потому что вы больше не слышите ненормальные звуки, такие как хрипы. В случае, если вы обнаружили на шее или на грудине пострадавшего открытые раны, они должны быть немедленно закрыты, особенно если в ране появляются пузырьки воздуха. Перемотайте их сразу же. Глубокая грудная рана позволяет воздуху проникать в грудную полость человека с каждым вдохом, что может привести к разрушению легкого. Повяжите рану полиэтиленовым пакетом или марлей, покрытой вазелином, закрывая ее, за исключением одного угла. Это позволит захваченному воздуху выходить из грудины, но повязка будет препятствовать проникновению воздуха в грудину через рану.
Неопытные спасатели могут навредить пострадавшему своими попытками помочь, поэтому необходимо знать и то, чего делать категорически нельзя. Запрещается давать человеку еду или напиток. Не стоит перемещать человека, если есть травма грудины или дыхательных путей, так как это только усугубит кровоток и раскроет рану. Многие неопытные спасатели стараются положить голову пострадавшего на что-то мягкое. Делать такое категорически запрещается. Не используйте подушку под голову – это может перекрыть дыхательные пути. Подождите, пока не улучшится состояние человека до получения медицинской помощи.
Негазообменные функции воздухоносных путей и легких
Воздухоносные пути: полость носа,
носоглотка, гортань, трахея, бронхи
помимо газотранспортной выполняют
целый ряд других функций. В них
происходит согревание, увлажнение,
очищение воздуха, регуляция его
объема
за счет способности мелких
бронхов изменять свой просвет, а также
рецепциявкусовых
иобонятельных
раздражителей.
Эндотелиальные клетки слизистой оболочки
полости носа выбрасывают за сутки
до 500 — 600мл секрета. Этот
секрет участвует в выведении из
дыхательных путей инородных частиц и
способствует увлажнению вдыхаемого
воздуха. Слизистая оболочка трахеи
и бронхов продуцирует в сутки до
100-150мл секрета. Их выведение
осуществляется реснитчатым эпителием
трахеи и бронхов. Каждая клетка
мерцательного эпителия имеет около
200ресничек, которые совершают
координированные колебательные движения
частотой 800- 1000в
1минуту. Наибольшая частота колебаний
ресничек наблюдается при температуре
37°С, снижение температуры вызывает
угнетение их двигательной активности.
Вдыхание табачного дыма и других
газообразных наркотических и токсических
веществ вызывает торможение активности
мерцательного эпителия.
Слизистая оболочка трахеи выделяет
такие биологически ак-тивные вещества,
как пептиды, серотонин, дофамин,
норадреналин. Альвеолоциты 1-го порядка
вырабатывают поверхностно-активное
стабилизирующее веществосурфактант,
о
котором упоминалось выше. Снижение
продукции сурфактанта приводит кателектазу
—
спадению стенок альвеол и выключению
определенной доли легкого из
газообмена. Подобные нарушения системы
дыхания возникают при изменении
микроциркуляции и питания легкого,
курении, воспалении и отеке, при
гипероксии, длительном применении
жирорастворимых анестетиков,
продолжительной искусственной
вентиляции легких и ингаляции чистого
кислорода. Нарушения секреторной функции
бронхиальных желез и М-холинорецепторов
бронхиальной мускулатуры приводит кбронхоспазму,
связанному с повышением
тонуса кольцевой мускулатуры бронхов
и активным выделением жидкого секрета
бронхиальных желез, затрудняющему
поступление воздуха в легкие. При
раздражении (β-адренорецепторов,
например, адреналином, а не
норадреналином, взаимодействующим с
отсутствующими в мускулатуре бронхов
а-адренорецепторами, возникает снижение
тонуса бронхов и их расширение.
Легкие выполняют фильтрационно-защитную
функцию.
Альвеолярные макрофаги
фагоцитируют попавшие к ним пылевые
частицы, микроорганизмы и вирусы. В
бронхиальной слизи содержатся также
лизоцим, интерферон, протеазы,
иммуноглобулин и другие компоненты.
Легкие являются не только механическим
фильтром, очищающим кровь от разрушенных
клеток, сгустков фибрина и других
частиц, но и метаболизируют их с помощью
своей ферментативной системы.
Легочная ткань принимает участие в
липидном
ибелковом обмене,
синтезируя фосфолипиды и глицерин и
окисляя своими липопротеазами
эмульгированные жиры, жирные кислоты
и глицериды до углекислого газа с
выделением большого количества энергии.
Легкие синтезируют белки, входящие в
состав сурфактанта.
В легких синтезируются вещества,
относящиеся к свертывающей
(тромбопластин)
ипротивосвертывающей
(гепарин) системам.
Гепарин, растворяя
тромбы, способствует свободному
кровообращению в легких.
Легкие принимают участие в водно-солевом
обмене,
удаляя за сутки 500мл воды. В то же время легкие могут
поглощать воду, которая поступает
из альвеол в легочные капилляры. Вместе
с водой легкие способны пропускать
крупномолекулярные вещества, например,
лекарственные препараты, которые
вводятся непосредственно в легкие
в виде аэрозолей или жидкостей через
интубационную трубку.
В легких подвергаются биотрансформации,
инактивации, де-токсикации, ферментативному
расщеплению и концентрации
различные
биологически активные вещества и
лекарственные препараты, которые затем
выводятся из организма. Так, в легких
подвергаются инактивации: ацетилхолин,
норадреналин, серотонин, брадикинин,
простагландины Е 1 ,Е
2
F. Ангиотензин
Iпревращается в легких в ангиотензин
II.
Дыхательная недостаточность проявляется в неравномерном поступлении в организм кислорода и выведении из него углекислого газа.