Холестатический гепатоз: причины, симптомы и лечение при беременности
Содержание:
Сущность болезни
Гепатозы – группа заболеваний, сопровождающихся дистрофическими изменениями в почечной ткани и некрозом (гибелью) гепатоцитов. Нарушение функций органа ведет к:
- повышению вязкости желчи;
- несварению;
- скоплению в организме желчных пигментов;
- холестазу (уменьшению оттока желчи в 12-перстную кишку).
В последние месяцы беременности содержание стероидных гормонов в организме матери увеличивается в 1000 раз. Поэтому выработка холестерина усиливается из-за связывания эстрогена с рецепторами печени. При увеличении уровня «плохих» липопротеидов в крови жиры скапливаются в гепатоцитах, что ведет к перерождению печеночной паренхимы.

Гепатоз при беременности отличается от других патологий печени отсутствием очагов воспаления.
Во время гестации (беременности) у большинства пациенток диагностируется жировой гепатоз или стеатоз – накопление жиров в печеночных клетках. Болезнь носит обратимый характер, то есть излечивается полностью. Но несвоевременная терапия приводит к серьезным изменениям в организме и осложненному течению беременности.
Причины гепатоза у беременных:
- гормональный дисбаланс;
- неполноценное питание;
- дивертикулез тонкой кишки;
- нарушение обмена меди;
- быстрый набор веса;
- злоупотребление жирной пищей;
- вегетарианство.
Во время беременности в организме происходят серьезные гормональные изменения, которые отражаются на работе органов ЖКТ. У 25% женщин в 3 триместре отмечаются метаболические нарушения, увеличивающие нагрузку на органы гепатобилиарной системы – печень, желчные протоки и пузырь. Если в сыворотке крови увеличивается количество триглицеридов, концентрация жировых отложений в печени возрастает.
Жировое перерождение паренхимы при беременности провоцируют:
- малоподвижный образ жизни;
- злоупотребление кондитерскими изделиями;
- частое переедание;
- дисфункция щитовидной железы;
- длительный прием витаминно-минеральных комплексов;
- генетическая предрасположенность к расстройствам обмена веществ.
Вероятность гепатоза возрастает при тяжелом течении беременности – раннем токсикозе, гестозе.
Последствия гепатоза
Последствия гепатоза у беременных зависят от того, как протекает болезнь. Если у женщины гепатоз в легкой форме, то он не представляет угрозы для матери и ребенка, а симптомы заболевания пройдут сами в течение 1-3 месяцев после родов.
А вот последствия гепатоза в тяжелой форме могут привести к летальному исходу, поэтому к данному заболеванию надо относиться серьезно. Перечислим, возможные последствия этого заболевания, если его вовремя не диагностировать, и не провести мероприятия по лечению:
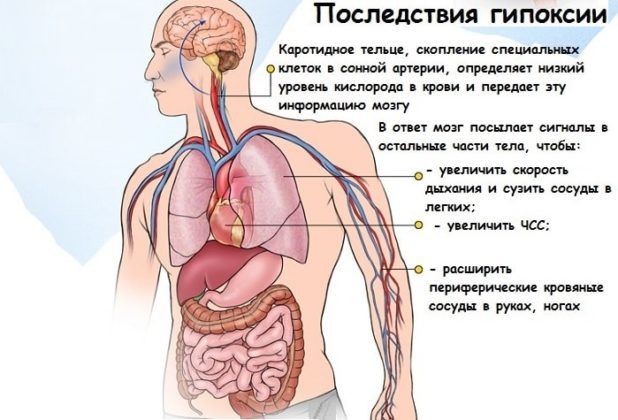
- гипоксия плода;
- преждевременные роды;
- почечная недостаточность;
- нарушение свертываемости крови, которое может привести к сильному кровотечению после родовой деятельности;
- летальный исход.
Патогенез
БОЛЕЗНИ ПЕЧЕНИИ ЖЕЛЧЕВЫВОДЯЩЕЙ СИСТЕМЫ
- Жировой гепатоз.
- Пигментные гепатозы.
- Гемохроматоз.
- Болезнь Вильсона-Коновалова.
- Амилоидоз печени.
- Эхинококкоз печени.
- Желчнокаменная болезнь.
- Хронические холециститы.
- Хронический холангит.
- Дискинезия желчных путей.
- Постхолецистэктомический синдром.
ЖИРОВОЙ ГЕПАТОЗ
Определение.
Жировой гепатоз(ЖГ) – стеатоз печени, хроническая жироваядистрофия печени – самостоятельноехроническое заболевание или синдром,обусловленные жировой дистрофиейгепатоцитов с внутри- и/или внеклеточнымотложением жира.
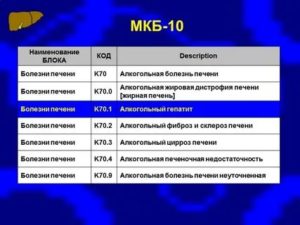
МКБ10: К76.0– Жировая дистрофия печени неклассифицированная в других рубриках.
Этиология.
ЖГ являетсяполиэтиологичным заболеванием. Частовозникает в результате метаболическихрасстройств вызванных несбалансированнымпитанием.
Особенное если имеет местовредная привычка или существуютобстоятельства, при которых вся суточнаяпотребность в пище удовлетворяетсяпрактически за 1 прием.
В таких случаяхс учетом ограниченных возможностейдепонирования углеводов и белков впечени и других органах, они переходятв легко и безгранично депонируемый жир.
ЖГ часто являетсявторичным синдромом, сопровождающиможирение, сахарный диабет, эндокринныезаболевания, в первую очередь болезньКушинга, хронический алкоголизм,интоксикации, в том числе лекарственные,хроническую недостаточность кровообращения,метаболический Х-синдром, многие другиезаболевания внутренних органов.
В результатеизбыточного накопления жира в печеночнойткани в первую очередь нарушаетсяфункция органа как динамического депоуглеводов (гликогена), что приводит кдестабилизации механизмов поддержаниянормального уровня глюкозы в крови.
Во многих случаяхэтиологические факторы, вызвавшие ЖГ,могут способствовать формированию вжелчном пузыре гомогенных холестериновыхконкрементов.
Клиническая картина
Для ЖГ характерныжалобы на общую слабость, сниженнуютрудоспособность, тупые ноющие боли вправом подреберье, плохую переносимостьалкоголя. У многих возникаютгипогликемические состояния в видеприступообразно возникающей резкойслабости, потоотделения, ощущений«пустоты» в животе, быстро проходящихпосле употребления пищи, даже однойконфеты. У большинства больных имеетсясклонность к запорам.
У подавляющегобольшинства больных ЖГ сформированапривычка к режиму питания с 1-2 кратнымприемом пищи в день. В анамнезе у многихупотребление большого количества пива,длительная лекарственная терапия,работа в условиях токсических воздействий,различные заболевания внутреннихорганов: сахарный диабет, метаболическийХ-синдром, хроническая недостаточностькровообращения и др.
При объективномисследовании обычно обращает вниманиеизбыточная масса тела больного. Перкуторноопределяемые размеры печени увеличены.Передний край печени закруглен, уплотнен,слабо чувствительный
Симптомыпатологических изменений других органов,выявляемых при ЖГ, обычно относятся кзаболеваниям, приведшим к формированиюжировой дистрофии печени.
Диагностика
- Общий анализ крови и мочи: без отклонений.
- Биохимический анализ крови: увеличенное содержание холестерина, триглицеридов, повышенная активность АСТ и АЛТ.
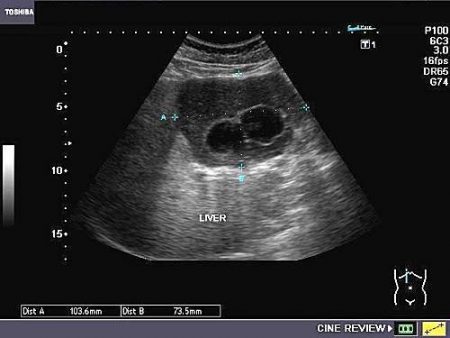
- Ультразвуковое исследование: увеличение печени с диффузным или очагово-неравномерным увеличением эхогенности паренхимы печени, обеднение тканевого рисунка мелкими сосудистыми элементами. Портальная гипертензия отсутствует. Как правило, одновременно выявляются признаки стеатоза поджелудочной железы: увеличение объема железы, диффузно повышенная эхогенность ее паренхимы при отсутствии патологического расширения вирсунгова протока. Могут регистрироваться конкременты в желчном пузыре, признаки диффузного, сетчатого или полипозного холестероза желчного пузыря.
- Лапароскопическое исследование: печень увеличена, ее поверхность желтовато-коричневого цвета.
- Биопсия печени: диффузная или локализованная в различных участках дольки жировая дистрофия печеночных клеток, внепеченочное расположение жировых капель. При длительном течении заболевания выявляются признаки стеатогепатита – клеточная воспалительная инфильтрация с преимущественной локализацией в центре долек. Иногда инфильтраты захватывают всю дольку, распространяются на портальные тракты и перипортальную зону, что свидетельствует о вероятности формировании фиброза печени.
Дифференциальная диагностика
Так как инфильтрация жирового вида – это очень редкое заболевание, диагностировать его сложно. Выживаемость больных при этой патологии напрямую зависит от своевременного ее выявления. Клиника жировой дистрофии нарастает постепенно.
Сначала появляется преджелтушный период
В этот период очень важно исключить вирусный гепатит. Это заболевание протекает очень похоже
Желтухи при вирусном поражении может не быть, АЛТ и АСТ также высокие. Больной для исключения гепатита проводят анализ крови на наличие вирусов.

Преджелтушная стадия
При жировой инфильтрации характерным признаком в безжелтушный период считается выраженная изжога, жжение за грудиной. Этот симптом может подтолкнуть врача на мысль о наличии у пациентки инфильтрации жирового типа. Желтуха при гепатозе обычно интенсивная, сопровождается изжогой, рвотой кровяным содержимым.
Увеличение билирубина приводит к сопору, который периодически сменяется возвращением сознания. В период просветления больная хорошо ориентируется в пространстве, адекватно отвечает на вопросы. При гепатитах сопор быстро перетекает в кому. В сопорозном состоянии больные с гепатитами не реагируют на окружающих. Это отличие в клинике заболеваний также помогает диагностике.

Желтушная стадия
При острых вирусных гепатитах (ОВГ) не выявляется почечной недостаточности, нет высоких показателей лейкоцитоза в крови, тромбоцитопении, а также не отмечается снижения белка. Вирусное поражение печени сопровождается очень высокими уровнями трансаминаз (АЛТ, АСТ). Они способны возрастать до 30-100 норм и более (норма до 40 ЕД/л). Гестоз при ОВГ не встречается.
Дифференциальный диагноз гепатоза с вирусным повреждением печени очень важно, так как тактика терапии различная. При гепатитах беременность пытаются сохранить, а при жировом гепатозе показано срочное родоразрешение
Диагностические мероприятия может затруднить нетипичное течение жировой инфильтрации. Возможно появление неинтенсивного желтушного синдрома, наблюдаются очень высокие уровни печеночных ферментов, отсутствие изжоги. Больные могут некоторое время реагировать на терапию, которую применяют при вирусных гепатитах. Сознание может быть затуманено, но кома не развивается.
Диагноз жировой инфильтрации можно поставить только при наличии гестоза (повышение давления, белок в моче). ДВС-синдром, а также почечная недостаточность, развивающаяся на поздней стадии гепатоза, помогает исключить ОВГ. ДВС-синдром, провоцирующий сильные кровотечения, также считается специфическим признаком в определении гепатоза.

Заключительная стадия
Если у пациентки сильно выражены тошнота, рвота, необходимо исключить пищевые токсикоинфекции. При пищевых отравлениях рвота будет частая, не содержащая крови, наблюдается тяжелая диарея (кратностью более 10 раз за сутки), гипертермия, боли в животе.
Медикаментозное лечение
Если диеты недостаточно, то выписывают медикаментозное лечение, в зависимости от того, какой тяжести клинический случай:
- гепатотропные средства для защиты клеток органа. В частности эссенциале, он абсолютно безвреден при беременности;
- Энтеросорбент, выводящий вредные вещества из организма, например, активированный уголь;
- антацидные препараты, нейтрализующие соляную кислоту;
- желчегонные лекарства;
- мембраностабилизаторы для восстановления клеток печени;
- средства от зуда;
- фолиевая кислота;
- адсорбенты, связывающие желчные кислоты в кишечнике, что провоцирует печень на дополнительный расход холестерина, к таким относится Холестирамин;
- препараты для восполнения адеметионина, и стимуляции его выработки в организме, здесь может помочь Гептрал;
- витамины.
В случаях когда терапия эффекта не дает, врачи могут принять решение о прерывании беременности. На больших сроках формирование плода почти закончилось, поэтому экстренное родоразрешение может закончиться успешно для малыша. Современные технологии и знания акушеров позволяет выхаживать малышей сроком от 22 недель беременности. На 37 неделе ребенок может считаться почти доношенным.
Признаки холестатического гепатоза беременных
Признаки, проявляющиеся при холестатическом гепатозе у беременных:
- Зуд кожи. Неприятное раздражение усиливается в ночное время суток. Зуд возникает по причине раздражения рецепторов кожи, что обусловлено внедрением желтых пигментов в кровоток.
- Желтушность кожных покровов. У 20% беременных, страдающих гепатозом, появляется желтушность слизистой и кожи. Причина подобного состояния – увеличение уровня билирубина в крови.
- Тошнота, нередко переходящая в рвоту.
- Отсутствие аппетита.
- Изменение цвета кала (становится светлым).
- Изменение цвета мочи (становится темной).
У беременных могут проявляться и индивидуальные признаки – повышение температурных режимов тела, появление апатии, раздражительности.
Подтверждением предварительного диагноза являются лабораторные исследования (пункционная биопсия и анализы крови). Развитие гепатоза подтверждается, если в анализах крови присутствуют увеличенные показатели билирубина, СОЭ, холестерина. А анализ биопсии показывает наличие желтого пигмента в желчных канальцах, ретикулоэндотелиоцитах и гепатоцитах.
Холестатический гепатоз, своевременно выявленный и скорректированный правильной терапией, не способен навредить здоровью ребенка.
Виды и симптомы гепатоза
По статистике, гепатоз диагностируется у 20% женщин в последние месяцы вынашивания плода – на 30-32 неделях гестации. У беременных чаще всего встречаются 2 формы патологии:
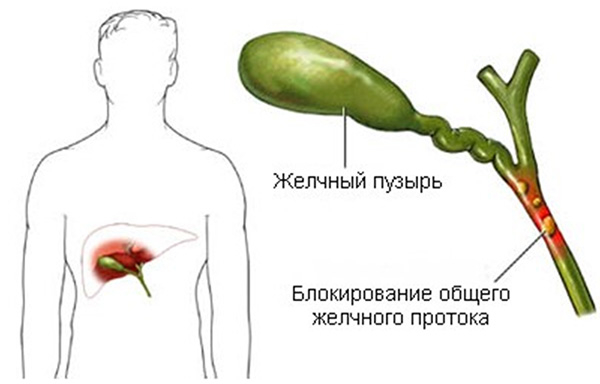
- Холестатический гепатоз. Жировое перерождение паренхимы провоцирует холестаз, вызванный гормональным дисбалансом. При беременности количество стероидных гормонов сильно возрастает. При связывании гормонов с клетками печени увеличивается выработка триглицеридов, что ведет к нарушению жирового обмена, загустению и застою желчи в пузыре. При несвоевременном лечении холестаза возникает гепатоз, механическая желтуха.
- Острый жировой гепатоз беременных (ОЖГБ). Относительно редкая болезнь отличается тяжелым течением. Вероятность смертельного исхода для женщины и плода составляет 65-70%. Острая жировая дистрофия печени у беременных характеризуется замещением гепатоцитов жировыми отложениями из-за нарушения метаболизма жирных кислот.
В печени отсутствуют нервные окончания и болевые рецепторы, поэтому гепатоз не сопровождается острыми болями в боку.
Признаки стеатоза при беременности:
- тяжесть в правом подреберье;
- потемнение мочи;
- метеоризм;
- гнилостный запах изо рта;
- желтый налет на языке;
- отрыжка;
- ранее насыщение;
- тяжесть в желудке;
- расстройства стула;
- обесцвечивание кала;
- слабость.
Нарушение оттока желчи из пузыря ведет к обратному всасыванию желчных пигментов в кровь, что приводит к аллергическим реакциям. Со временем кожный зуд становится нестерпимым, склеры глаз и кожа приобретают желтоватый оттенок. Из-за холестаза возникают хронические запоры, вздутие живота.
Что такое гепатоз?
Гепатоз – это заболевание, вызванное генетическими изменениями и поражающее клетки печени. В зависимости от особенностей патологии, гепатоз делится на следующие виды:
- Острый гепатоз. Самая распространенная форма патологии, которая проявляется вследствие влияния токсических веществ на клетки печени (во время беременности в качестве токсинов выступают испражнения плода).В остальных случаях провокатором заболевания может стать алкогольная интоксикация, отравление грибами, вирусный гепатит или сепсис.
Стеаноз (жировой гепатоз). Это заболевание характеризуется ожирением клеток печени. Усложнить ситуацию и обострить протекание хронической формы гепатоза может злоупотребление спиртными напитками.Стеаноз может быть и в диффузной форме. Если заболевание не лечить, последствия будут довольно неприятными, например, в виде цирроза печени.
Жировой гепатоз развивается постепенно, и имеет такие стадии:
- начальная (ожирение печеночных клеток);
- средней тяжести (начинается процесс некробиоза (отмирания) гепатоцитов);
- последняя (предциротическая), при которой происходят необратимые изменения структуры печени.
Холестатический гепатоз. Этот вид заболевания напрямую связан с дисфункцией желчного пузыря и желчевыводящих путей.Недостаточная выработка желчи и плохой отток в двенадцатиперстную кишку приводит к интоксикации клеток печени.Основной группой риска в этом случае являются беременные женщины на последних месяцах вынашивания. Если запустить течение заболевания, то оно со временем перерастет в гепатит.
Симптомы заболевания
Своевременное лечение может предотвратить различные осложнения, которые за собой влечет холестатический гепатоз.
Чтобы не запустить заболевание и предотвратить его прогрессирование, необходимо четко знать, какие симптомы и признаки указывают на его развитие.
В большинстве случаев это заболевание печени не поддается ранней диагностике, но есть ряд характерных симптомов, которые могут свидетельствовать о нем:
- постоянное ощущение зуда по всему телу или локально;
- неприятные ощущения и дискомфорт в брюшной полости;
- быстрая утомляемость и упадок сил;
- желтая кожа и глазные яблоки, свидетельствующие о желтухе;
- ощущение тяжести (в некоторых случаях и болевой синдром) с правой стороны под ребрами;
- изменение цвета каловых масс;
- отсутствие аппетита (или его снижение); увеличение печени в размере;
- темный цвет мочи и другие.
Все признаки указывают, что у будущей мамы нарушена работа печени и желчного пузыря, а это является серьезной причиной для последующего обследования и диагностирования.
Жировой гепатоз: кому грозит ожирение печени? Программа «Школа здоровья»
Симптоматика недуга
В большинстве случаев пациентки жалуются на кожный зуд. Часто такие проявления будущие мамы рассматривают как аллергическую реакцию на тот или иной раздражитель. Именно поэтому они не спешат обращаться к специалистам. Затягивание с диагностикой и лечением приводит к различным осложнениям. Терапия на начальном этапе развития патологии проводится легче и быстрее.
Гепатоз беременных сопровождается раздражением кожи голени, живота и предплечья. Если своевременно не начать лечение, то зуд распространяется и возникает в разных участках тела. При этом он становится нестерпимым. Расчесывание приводит к образованию открытых ран, которые могут инфицироваться, что значительно усугубляет ситуацию. В ночное время дискомфорт обостряется, что приводит к нарушению сна.
Иногда зуд кожных покровов возникает на фоне желтухи. В этом случае нужно незамедлительно обратиться к врачу. Желтуха – это явный повод для стационарного лечения. Отличительная черта гепатоза заключается в том, что при такой патологии печень и селезенка не увеличиваются в размерах. Также отсутствуют болевые ощущения в правом подреберье. Наличие такой симптоматики дает возможность правильно установить патологию – гепатоз беременных.
Кожный зуд тревожит будущую мать на протяжении всего срока беременности. Облегчение наступает только после родов, через неделю-две. Это в очередной раз доказывает, что холестатический гепатоз – осложнение гестации. Шанс возникновения патологии при повторной беременности очень высок. При этом она диагностируется на том же сроке, что и в первый раз.
Помимо этого, беременные женщины жалуются на наличие таких симптомов:
- тошнота;
- рвота;
- общая слабость;
- плохой аппетит;
- быстрая утомляемость.
Что касается тошноты и рвоты – это вполне нормальные признаки беременности. Исключением является наличие таких проявлений на последних сроках, незадолго до родов. При появлении таких ощущений, нужно обратиться за помощью к специалисту. Иногда диагностировать заболевание сложно. Это связано с тем, что симптоматика стерта.
Причины
Выделяют следующие патогенетические разновидности острой печеночной недостаточности. 1. Теория ложных нейротрансмиттеров. Основная причина – фульминантные вирусные гепатиты. Вследствие деструкции гепатоцитов образуются цербротоксические вещества и патологические метаболиты. Повышается уровень ароматических аминокислот (тирозин, триптофан, фенилаланин), хорошо проникающих через гематоэнцефалический барьер. К патологическим метаболитам относят октопамин и фенилэтаноламин, близких по структуре к адренергическим медиаторам допамину и норадреналину, так называемые «ложные нейромедиаторы». Они нарушают процессы нервной передачи в синапсах, в частности в ретикулярной формации, что и определяет коматогенный эффект.
https://www.youtube.com/watch?v=ytdev
Игибиторным эффектом обладает также серотонин, образующийся из триптофана. 2. Теория токсического действия аммиака. Возникает при циррозе печени. В физиологических условиях печень служит высокоэффективным фильтром для кишечных аутотоксинов. Цирроз печени способствует открытию порто-кавальных шунтов, по которым кровь от кишечнике попадает в общий кровоток, минуя печень.
Вследствие этого возникает энергетическое голодание клеток мозга, что снижает их активность. Образующийся в нейроцитах из аммиака под действием глутаматсинтетазы и АТФ глутамин способствует осмотическому отёку клетки. Кроме аммиака в роли аутотоксинов выступают фенол, индол, индикан, меркаптаны, короткоцепочечные жирные кислоты (масляная, валериановая, капроновая, каприловая).
В настоящее время важное диагностическое значение придают определению концентрации γ-аминобутировой кислоте, как показателю интоксикации. Нарастание портосистемной энцефалопатии может быть спровоцировано неограниченным употреблением белковых продуктов, а также распадом и всасыванием белка крови при массивных кровоизлияниях
3.
Чем опасен (и опасен ли?) гепатоз во время беременности?
 Гепатоз, как и любое другое заболевание может быть чревато своими последствиями. А в случае беременности вдвойне, ведь заболеванию подвергается не только беременная женщина, но и плод.
Гепатоз, как и любое другое заболевание может быть чревато своими последствиями. А в случае беременности вдвойне, ведь заболеванию подвергается не только беременная женщина, но и плод.
Как правило, для вынашивающей ребенка женщине гепатоз особо не опасен. Спустя несколько недель после рождения малыша все характерные и досаждающие признаки заболевания бесследно исчезают.
Даже в случаях рецидива болезни (при второй и следующих беременностях) печень женщины приходит в норму.
А вот сама беременность может подвергаться большой опасности в связи с тем, что свертываемость крови при гепатозе очень низкая.
Это может быть чревато обильными кровотечениями, причем как в период беременности, так и в процессе рождения ребенка и послеродовом периоде.
Данное обстоятельство указывает на то, что организм женщины не вырабатывает или вырабатывает в недостаточном количестве фермент, от которого зависит нормальная свертываемость крови.
Нехватка фермента может быть последствием дефицита витамина К, который в свою очередь вызван закупоркой желчевыводящих путей (холестазом). Плохая свертываемость может привести даже к летальному исходу при больших потерях крови.
Негативно сказывается гепатоз беременной на ее плод. Часто последствиями перенесенного заболевания являются:
- малый вес ребенка при рождении;
- отставание в развитии;
- недоношенная беременность;
- гипоксия плода;
- нарушение функционирования органов дыхания ребенка;
- расстройство центральной нервной системы;
- недоразвитость органов зрения;
- нарушение функционирования сердца, печени, почек;
- возможный риск появления плацентарной недостаточности и другие.
Доктора во избежание таких негативных и серьезных последствий стараются сохранить беременность как можно дольше и предотвратить преждевременные роды.
Но бывают случаи, когда протекание болезни у женщины абсолютно не оказывает влияния на развитие плода. В таком случае допускается вынашивание ребенка до конца срока и естественное родоразрешение.
Способ применения и дозы
Внутрь, по 600 мг 2–3 раза в день во время еды, с небольшим количеством воды. В начале лечения желательно комбинировать парентеральное введение с приемом внутрь, по мере улучшения состояния больного лечение продолжают капсулами. Курс лечения — 3 мес, при необходимости может быть продолжен или повторен. В/в, по 0,5–1 г 2–3 раза в сутки (лучше капельно, со скоростью 40–50 кап/мин, растворяя в 250–300 мл 5% раствора декстрозы, или в/в струйно, предварительно развести кровью пациента в соотношении 1:1). Лечение псориаза начинают с 2-недельного приема капсул (по 600 мг 3 раза в день), затем проводится 10 в/в вливаний по 250 мг ежедневно и одновременно начинается ПУВА-терапия. После завершения вливаний возобновляют прием капсул на протяжении 2 мес. При наличии противопоказаний к ПУВА-терапии ограничиваются применением препарата по приведенной методике, в тч в сочетании с общепринятыми методами лечения псориаза.
Гепатоз беременных: симптомы, причины, опасность патологии для матери и плода, диагностика, лечение и прогноз
Для патологии более свойственно проявление во втором или третьем триместрах. Этот период характеризуется тотальной нагрузкой на органы и множеством метаболических изменений, часть из которых спровоцированы гормональными колебаниями. Гепатоз — дисфункциональное состояние печени, при котором нарушаются обменные процессы в гепатоцитах.
Печень — крайне сложный орган, работа которого влияет на весь организм. По этой причине проявления и последствия гепатоза могут быть самыми разнообразными.
Печень имеет сложную структуру, в основе которой — гепатоциты. Благодаря множеству ферментов, орган выполняет свои функции, поддерживая физиологичную работу организма и постоянство всех его сред. Гепатоциты образуют желчные кислоты, формирующие желчь.
Кроме того, паренхима печени снабжена множеством сосудов, благодаря которым происходит фильтрация крови, а значит — преобразование всех химических веществ. При сбоях метаболизма в гепатоцитах страдает желчеобразующая, детоксикационная и преобразующая функции печени.
Результат дисфункции:
- печеночная недостаточность;
- почечная недостаточность;
- общая интоксикация организма;
- нарушения процесса пищеварения;
- сбои метаболизма.
Совокупность всех симптомов, порожденных нарушением работы гепатоцитов, называется гепатозом. При данном состоянии отсутствуют ярко выраженные воспалительные процессы, однако весь организм страдает.
Это тяжелое осложнение вынашивания. Частота развития патологии варьирует от одного до десяти случаев на 10 000 женщин в положении, тогда как изменения в результатах печеночных тестов отмечают у 8% будущих мам. Гепатоз беременных бывает нескольких видов.
Согласно научным данным, гепатоз чаще встречается у женщин, вынашивающих мальчиков (в три раза), а также принимавших до зачатия оральные контрацептивы.
Среди симптомов — тошнота и рвота, отечность, изменение состава мочи. Состояние пациентки тщательно контролируют.
При нарастании признаков дисфункции до 20 недели может быть рекомендовано прерывание беременности.
Патологию провоцирует неправильная работа гепатоцитов по преобразованию желчных кислот. Они могут скапливаться в протоках, образуя желчные тромбы.
При своевременной реакции и правильном ведении беременности прогноз благоприятный.
Гепатоз: особенности патологии
Гепатоз – заболевание печени, при котором ее клетки под воздействием различных факторов перестают выполнять свои функции. Беременность может сопровождаться такими видами патологии:
- Холестатический. Распространенное заболевание, возникающее из-за нарушения процессов обмена, а также дистрофических изменений, которые происходят на клеточном уровне. Основной причиной холестатического гепатоза является гормональная перестройка, которая происходит у женщины во время беременности.
- Острый жировой. Встречается крайне редко. При развитии недуга происходит замена печеночных клеток жировыми тканями. Причиной этого является сбой усвоения жировых кислот. В зону риска попадают женщины, которые имеют эндокринные заболевания, ожирение, а также пристрастие к алкоголю. Жировой гепатоз является опасным заболеванием и несет серьезную угрозу для здоровья и жизни матери и ребенка. В экстренных случаях проводится преждевременное родоразрешение.
В нормальном состоянии и при отсутствии каких-либо патологий печень остается без изменений. Ее структура, кровоток и размер прежний. Отклонения возникают на фоне того, что в период беременности орган перерабатывает продукты жизнедеятельности за двоих – матери и малыша. В дальнейшем орган начинает вырабатывать много гормонов.
Увеличение нагрузки на начальном этапе беременности приводит к возникновению токсикоза, который в дельнейшем перетекает в гепатоз беременных
В это время важно находиться под постоянным присмотром специалистов. В случае необходимости, когда патология переходит в острую форму, проводится госпитализации будущей матери
При гепатозе диагностируют высокую чувствительность к гормону эстрогену. Интенсивная выработка приводит к стремительному увеличению его количества. На фоне этого возникает холестаз – нарушение формирования и оттока желчи. Как результат, увеличение риска гибели ребенка.