Пути передачи инфекции (артифициальный, трансмиссивный, парентеральный, воздушно-капельный, контактный, фекально-оральный)
Содержание:
Что вирус может переносить
Парентеральные гепатиты отличаются тем, что во многих выделениях человека содержание возбудителя инфекции завышено, из-за этого возможность заражения серьезно возрастает. Итак, гепатит распространяется через такие жидкости:
Самыми опасными биологическими жидкостями являются кровь и сперма, они почти со 100%-й вероятностью передают инфекцию. В слюне содержится наименьшее количество возбудителей гепатита, это говорит о том, что при контакте с зараженным слюна не является продуктом особого риска.
Распространению болезни способствует возросший уровень наркомании, ведь для ввода наркотиков необходимо пользоваться одноразовыми шприцами и иглами, чем обычно пренебрегают наркозависимые. Намного реже можно получить инфекцию путем переливания крови, такие случаи засвидетельствованы в медицинской практике. Еще одним путем заражения являются половые контакты, во время которых выделения из половых органов попадают в кровь через микротрещены.
Риск заразиться во время полового акта значительно ниже, чем через кровь, но все же он считается вторым по количеству заражений. Благодаря пропаганде контрацептивов, инфицирование гепатитом через половые контакты значительно снизилось.
Для профилактики парентеральных вирусных гепатитов и ВИЧ каждый человек должен соблюдать гигиенические нормы: пользоваться индивидуальными бритвами, зубными щетками, полотенцами, наборами для маникюра и средствами личной гигиены.
Пути передачи инфекции (артифициальный, трансмиссивный, парентеральный, воздушно-капельный, контактный, фекально-оральный)
Существуют 5 основных путей передачи инфекции, которые будут перечислены ниже.

Артифициальный путь передачи инфекции — это искусственное заражение, при котором распространение инфекционного агента происходят в результате ятрогенной деятельности человека. В качестве примера можно привести заражение ВИЧ-инфекцией или гепатитом при проведении операций или гемоплазмотрансфузии.

Трансмиссивный путь передачи инфекции — это заражение через насекомых:
- мух (болезнь Боткина, брюшной тиф, дизентерия, сибирская язва),
- вшей (сыпной тиф),
- клопов (возвратный тиф),
- блох (чума),
- комаров — анофелес (тропическая малярия).
Необходимо уничтожать этих насекомых, не допускать их в жилые помещения и предупреждать соприкосновение мух с водой и пищей.

Парентеральный путь передачи инфекции — это разновидность артифициального механизма заражения, при котором возбудитель попадает непосредственно в кровь.

Воздушно-капельный путь передачи инфекции — это заражение через воздух, в который попадают на расстояние 1-1,5 м при разговоре, кашле и чихании больных мельчайшие брызги и капли слюны и носовой слизи, содержащие возбудителей болезней — капельная инфекция (грипп, ангина, дифтерия, коклюш, корь, скарлатина, туберкулез). При высыхании этих брызг и капель возбудители болезни долго сохраняются в пыли (туберкулез) — пылевая инфекция. Заражение происходит при вдыхании возбудителей болезней.

Контактный путь передачи инфекции — это, как можно понять из названия, распространение инфекционного агента при непосредственном контакте. Он может осуществляться несколькими механизмами:
- Соприкосновением с больным человеком (оспа натуральная, оспа ветряная, корь, скарлатина, свинка, болезнь Боткина и др.). Поэтому запрещается входить в квартиру, где имеются больные.
- Заражением от бациллоносителей. В организме выздоровевшего человека долго продолжают жить возбудители некоторых инфекционных болезней (брюшной тиф, дифтерия, скарлатина). Бациллоносителями могут быть и люди, не болевшие данной инфекционной болезнью, но несущие в себе ее возбудителя, например, во время эпидемии дифтерии до 7% здоровых школьников имеют в зеве или носу дифтерийных бацилл. Бациллоносители являются распространителями возбудителей.

Фекально-оральный путь передачи инфекции — это такой механизм заражения, при котором возбудитель попадает в ЖКТ. Инфекционисты выделяют три основных механизма передачи инфекции:
- Через выделения больных: испражнения (брюшной тиф, дизентерия), мочу (гонорея, скарлатина, брюшной тиф), слюну, носовую слизь. Заражение происходит и при попадании возбудителей болезней в рот, поэтому нужно обязательно воспитать у детей привычку тщательно мыть руки перед едой.
- Соприкосновением с предметами, к которым касался заразный больной (белье, вода, пищевые продукты, посуда, игрушки, книги, мебель, стены комнаты). Поэтому производится дезинфекция и рекомендуется пользоваться только своими посудой и вещами.
- Через некипяченую воду и молоко, немытые фрукты и овощи в организм проникают возбудители желудочно-кишечных болезней (паратифов, брюшного тифа, дизентерии, болезни Боткина) и туберкулеза. Вода и молоко должны быть обязательно кипячеными, а фрукты и овощи облиты кипятком или со снятой кожурой.
Основы сестринского дела
Парентеральный путь
Шприцы и иглы для инъекций
Парентерально (минуя пищеварительный тракт) лекарственные средства вводят
инъекционным способом.
Существует две марки шприцев для инъекций: «Рекорд» и «Луер» (одноразового
и многоразового использования, рис. 9.20, а). Устройство шприца и различия
двух марок представлены на рисунке 9.20, б.
Рис. 9.20. Шприцы «Рекорд» и «Луер» (а); устройство многоразового шприца (б): 1 — цилиндр, 2 — подыгольный конус, 3 — поршень, 4 — фиксатор поршня, 5 — рукоятка поршня; цена деления шприцев различной емкости (в, г)
Вместимость шприцев для инъекций — 1, 2, 5, 10 и 20 мл.
Чтобы набрать в шприц нужную дозу лекарственного препарата, надо знать «цену»
деления шприца, т. е. какое количество раствора может находиться между двумя
ближайшими делениями цилиндра (деления и цифры указывают вместительность
шприца в миллилитрах и долях миллилитра). Для того, чтобы определить «цену» деления,
следует найти на цилиндре шприца ближайшую к подыгольному конусу цифру
(количество миллилитров) и разделить на число делений на цилиндре (между этой
цифрой и подыгольным конусом). Это и будет «цена» деления шприца (рис. 9.20, в).
Наиболее часто доза лекарственных средств для парентерального введения выражается
в миллилитрах и долях миллилитра. Встречаются и другие условные обозначения
дозы. Например, пациентам, страдающим сахарным диабетом, вводят инсулин,
назначаемый в единицах действия (ЕД). Поэтому для введения инсулина
выпускаются специальные шприцы, на цилиндре которых указаны не доли миллилитра,
а «единицы действия» (рис. 9 . 2 0 , г). В домашних условиях, а также для удобства
их постоянной транспортировки, например, в сумке, кармане, для введения инсулина
существуют шприцы, напоминающие по внешнему виду ручку.
Иглы для шприцев «Рекорд» и «Луер» различаются по форме канюли (рис. 9.21, а).
Рис. 9.21. Иглы для инъекций:
а: для шприца «Рекорд» (1), для шприца «Луер» (2); б: иглы для внутримышечных (1), внутривенных (2), подкожных (3) инъекций; в: иглы для различных инъекций
Кроме того, иглы для внутрикожных, внутримышечных, подкожных, внутривенных
инъекций существенно отличаются по длине, сечению и форме заточки (рис. 9 . 2 1 , б,
в). Отечественной промышленностью для многоразового использования выпускаются
иглы для инъекций разных размеров: 0415, 0420, 0520, 0840, 1060. Первые
две цифры означают диаметр внутреннего просвета иглы в миллиметрах, увеличенный
в 10 раз; следующие две цифры — длину иглы в миллиметрах.
Иглы должны применяться строго по назначению. Так, например, для внутримышечной
инъекции в верхненаружный квадрант ягодицы используется игла длиной
40, 60 мм и сечением 0 , 8—1, 0 мм, для внутривенной — длиной 40 мм и сечением
0,8 мм, для подкожной — длиной 20 мм и сечением 0,4—0,6 мм, для внутрикожной — длиной 15 мм и сечением 0,4 мм.
Вместе со шприцем одноразового применения часто упакована и игла для инъекции.
Выбирая такой шприц для инъекции следует убедиться, что игла, лежащая там,
предназначена именно для этой инъекции.
Группы риска
Массово передача гепатита С регистрируется в среде инъекционных наркоманов, это 51,3% случаев выявления. На втором месте люди, ведущие беспорядочную половую жизнь, передача вируса половым путем составляет 35,9% случаев заражения. В исправительных учреждениях инфицировано 2,2% больных.
В группу риска заражения попадают люди, по долгу службы, контактирующие с заразившимися:
- сотрудники медицинских учреждений и исследовательских лабораторий;
- служащие органов исполнения судебного наказания и охраны правопорядка.
Потенциальная передача вируса возможна, если человеку:
- проводится гемодиализ;
- экстренно переливается;
- были сделаны операции по трансплантации органов.
В группу риска попадает не родившийся ребенок инфицированной беременной женщины. Доля таких заражений в общей массе всего 0,3%. Сохраняется вероятность передачи возбудителя во время бытового контакта с больным, по статистике такое происходит в 0,7% случаев. Лица, злоупотребляющие алкоголем, ведущие асоциальный образ жизни могут заразиться во время потери самоконтроля, они тоже входят в группу риска.
Что это такое
Вирусный гепатит является неоднородным по этиологии антропонозом, который вызывается одним из гепаднавирусов, тропных к печеночным клеткам. Основной возрастной группой, склонной к этим инфекциям, являются молодые люди, ведущие нездоровый образ жизни и пренебрегающие правилами собственной безопасности.
В настоящее время существует несколько вариантов классификаций данного заболевания.
В зависимости от вызывающего агента выделяют:
- моноинфекция: A, Б, C;
- сочетание Б и D, Б и С;
- хронический вирусный неясной этиологии.

В зависимости от степени активности воспалительного процесса в печеночной паренхиме:
- с минимальной активностью (хронический персистирующий гепатит);
- слабо выраженной;
- умеренно выраженной;
- выраженной активностью;
- фульминантный гепатит с печеночной энцефалопатией.
Патогенетическое действие на организм человека у всех вирусных воспалений печеночных клеток обусловлено неполноценностью иммунного ответа: макрофаги и лимфоциты не в состоянии удалить из организма все вирусные частицы и предотвратить заражение новых клеток.
Вследствие чего происходит переход острого вирусного гепатита в хронический. А от степени сохранившегося адекватного иммунного ответа будет зависеть степень активности воспаления печени.
А
Болезнь Боткина — острое воспаление печени, вызываемое РНК-содержащим вирусом рода Пикорновирида. Заболевание передается при употреблении в пищу зараженных продуктов чаще в теплое время года либо контактным путем.
Заразными являются носители вируса или больные на ранних стадиях до появления симптомов.
Болеют в основном дети, однако в последнее время типичный для болезни возраст вырос до подросткового и старше.
Научно доказанные способы передачи вируса:
- фекально-оральный;
- контактный;
- пищевой.
Среди продуктов питания наиболее опасны те, при приготовлении которых не требуется температурная обработка, вода. В литературе существуют упоминания о воздушно-капельном, половом (у гомосексуалистов), трансмиссивный (через мух) и парентеральный (при переливания) пути передачи. После заражения в течение 28-35 дней длится инкубационный период.
Хроническая форма для болезни Боткина не характерна. Она не наносит печени непоправимого вреда и после курса лечения воспалительные изменения в печени полностью исчезают.
Диагностика вирусного гепатита А производится с помощью серологического исследования, основанного на обнаружении в крови анти-HAV IgM при появлении первых клинических симптомов, так как во время инкубационного периода вирус выводится только вместе с калом.
Б
Гепатит Б является хроническим инфекционно-воспалительным заболеванием печени, при котором воспалительной процесс может протекать как первичный с вирусной этиологией или как вторичный аутоиммунный.
Вызывает заболевание вирус семейства Hepadnaviridae, содержащим двухцепочечную ДНК. Три типа вирусных частиц: сферические, нитевидные и тельца Дейна. Из них только последние обладают вирулентностью, приводят к заболеванию.
Вирус довольно устойчив во внешней среде и погибает при нагревании до 120 градусов в течение 45 минут, а также при воздействии хлорамина, формалина, перекиси водорода и других сильных окислителей. При попадании кровь заболевание развивается в 50-80% случаев.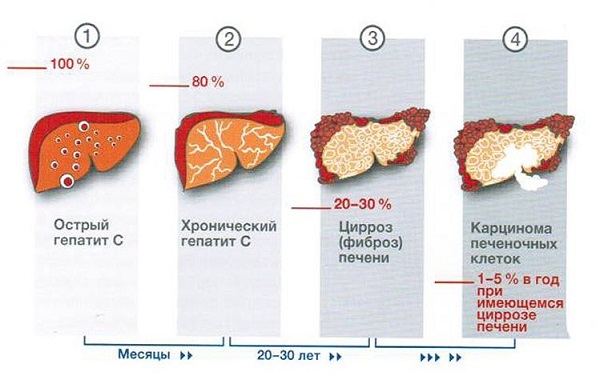
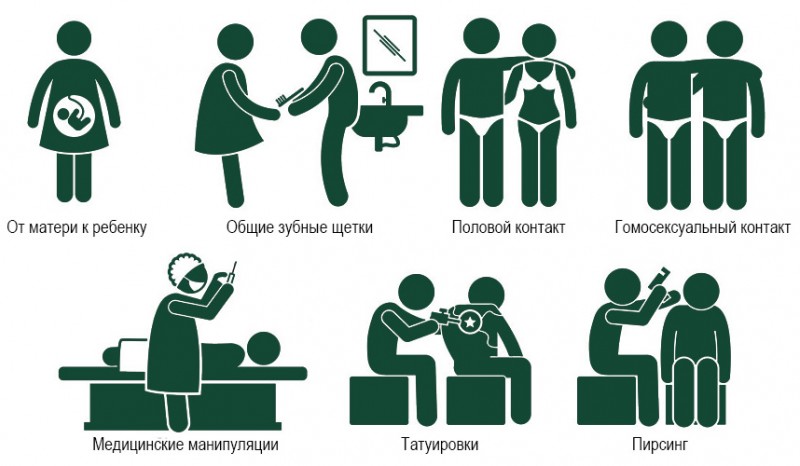
Основной путь заражения — парентеральный: при переливании крови, врачебных манипуляциях, стоматологии. Существует вероятность заражения при нанесении тату и в маникюрном салоне, если инструментарий не проходил должную обработку. Кроме этого вирус передается при половых контактах, совместном использовании предметов личной гигиены, от матери к ребенку во время родов.
Выделяют две основные группы риска: люди, употребляющие наркотические вещества, и медицинские работники. Диагностика HBV иммуноглобулинов также серологическая: метод полимеразной цепной реакции, иммунофлюоресцентный анализ.
С
Гепатит С — инфекционное заболевание, характеризующееся воспалительными изменениями паренхимы печени. Вирус характеризуется длительной персистенцией в организме человека и, вследствие этого, отсутствием специфической симптоматики.
На ранних этапах оно диагностируется в основном при плановых диагностических исследованиях крови серологическим методом. Заражение происходит чаще всего через инфицированные биологические жидкости, а также контактным и вертикальным путями.
Профилактика заражения
Меры неспецифической защиты от гепатитов видов В и С схожи, они заключаются в устранении путей заражения
Важно соблюдать правила личной гигиены. Необходимо пользоваться индивидуальной зубной щеткой, бритвой, ножницами, принадлежностями по уходу за ногтями
При выборе стоматологических клиник, косметологических салонов, мастеров татуажа и пирсинга следует остановиться на заведениях с хорошей репутацией
Важно периодически проводить исследование крови, выявлять антигены вирусов вида В и С. Раннее выявление снижает риск перехода заболевания в хроническую форму, опасную осложнениями
Неспецифическая и экстренная профилактика отличаются
|
Разновидности профилактики |
Гепатит В |
Гепатит С |
| Экстренная | Вакцинация 0-1-2-30 (первая сразу после контакта, вторая через неделю, третья через две недели, четвертая через месяц после первой инъекции)
При наличии в крови антител вводится иммуноглобулин для стимуляции защитных функций организма. |
Вакцины не существует, при контакте с зараженной кровью проводится курс лечения интерфероном и Рибавирином, противовирусным средством нового поколения. |
| Специфическая | Иммунизация населения с о до 55 лет с ревакцинацией каждые 10 лет | Иммунизация не проводится |
Какой гепатит легче передается В или С?
Анализируя способы передачи возбудителей, вероятность заразиться видом В выше. Это связано с разнообразием путей передачи вируса. Он передается половым путем в 30% случаев, так как концентрация возбудителя в семенной жидкости и влагалищных выделениях высокая. Барьерная контрацепция не на 100% предохраняет от заражения гепатитом вида В.
Парентеральные пути заражения идентичны. Одинаковую угрозу представляет бытовой путь переноса возбудителя. Шанс заражения увеличивается при употреблении алкоголя, когда человек теряет самоконтроль. Если защитные функции организма сильны, шанс не заразиться увеличивается.
Против вируса В разработана вакцина, она снижает возможность поражения инфекцией всеми возможными путями. У РНК вируса гепатита С такой защиты нет, поэтому степень защиты от этого заболевания ниже.
Читайте далее:
Экстренная профилактика гепатита В: в каких случаях проводится?
Какие существуют меры профилактики гепатита В?
Гепатит В и С: отличия в путях заражения, симптомах, лечении и профилактики
Гепатит С: пути передачи вируса от человека человеку
Что является факторами передачи гепатита В?
Фекально-оральный путь передачи инфекции это…

Фекально-оральный путь передачи инфекции — это такой механизм заражения, при котором возбудитель попадает в ЖКТ. Инфекционисты выделяют три основных механизма передачи инфекции:
Через выделения больных: испражнения (брюшной тиф, дизентерия), мочу (гонорея, скарлатина, брюшной тиф), слюну, носовую слизь. Заражение происходит и при попадании возбудителей болезней в рот, поэтому нужно обязательно воспитать у детей привычку тщательно мыть руки перед едой. Соприкосновением с предметами, к которым касался заразный больной (белье, вода, пищевые продукты, посуда, игрушки, книги, мебель, стены комнаты). Поэтому производится дезинфекция и рекомендуется пользоваться только своими посудой и вещами. Через некипяченую воду и молоко, немытые фрукты и овощи в организм проникают возбудители желудочно-кишечных болезней (паратифов, брюшного тифа, дизентерии, болезни Боткина) и туберкулеза. Вода и молоко должны быть обязательно кипячеными, а фрукты и овощи облиты кипятком или со снятой кожурой.
Парентеральное введение лекарственных средств — это такие пути введения лекарственных средств в организм, при которых они минуют желудочно-кишечный тракт, в отличие от перорального способа применения лекарств.
Существуют и другие, более редкие, парентеральные способы введения: трансдермальный, субарахноидальный, внутрикостный, интраназальный, субконъюктивальный, — однако данные способы лекарственного проникновения внутрь организма используют только в частных случаях.
Парентеральный путь передачи инфекций — заражение через кровь или слизистые оболочки в результате переливания инфицированной крови или продуктов крови или в результате использования заражённых игл, шприцев или других инструментов повреждающих кожные покровы.
Что может переносить парентеральный вирусный гепатит?
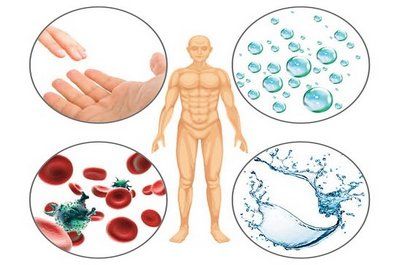
Данное заболевание отличается тем, что содержание вируса во многих выделениях человеческого организма завышено, вследствие чего шанс заражения значительно возрастает. Итак, гепатит может распространяться через следующие выделения:
- Кровь.
- Сперма.
- Слюна.
- Моча.
- Желчь.
- Молоко матери.
Среди всех данных выделений наиболее опасны для заражения кровь и сперма, которые почти со 100%-й вероятностью могут передать эту страшную инфекцию. Слюна отличается наименьшим содержанием гепатита. Это свидетельствует о том, что при контакте с инфицированным слюна не является продуктом особо риска.
В первую очередь необходимо понимать, что возросший уровень наркомании в большей степени способствует распространению болезни. Так, например, необходимо пользоваться одноразовыми шприцами, иглами или емкостями для вывода наркотиков. Также имеются случаи клинического заражения, при которых больному заносится инфекция во время переливания крови. Половым путем вирусные гепатиты передаются при помощи выделений на половых органах, которые попадают в кровь и организм человека через микротрещины.
Риск заражения значительно ниже, чем у передачи через кровь, но все же он считается вторым по количеству заражений. Так, например, риск заражения гепатитом С во время полового акта составляет около 6-8%. Пропаганда и распространение различных контрацептивов значительно снизили количество заражений, но все же случаи инфицирования половым путем имеют место в современном обществе.
Очень важно соблюдение гигиенических норм в жизни человека: следует использовать индивидуальные зубные щетки, бритвы, полотенца, маникюрные наборы и другие предметы во избежание заражения
Симптомы
Поражения печени могут выявить только анализы болезни, их делают по крови.
Когда вирус полностью захватывает человеческий организм и начинает бить по органам и системам, показывается явная симптоматика. Желтеют глазные белки, в такой же цвет будто красится кожа, подскакивает температура, подступает тошнота, кал окрашивается в белёсый цвет, а моча, наоборот, становится тёмно-коричневой. Также человек начинает испытывать полную апатию ко всему из-за проявляющейся сильной слабости, потери желания принимать пищу. Увеличивающиеся печень и селезёнка показывают – болезнь становится хозяйкой в теле пациента.
Источники заражения
Что такое гепатит. Слышали об этом заболевании многие, а вот сказать точно, что поражает и какие последствия даёт эта запись в медкарте, способны не все. Данный недуг – сильное, очень серьёзное воспаление печени, он переходит от человека к человеку благодаря вирусу.
Пути передачи – различные. Самые простые разновидности этих недугов (гепатиты А) подхватить можно энтеральным путём. Это значит, что вирус проникнет в организм с микробами с грязных рук, игрушек, еды или воды.
Заразиться более сложными диагнозами этого рода (гепатитами) через энтеральный контакт не выйдет. Это и есть парентеральные гепатиты. Переносятся возбудители болезни с жидкостями человеческого тела и организма – кровью, влагалищным секретом, семенем, грудным молоком.
То есть, перейти от зараженного пациента к здоровому человеку вирус может при половом контакте, во время незащищенного акта любви, если один из партнёров болен. Также пути передачи возможны через один шприц или иглу, например, в “наркоманской” среде. Допустим, один из товарищей, употребляющих запрещённые средства болен. Значит, скоро заразятся и остальные.
Поскольку гепатиты последних пяти видов относятся к диагнозам, передающимся через кровь, то рискуют получить такую запись в карту люди во время хирургических вмешательств через необработанные инструменты, с переливаемой им в вены заражённой крови, а также через машинки для нанесения татуировок, иглы для пирсинга.

При малейшем подозрении на гепатит у партнера во время секса используйте презерватив
К сожалению, получить сложный вирус гепатита может плод от матери через общий кровоток или позже – при рождении, когда проходит родовые пути, от влагалищного секрета, а также ещё позже – при кормлении, с грудным молоком болеющей женщины.
Профилактика парентеральных вирусных гепатитов заключается в таких основных мерах – более тщательный выбор полового партнёра. Если есть хоть малейшее подозрение на то, что человек, с которым у вас может произойти ночь любви, болен необходимо обязательное применение презерватива. Для переливания нужно использовать лишь тщательно проверенную на инфекции кровь, а при различных манипуляциях, прокалывании ушей, носов, бровей, губ и других частей тела, при набивании тату брать лишь стопроцентно простерилизованные инструменты.
Как проводится лечение и профилактика заболевания
Больным, которым при проведении диагностики поставили диагноз: парентеральный гепатит, требуется проводить комплексное лечение. Если заболевание развивается в тяжёлой или средней степени, терапия проводится в больнице, так как больному требуется соблюдать постельный режим, а также полностью отказаться от распития алкогольных напитков, поскольку они вызывают гибель печёночных клеток.
При назначении комплексного лечения врач обязательно учитывает состояние здоровья больного и его индивидуальные особенности.
В основном схема лечения болезни выглядит следующим образом:
- приём противовирусных лекарств, к которым относится Рибавирин и Интерферон;
- соблюдение строгой диеты, в которой не должно быть большого количества жира и белков;
- приём витаминов группы А, В и Е, а также никотиновой и аскорбиновой кислоты;
- лекарства, способные восстановить поражённые клетки печени – это ряд гепатопротекторов, наиболее эффективными из которых считается Эссенциале, Урсосан и Силимарин;
- средства, восстанавливающие нормальный обмен веществ: Гептрал, Милдронат;
- желчегонные препараты, к которым относится Аллохол и Фламин;
- если больного беспокоит интоксикация, проводится инфузия растворов Альбумина, 5% глюкозы, Реополиглюкина.
Не менее важно провести профилактику, которая позволит защитить организм и препятствовать активному размножению вируса. Наиболее эффективным и долго действующим профилактическим методом считается проведение вакцинации против гепатита В
Также во избежание заражения требуется чаще мыть руки, использовать средства защиты во время интимной близости, не принимать наркотики. Людям, работающим в больнице, следует соблюдать правила работы с инструментами.
Вовремя выявленные симптомы заболевания помогут восстановить клетки печени, а также избежать осложнений болезни. Главное, проводить лечение по всем правилам, которые описывает врач, и тогда удастся сохранить здоровье.
Наиболее коварные вирусы
Первые стадии заболевания, а также инкубационный период, протекают без явных и характерных для болезни симптомов. Кроме того, иногда гепатиты вирусной этиологии маскируются под течение других заболеваний, несущих меньше опасности здоровью.
После заражения выявить развитие гепатита удаётся спустя несколько недель или месяцев. Происходит это индивидуально, ведь в одних случаях болезнь проявляет себя практически сразу, а в других возбудитель долго не будет давать о себе знать. В таком случае инфицированный будет в неведении о течении заболевания и не станет принимать никаких мер по его лечению.
Сегодня врачи выделяют несколько видов гепатита парентерального типа, вызванных следующими возбудителями:
- Вирус группы В. Период инкубации может длиться на протяжении полугода. Характеризуют болезнь жёлтые белки глаз и кожа, а также чувство постоянной усталости, которое можно заметить у больного любого возраста. Также характерным признаком болезни считается увеличение печени, что можно обнаружить при помощи УЗИ. Если инфицированный человек вовремя не примет меры, то в поражённых вирусом клетках могут начаться серьёзные изменения, способствующие развитию раковой опухоли.
- Вирус С. Такой вид болезни наиболее опасен для больных, поскольку он не вызывает пожелтение кожи, а также имеет признаки течения многих заболеваний внутренних органов. Человек при развитии гепатита С и не догадывается, что контакт с кровью или другой биожидкостью мог вызвать серьёзное заболевание. Часто патология переходит в запущенную форму, которая способна вызвать цирроз.
- Вирус D. Такой вирус не способен существовать в организме человека самостоятельно и обычно он появляется в том случае, если у больного уже обнаружен гепатит В. Оба вида болезни наносят серьёзный вред здоровью инфицированного, а также развиваются быстрее, чем другие формы заболевания. Длительное отсутствие лечения приводит к раку и циррозу печени. К симптомам болезни относится слабость, боли в правой части тела, пожелтение кожи.
- Вирус G. Этот вид инфекции сегодня продолжает изучаться учёными. Опасностью данного гепатита считается то, что он при развитии поражает жёлчные протоки. По типу течения болезнь схожа с гепатитом C, однако если эти обе формы будут присутствовать в организме, это вызовет ускоренное развитие инфекции.