Как и зачем делают биопсию печени?
Содержание:
Проведение процедуры
Непосредственно перед печеночной биопсией врач информирует пациента о ходе процедуры, возможных болевых ощущениях и осложнениях. Взятие биопсии происходит в процедурном либо оборудованном перевязочном кабинете. При беспокойном состоянии больного и повышенной возбудимости разрешен прием седативных препаратов.
Ход проведения печеночной биопсии:
- пациент находится в лежачем положении на спине, заложив правую руку за голову и сохраняя полную неподвижность;
- место пункции обрабатывают обеззараживающими растворами и выполняют обезболивание;
- врач выполняет небольшой надрез на коже, проводит внутрь иглу и забирает небольшой кусочек печеночной ткани.
В процессе процедуры врач забирает фрагмент тканей длиной не больше 3 см и диаметром 1–2 мм, составляющий 1/50000 от общего объема печени. Биопсия будет информативной в том случае, если в извлеченном биоптате содержится не меньше 3-х портальных трактов.
Общая продолжительность пункционной биопсии — не дольше 15 минут. Сам процесс взятия биоптата занимает меньше минуты. Долго длится трансвенозная печеночная биопсия — от 30 минут до часа, что обусловлено осложненным доступом к органу.
Показания к проведению биопсии печени
Среди пациентов бытует миф, что проводится биопсия только при раке печени.
В реальности исследование на паковые изменения не единственное показание для биопсии, она целесообразна:
- при определении степени поражения органа;
- если предыдущие анализы показали наличие патологического процесса;
- с целью оценки эффективности лечебной терапии;
- для анализа степени приживаемости пересаженного органа;
- беспричинное увеличение билирубина;
- анализ пригодности потенциальной донорской печени для пересадки.
Забор биоптата требуется при наличии патологических состояний:
- поражение печени алкоголем;
- образование жировой ткани на печени;
- гепатит В, С;
- аутоиммунный гепатит;
- патология Вильсона-Коновалова;
- билиарный цирроз.
При других заболеваниях лучше воспользоваться другими методами диагностики, чтобы минимизировать шанс возникновения осложнения и серьезных побочных явлений.
Показания к БП
Такой анализ как биопсия печени проводится только по строгим показаниям, исключительно в стационаре. В частных центрах, по самообращению (без направления врача) и т.д. биопсию печени не выполняют.
Перед выдачей направления на биопсию врач назначает пациенту дополнительные обследования и оценивает наличие у пациента абсолютных или временных ограничений к проведению процедуры.
Показаниями к выполнению БП являются наличие у пациента:
- хронических воспалительных повреждений печени (БП позволяет провести диф.диагностику между алкогольными гепатитами, вирусными и аутоиммунными поражениями печени, лекарственными дистрофиями печени, токсическими жировыми дистрофиями, и т.д.);
- желтухи неуточненной этиологии (гемолитические, билиарные и т.д.);
- гепатомегалии (увеличения печени) неуточненной этиологии;
- признаков патологий печени неясной этиологии на УЗИ;
- гепатитов, цирротического перерождения тканей и жировых гепатозов (проведение биопсии позволяет уточнить природу поражения печени и провести дифференциальную диагностику между различными патологиями);
- склерозирующих холангитов и первичных билиарных циррозов печени (БП позволяет оценить степень повреждения печеночных тканей и желчевыводящих путей);
- глистных инвазий и бак.инфекций печеночных тканей;
- саркоидоза печени;
- цирроза любой этиологии;
- врожденных патологий органа;
- системных васкулитов;
- болезней, связанных с накоплением тяжелых металлов (гемохроматоза, болезни Вильсона и т.д.);
- обменных нарушений (порфирии, амилоидозы и т.д.);
- опухолей в печеночных тканях (диф.диагностика доброкачественных и злокачественных опухолей, гистологическое изучение опухоли метастатических очагов, и т.д.).
Также исследование осуществляется при необходимости:
- оценить тяжесть повреждения печеночных тканей и активность воспалительного процесса, а также составить прогноз заболевания;
- составления прогноза после трансплантации опухоли, оценка риска отторжения трансплантата и т.д.;
- оценить эффективность лечения;
- оценить состояние печени при лечении гепатотоксичными лекарственным средствами;
- оценить состояние печени потенциального донора.
Есть ли альтернатива биопсии печени
УЗИ, магниторезонансная томография (МРТ), компьютерная томография (КТ) и т.д. являются дополнительными методами исследования и не могут заменить биопсию печени.
При невозможности проведения биопсии печени могут применяться исследования СтеатоСкрин и ФиброТест. Недостатком исследований является их высокая стоимость, более узкий спектр показаний и меньшая информативность, чем у биопсии печени.
Стоимость ФиброТеста составляет около 13500 рублей, а СтеатоСкрина – 6800 рублей.
СтеатоСкрин – это комплекс расчетных тестов, позволяющих определить степень гисто-активности (степень развития стеатоза и фиброза) при наиболее распространенных патологиях печени.
Для исследования требуется венозная кровь и данные анамнеза пациента.
СтеатоСкрин может применяться при наличии у пациента тяжелых метаболических нарушений, СД (сахарный диабет), избыточного веса, стеатоза печени, гиперхолистеринемии, хронических гепатитов различной этиологии и т.д.
ФиброТест также применяют для оценки гисто-активности поражения печени. Он позволяет оценить степень фиброза, цирроза, портального фиброза, стеатоза и т.д.
ФиброТест информативен при гепатитах в хронической форме, алкогольных патологиях печени, неалкогольных стеатогепатитах (сахарном диабете, гипертриглицеридемии и т.д.).
Также, как и биопсия печени, данные тесты имеют свои ограничения и противопоказания к применению. Поэтому, указанные исследования должны назначаться исключительно специалистом. Трактовкой результатов анализов также должен заниматься лечащий врач.
При необходимости, в качестве дополнительного метода диагностики может применяться УЗИ с проведением эластометрии. Данный метод также относится к неинвазивным методам оценки степени фиброзного поражения тканей печени.
Как проводится пункционная биопсия печени?
Существуют чрескожная пункция печени и прицельная, под контролем лапароскопа или УЗИ. Пункции печени под контролем лапароскопа или УЗИ наиболее эффективны при очаговых поражениях печени. При диффузных изменениях ткани органа может применяться «слепая» биопсия, и хотя место получения ткани печени при этом не может быть определено, достигается высокий процент положительных результатов, а простота выполнения делает его доступным для любого гепатологического отделения.
При нарушении свертывания крови, массивном асците, малых размерах печени или отсутствии контакта с больным, а также при фульминантной печеночной недостаточности используется трансюгулярная биопсия печени с помощью иглы Trucut, помещенной в катетер, вводимый через яремную вену в печеночную вену.
Среди систем пункционных игл наибольшее распространение получили игла Менгини и игла Trucut (модификация иглы Сильвермана). Используется и ряд других систем.
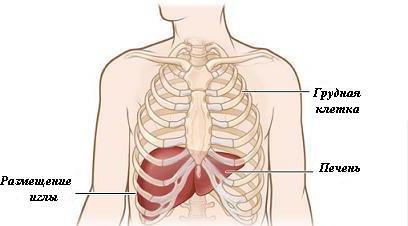
Пункционная биопсия печени проводится в положении пациента на спине. Кожу в месте пункции (обычно девятое и десятое межреберье справа между передней и средней подмышечными линиями) обрабатывают антисептическим раствором. После этого 2% раствором новокаина проводят местную анестезию кожи, подкожной жировой клетчатки и капсулы печени.
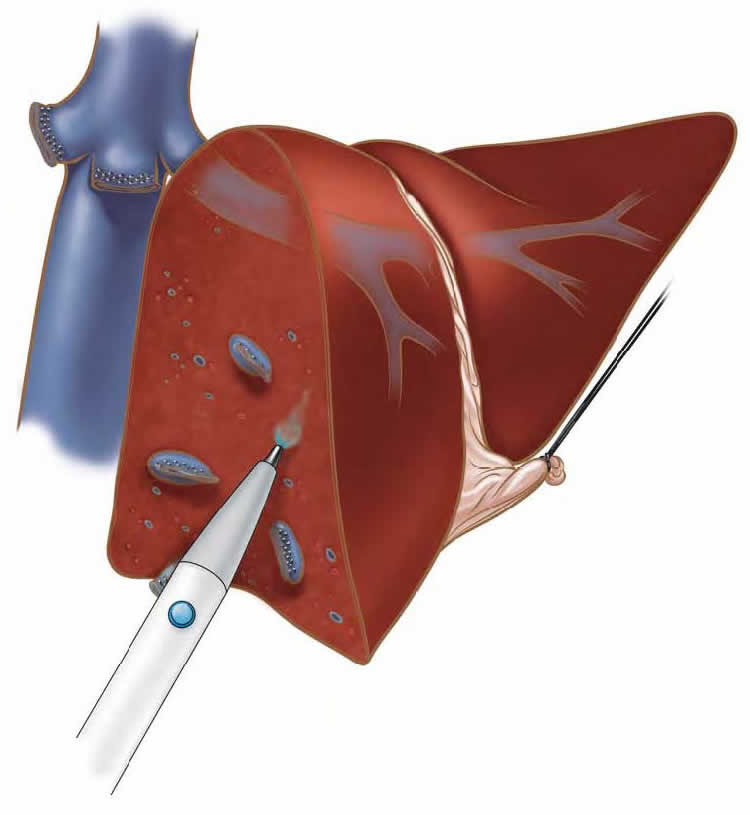
Прокол делают стилетом, вводя его на глубину 2-4 мм Затем через стилет вводится пункционная игла Менгини (в педиатрической практике используется укороченная игла), соединенная с 10-граммовым шприцем, содержащим 4-6 мл изотонического раствора натрия хлорида. Иглу проводят до капсулы печени и выпускают 2 мл изотонического раствора натрия хлорида, чтобы вытолкнуть из иглы кусочки жировой ткани. Иглу вводят в паренхиму печени и с помощью поршня шприца аспирируют кусочки ткани органа. После окончания манипуляции накладывают стерильную наклейку и на место пункции кладут пузырь со льдом. В течение 24 ч пациент сохраняет постельный режим.
Нецелесообразно проводить пункцию печени при застойной желтухе, гнойничковых высыпаниях на коже (особенно в месте предполагаемого прокола). Не следует проводить пункционную биопсию печени на фоне острого респираторного заболевания, ангины, других острых инфекций.
По столбику ткани, полученному при биопсии печени, можно судить об изменениях во всем органе, особенно при диффузных процессах (вирусные гепатиты, стеатоз, ретикулез, циррозы и др.). но биопсия не всегда позволяет диагностировать очаговые поражения печени (гранулема, опухоль, абсцесс и др.). Причиной неинформативности биопсии могут также стать отсутствие в биоптате портальных трактов и малые размеры образца ткани.
Достаточными считаются высота столбика ткани 1-4 см и его масса 10-50 мг. Образец ткани обычно фиксируют в 10% растворе формалина в изотоническом растворе натрия хлорида. Препараты окрашивают гематоксилином и эозином, на наличие соединительной ткани проводят ШИК-реакцию и др. Кроме того, столбики ткани, полученные из парафиновых блоков, могут подвергаться ретроспективному исследованию. Для адекватной интерпретации результатов образец ткани должен быть длиной по крайней мере 2 см и содержать четыре портальных тракта.
Зачем назначают процедуру
Среди больных распространено мнение, что биопсия печени назначается только в том случае, если врач подозревает онкологическое заболевание. Но это далеко не единственная причина, по которой может быть назначено исследование.
Процедура рекомендуется в следующих случаях:
- анализ крови дает основание подозревать заболевание печени;
- проведенные исследования (УЗИ, рентген, МРТ, КТ) указали на проблему с органом;
- установить степень повреждения печени;
- больному необходимо спланировать правильное лечение;
- после назначенной терапии следует определить динамику.
Помните, если вам назначена биопсия печени, как делать процедуру и для чего, вам подробно объяснит доктор.
Исследование назначается при самых различных патологиях, в том числе при:
- безалкогольном жировом заболевании печени;
- хроническом гепатите В либо С;
- алкогольной болезни печени;
- первичном билиарном циррозе;
- аутоиммунном гепатите;
- первичном склерозирующем холангите;
- болезни Вильсона-Коновалова.
Подготовка к биопсии печени
Готовиться к проведению этого диагностического мероприятия нужно заблаговременно, чтобы результаты были максимально точными и не было никаких последствий для организма.
Примерная схема действий такова:
- За семь дней до исследования желательно прекратить прием нестероидных противовоспалительных препаратов (Ибупрофен, Ибупром, Аспирин), если врач не назначит иначе.Обязательно предупредить своего врача о приеме антикоагулянтов!
- За три дня до исследования нужно исключить из рациона продукты, стимулирующие газообразование (черный хлеб, молоко, сырые фрукты и овощи). При проблемах с пищеварением можно принимать ферменты, желательно принимать по 2–4 капсулы «Эспумизана», чтобы гарантировать отсутствие вздутия.
- Накануне процедуры последний прием пищи должен быть не позже 21:00 (легкий ужин). Чаще всего врачи рекомендуют сделать вечером очистительную клизму.
- В день операции у пациента берут общий анализ крови + свертываемость, делают контрольное УЗИ для окончательного определения места биопсии.
- Биопсия печени делается строго натощак. Если вы принимаете на регулярной основе лекарства, прием которых нельзя пропускать, проконсультируйтесь с доктором можно ли вам утром пить свои медикаменты.
Техника проведения
Проведение исследования проходит в несколько этапов:
- Пациент ложится на спину, правая рука находится за головой.
- Больной не должен шевелиться.
- Если наблюдается излишняя возбудимость пациента, ему назначается прием седативных препаратов, оказывающих угнетающее действие на нервную систему.
- Находят 9-10 межреберья.
- Место предполагаемого прокола, где нет сосудов, дезинфицируют и вводят обезболивающее.
- Врач делает маленький разрез, через который вводится пункционная игла.
- Аккуратно при помощи иглы берут фрагмент печени на высоте вдоха пациента.
- Игла быстро извлекается, место прокола обрабатывается антисептиком.
- Накладывается стерильная повязка.
- Результат больной узнает через несколько дней.
Это основной метод, носящий название пункционной биопсии. Помимо этого, существуют другие техники:
- лапароскопическая;
- трансвенозная;
- гистологическая.
Первая применяется в случаях, требующих исследование конкретного образца паренхимы. При лапароскопии на брюшной полости делается разрез, через который вводят трубку с камерой. Она позволяет визуализировать орган на мониторе. Врач видит всю печень и берет требующийся фрагмент.
Трансвенозный способ используется при асците и патологиях, связанных с плохой свертывающейся функцией крови. Через подключичную вену вводится тонкая трубка с иглой для взятия материала. Постепенно по венозной системе врач продвигает трубку к печени, где производит забор части паренхимы.
Для проведения гистологического анализа требуется столбик ткани толщиной 2 мм и длиной 3 см. Если в материале можно определить три и более портальных трактов, исследование даст результаты. Для того чтобы оценить выраженность фиброза, материал должен иметь длину не менее 10 мм.
Чрескожная пункционная биопсия печени (ЧКБП)
ЧКБП делается всего за несколько секунд и делается под местной анестезией. Таким образом, процедура не причиняет особых неудобств и боли пациенту.
В настоящее время существуют две основные методики ее проведения:
- Классическим «слепым» методом, когда с помощью аппарата УЗИ просто выбирают место для проведения пункции;
- С помощью УЗИ или КТ контроля непосредственно за наведением пункционной иглы. Результативность чрескожной пункции печени под ультразвуковым контролем составляет 98,5%.
Для анализа берут образцы тканей печени длиною от 1–3 см и 1,2–2 мм в диаметре — это всего лишь около 1/50 000 от общей массы органа. Информативным считается биоптат, содержащий не менее 3–4 портальных трактов.
Чтобы правильно определить степень фиброза, берут столбик ткани более 1 см в длину. Однако, даже при соблюдении всех требований к взятию биопсийного материала, нужно иметь в виду, что это все же крошечный участок самого большого органа человека. Заключение гистолога базируется на изучении того малого по размеру образца, который можно захватить пункционной иглой. Не всегда по такому участку ткани можно сделать точные выводы о реальном состоянии печени в целом.
Показания к назначению ЧКПБ
Такой вид исследования назначается при следующих состояниях:
- Гепатолиенальный синдром (увеличение печени и селезенки) неясной этиологии;
- Желтуха неясного происхождения;
- Диагностика заболеваний вирусной природы (гепатиты A, B, C, D, E, TT, F, G);
- Диагностика цирроза печени;
- Исключение и дифференциальная диагностика сопутствующей патологии печени (аутоиммунные поражения, гемохроматоз, алкогольная болезнь печени и др.);
- Динамика лечения при вирусных гепатитах;
- Диагностика опухолевых процессов в органе;
- Контроль состояния печени после трансплантации и оценка состояния органа донора перед трансплантацией.
Противопоказания
Противопоказания к такой диагностике могут быть абсолютными и относительными.
| Отказ пациента | Выраженное ожирение |
| Необъяснимое кровотечение в анамнезе | Выраженный асцит |
| Сниженная свертываемость крови | Гемофилия |
| Невозможность трансфузии крови пациенту | Инфекционный процесс правой плевральной полости или
ниже правой диафрагмальной области |
| Наличие подтвержденной гемангиомы печени или другой сосудистой опухоли | Аллергические реакции на обезболивающие препараты |
| Подтвержденная эхинококковая киста в печени | |
| Невозможность идентифицировать место биопсии |
Осложнения
БП считается безопасной процедурой, когда выполняется опытным врачом. Кровотечение может возникнуть в результате перфорации ветвей портальной вены. Такое осложнение встречается приблизительно в 0,2% и, как правило, возникает в течение первых 2 часов после биопсии.
Гемобилия может возникать между 1 и 21 днем после БП и проявляется болью, желтухой и меленой (дёгтеобразным стулом).
Наиболее высокий риск – перфорация толстой кишки, быстро распознается по содержимому иглы после БП. Перфорация других органов распознается при микроскопии биоптата.
Виды биопсии и техника проведения процедуры
Основными видами данного диагностического метода в гепатологии являются:
- пункционная биопсия печени;
- трансвенозная (трансюгулярная);
- лапароскопическая;
- инцизионная (открытая).
Предпочтение конкретной процедуре отдается строго индивидуально и зависит это от подозрений на конкретное заболевание и общего состояния больного.
Пункционная биопсия
Этот метод используют чаще всего при гепатите. Его можно проводить без госпитализации пациента.Чрескожная пункционная биопсия бывает 2 основных видов:
- Слепая аспирационная. Такое исследование подразумевает с помощью аппарата ультразвуковой диагностики определить место, а уже саму пункцию проводить вслепую. Однако такой метод позволяет получить меньше качественного биологического материала и повышает риск осложнений.
- Прицельная аспирационная. Наведение пункционной иглы происходит под контролем УЗИ или компьютерной томографии. Такой способ считается более достоверным и имеет меньший риск развития осложнений.
Процедура делается следующим образом:
- Больной занимает лежачее положение на спине, с подложенной под голову правой рукой.
- Кожные покровы в предполагаемом месте прокола обрабатывают йодным раствором и производят инфильтрацию кожи анестетиком чуть выше нижнего края нижнего ребра.
- Кожный прокол делают скальпелем (глубина 5 мм), чтобы лучше проходила биопсийная игла.
- На протяжении всей процедуры больного просят задерживать дыхание на полном выдохе.
- После извлечения инструмента и необходимых образцов тканей печени пациенту следует лежать в течение часа на правом боку и еще 2 часа на спине. Это послужит профилактикой кровотечения.
Больному было бы хорошо находиться под наблюдением медицинского персонала в течение 10 часов после биопсии печени, поскольку именно в это время могут проявиться осложнения.
Трансвенозная биопсия
Данный вид диагностики является приоритетным для пациентов с плохой свертываемостью крови и проходящих курсы гемодиализа. Процедура подразумевает ввод тонкой гибкой трубки в вену на шее или в паху. Эта трубка подводится в вены печени, после чего отбирается образец для проведения исследования. Процесс контролируется флюороскопом.
Процедура может продолжаться от получаса до часа. Обязательно в процессе должна делаться ЭКГ, поскольку возможно появление аритмии. Трансвенозную биопсию проводят под действием местных анестетиков. В процессе пациент может ощущать боль по пути следования биопсийной трубки.
Данная методика дает возможность извлечь биоптат через сосудистую систему печени, что сводит к минимуму риски обширного кровотечения после процедуры. Однако она противопоказана при синдроме Бадд-Киари (тромбоз печеночных вен).
Лапароскопическая биопсия
Данный диагностический метод осуществляется в операционных условиях стационара. Где на животе, под общей анестезией, специалист сделает несколько проколов, через которые вводится миниатюрная видеокамера и необходимый набор инструментов. Контролировать процесс можно через изображение на мониторе.
Кроме обследования доброкачественных опухолей или других патологий печени, во время такой процедуры можно иссечь новообразование с минимальным повреждением тканей. Лапароскопическая операция оптимально подходит для удаления рака или печеночной кисты. Продолжительность такой манипуляции — около 1,5 часа.
Осложнения
Раньше риск осложнений с летальным исходом после печеночной биопсии составлял 0,15%. После совершенствования техники проведения процедуры и замены игл Сильвермена на иглы Менгини риск серьезных осложнений снизился до 0,018%.
Возможные негативные последствия биопсии:
- боль в ходе взятия биоптата и после манипуляции, болевой синдром может сохраняться до 5–7 дней; при выраженных болевых ощущениях показаны обезболивающие средства;
- кровотечение после биопсии развивается редко (при наличии разветвленной сети сосудов в межреберном пространстве или повреждении внутренних органов), если потеря крови внушительная — прибегают к кровоостанавливающим препаратам и переливанию крови;
- повреждение соседних органов изредка происходит, когда пункцию проводят вслепую; врач может нарушить целостность селезенки, тонкой и толстой кишки, желчного пузыря;
- гематомы на передней стенке брюшины нередко появляются после лапароскопической печеночной биопсии;
- внесение инфекции развивается крайне редко при несоблюдении техники проведения пункции, несоблюдении правил асептики.
Сколько живут собаки с раком печени
Как долго питомец может жить с раком, вероятно, является главной мыслью его владельца.
Ожидаемая продолжительность жизни после рака печени у собак зависит от нескольких факторов:
- Собаки с массивной формой опухоли, которая была удалена, имеют выживаемость в 15 раз выше, чем остальные. Средняя продолжительность жизни после операции для них составляет 3,8 года.
- Для животных с узловой или диффузной формой, а также с метастазами средняя продолжительность жизни — около 1 года. Такие опухоли не могут быть полностью удалены и всё зависит от того, насколько тяжёлая форма рака у конкретного питомца.

Хирургическое вмешательство и паллиативный уход могут продлить жизнь питомца, но владельцу также важно знать признаки последней стадии рака печени перед смертью. В этот момент наблюдаются:
В этот момент наблюдаются:
- быстрая потеря веса;
- судороги;
- ухудшение аппетита;
- летаргия.
Подготовка к проведению процедуры
Пункцию тканей при биопсии печени чаще всего проводят амбулаторно – после анализа пациент отправляется домой. Но в случае, если состояние человека заставляет врачей переживать о его жизни, то проводят госпитализацию на несколько суток.
Если же назначают забор материала путем лапароскопии и других малоинвазивных методик, то человека чаще всего госпитализируют за 1-2 суток до операции и держат еще столько же дней после нее.
За некоторое время до забора материала пациент должен сходить в поликлинику и пройти необходимые анализы: крови, мочи, УЗИ, ЭКГ и флюорографию. Анализы мочи и коагулограмму вместе с УЗИ обязательно продублируют перед операцией.
Важно! Перед биопсией печени врач беседует с пациентом, рассказывает смысл подобного анализа. Цель беседы – поддержать человека, успокоить его, устранить лишние страхи
Если у пациента слишком выражено чувство беспокойства, назначают успокоительные средства.
После процедуры врачи запрещают садиться за руль, лучше всего попросить родных или знакомых довести до дома, либо воспользоваться такси. Об этом вопросе нужно побеспокоиться заранее.
Прямо перед процедурой пациенту должны провести анестезию. Для этого необходимо выяснить, если ли аллергия на обезболивающие лекарства у пациента, а также реакция на местные анестетики. Дополнительно врач выдает перечень рекомендаций, с которыми должен ознакомиться больной перед биопсией печени:
- минимум за 7 дней до вмешательства необходимо отменить прием антикоагулянтов, НПВС и антиагрегантов;
- за 3 дня до вмешательства необходимо убрать из рациона продукты-раздражители, которые усиливают метеоризм и приводят к вздутию: свежие овощи и фрукты, выпечку, бобовые, жирные продукты;
- запрещено есть за 10 часов до процедуры;
- если человек страдает от вздутия, нужно принять препараты-ферменты и пеногасители («Эспумизан»);
- вечером, перед сном, следует сделать очистительную клизму.
Также перед сном пациент должен принять душ и надеть свежую одежду. Утром, прямо перед операцией, запрещен прием воды и пищи, пациент проходит УЗИ, сдает назначенные анализы. Медсестра должна измерить пульс и давление, после чего подписывается согласие на проведение операции.