Стадия декомпенсации при циррозе печени
Содержание:
Возможные осложнения
В результате прогрессирования заболевания могут наблюдаться серьезные осложнения, такие как рак, кровотечения, скопление жидкости и многое другое. Поговорим о наиболее распространенных процессах, которые возникают на стадии декомпенсации.
Печеночная энцефалопатия
Патология приводит к нервно-психическим нарушениям, которые проявляются в виде изменений поведения и сознания. При циррозе кровь накапливает токсические вещества, которые в первую очередь поражают отделы головного мозга. Человек становится невнимательным и раздражительным, у него нарушается сон, при этом сонливость приобретает постоянный характер.
Постепенно больной теряется во времени, у него нарушается речь, а поведение становится неадекватным. Лечение включает в себя инфузионную терапию. Гепатопротекторы способствуют уменьшению концентрации токсинов в кровеносной системе. Иногда даже требуется промывание желудка. Для уменьшения всасывания продуктов распада применяются антибактериальные средства.
Поражение мозга в первую очередь связано с попаданием в кровь токсических веществ
Асцит
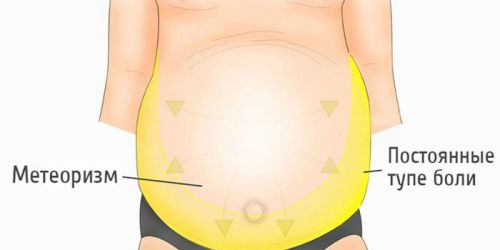
За счет накопления жидкости живот увеличивается в размерах. При циррозе деформированные клетки сдавливают кровеносные сосуды, что приводит к нарушению кровоснабжения. О накоплении жидкости можно говорить с помощью ежедневного измерения окружности живота. Пупочное кольцо растягивается, а пупок выворачивается наружу. На коже живота отчетливо виднеются вены.
Больным рекомендован постельный режим. Количество соли резко ограничено, также употребление жидкости уменьшается. Под контролем диуреза назначаются диуретические препараты. Если же реакция на эти средства отсутствует, проводится пункция брюшной полости
Печеночная кома
Патологический процесс вызывает уменьшение количества активных клеток. Если наряду с нарушением функциональной активности печени возникают изменения со стороны обменных процессов, развивается печеночная кома. Появляется она внезапно и длится от 1 до 3 суток.
Лечение проводится в отделении реанимации, в котором должен происходит постоянный мониторинг жизненно важных функций. Больным назначается парентеральное питание с помощью введения лекарственных растворов с питательными веществами. Проводится дезинтоксикационная терапия.
Итак, цирроз печени – это опасное прогрессирующее заболевание, которое может, в конечном итоге, привести к смерти. Декомпенсация – это третья стадия недуга, при котором наблюдаются серьезные структурные нарушения органа и тяжелые клинические симптомы.
Прогноз в целом неблагоприятный, именно поэтому так важно не пропустить первые симптомы. Тщательное соблюдение врачебных рекомендаций, корректировка питания, отказ от вредных привычек – все это поможет продлить жизнь
Осложнения последней стадии
По степени тяжести и скорости развития, осложнения классифицируют, как острые и хронические. Последний вид осложнений в декомпенсированной стадии присутствует практически всегда. К ним относятся:
- Атеросклеротическое поражение сосудов холестериновыми наростами. Развивается в результате нарушения обменных процессов (в частности, белкового и жирового). Впоследствии провоцирует гипертонию, ишемическую болезнь (ИБС), инфаркты, инсульты, сердечную недостаточность.
- Диабетическая полинейропатия нижних конечностей (ДПН). Характеризуется отмиранием нервных и мышечных волокон, вследствие воздействия глюкозы на мелкие сосуды (микроангиопатия) и крупные артерии (макроангиопатии). При декомпенсации развивается синдром диабетической стопы. Конечным результатом является некроз тканей и гангрена.
- Нефропатия диабетическая. Патологическая трансформация сосудистой ткани почек в соединительную ткань. При этом осложнении снижается фильтрация почек. В итоге развивается почечная недостаточность.
- Дерматозы. Из-за нарушения обмена веществ и циркуляции крови, кожа не получает достаточного питания. Любая инфекция становится причиной появления эрозий и язв на эпидермисе. Процесс заживления крайне сложный и длительный.
- Не воспалительное поражение сетчатки глаза (ретинопатия). Возникает на фоне сосудистых нарушений. Может привести к полной слепоте.
- Остеопороз и остеоартропатия диабетическая. Истончение костной ткани и деформация суставов, вследствие недостатка питательных веществ.
- Психопатологические и нервно-психологические отклонения. Проявляются, как следствие депрессии, повышенной нервозности и раздражительности, нередко, присущей диабетикам.
- Диабетическая гепатопатия. Ожирение и уплотнение печеночных тканей из-за сбоя процессов переработки и обмена нутриентов (белков, жиров, углеводов). Конечной стадией является жировой гепатоз и печеночная недостаточность.
Единственный способ предотвратить распространение гангрены – хирургическая операция по ампутации стопы
Острые состояния
При возникновении осложнений острого характера, пациент нуждается в экстренной медицинской помощи. В противном случае не исключается возможность летального исхода.
- Диабетический криз. Этот диагноз может иметь два полярных проявления: гипогликемия (стремительное падение уровня глюкозы) и гипергликемия (форсированный скачок сахара при остром дефиците инсулина). При отсутствии своевременного купирования, оба состояния могут привести к диабетической коме.
- Диабетический кетоацидоз (ДКА). Состояние, при котором в крови резко повышается уровень кетоновых (ацетоновых) тел. Развивается на фоне стабильной гипергликемии (повышенном уровне глюкозы в крови), нарушении обменных процессов, и ацетонемии (кетонемии). Характеризуется острой интоксикацией, без врачебного вмешательства угрожает комой и летальным исходом.
- Лактоацидоз. Возникает, как реакция на переизбыток молочной кислоты. Осложнение опасно развитием гиперлактацидемической комы.
Важно! Симптомы острых осложнений имеют тенденцию к стремительному нарастанию. При отсутствии неотложной помощи, летальный исход возможен в течение нескольких часов
Конечная стадия сахарного диабета
Повышение уровня глюкозы в организме проявляется тяжёлым гормональным расстройством. Сахарный диабет неминуемо ведёт к осложнениям со стороны сосудистой системы всего организма. Наиболее частыми из них являются: нефро-, нейро-, ретинопатия, атеросклероз, язвы на стопах. Декомпенсация сахарного диабета проявляется не только появлением этих признаков, но и их прогрессированием и неспособностью организма самостоятельно с ними справляться.
декомпенсация — декомпенсация … Орфографический словарь-справочник
ДЕКОМПЕНСАЦИЯ — (от де. и лат. compensatio возмещение), нарушение биология, или психического равновесия организма вследствие срыва или истощения приспособительных механизмов. Старые организмы, как правило, быстрее подвергаются декомпенсации (даже при… … Экологический словарь
ДЕКОМПЕНСАЦИЯ — (от де. и лат. compensatio возмещение) расстройства деятельности организма, возникающие при неспособности его приспособительных механизмов компенсировать вызванные болезнью нарушения (напр., декомпенсация сердца, см. Сердечная недостаточность) … Большой Энциклопедический словарь
декомпенсация — и, ж. décompensation < de + лат. compensatio уравнивание, возмещение. мед. Нарушение деятельности организма, какой н. функциональной системы или органа вследствие срыва или истощения приспособительных механизмов. Крысин 1998. БАС 2. Я не имел… … Исторический словарь галлицизмов русского языка
декомпенсация — сущ., кол во синонимов: 3 • возмещение (20) • декомпенсирование (3) • уравновешивани … Словарь синонимов
ДЕКОМПЕНСАЦИЯ — ДЕКОМПЕНСАЦИЯ, или расстройство компенсац и и (уравновешивания в буквальном смысле слова), может быть уяснена лишь в связи с понятием компенсация (см.) … Большая медицинская энциклопедия
декомпенсация — декомпенсация. Произносится … Словарь трудностей произношения и ударения в современном русском языке
декомпенсация — и; ж. Мед. Нарушение компенсации (2 зн.). Сердечная д. * * * декомпенсация (от де. и лат. compensatio возмещение), расстройства деятельности организма, возникающие при неспособности его приспособительных механизмов компенсировать вызванные… … Энциклопедический словарь
декомпенсация — (см. де. ) мед. нарушение деятельности организма, какой л. его функциональной системы или органа вследствие срыва или истощения приспособительных механизмов; через нек рое время организм может приспособиться к новым условиям существования и… … Словарь иностранных слов русского языка
декомпенсация — rus декомпенсация (ж), вышлюзовывание (с) eng decompression fra décompression (f) deu Dekompression (f), Druckabfall (m) spa descompresión (f) … Безопасность и гигиена труда. Перевод на английский, французский, немецкий, испанский языки
 Стадия декомпенсации это состояние, когда резервы организма исчерпываются, а дисфункция начинает проявлять себя. Организм является системой, которая стремится к равновесию — гомеостазу. В результате инфекций, стрессов, воспалительных процессов, травм баланс нарушается. Нервная система находит обходные пути для восстановления функций органов, иммунитета, мышечной системы, придумывая механизмы компенсации.
Стадия декомпенсации это состояние, когда резервы организма исчерпываются, а дисфункция начинает проявлять себя. Организм является системой, которая стремится к равновесию — гомеостазу. В результате инфекций, стрессов, воспалительных процессов, травм баланс нарушается. Нервная система находит обходные пути для восстановления функций органов, иммунитета, мышечной системы, придумывая механизмы компенсации.
Диагностика
Важно понимать то, что во время сердечных болезней невозможно сразу поставить точный диагноз. Для этого потребуется больше времени
Важно проследить за состоянием пациента в дневное время и ночью.
На сегодняшний день диагностика отеков, которые провоцирует рассматриваемый кардиальный недуг, проводится просто. Но, почему-то много пациентов обращается только в том случае, когда уже присутствует сильный отек. В связи с промедлением – лечение заметно усложняется.
Первичным обследованием, в основном, занимается врач-терапевт. Но, более серьезными действиями, которые требуют особых умений и определенное спецоборудование, занимаются кардиологи и другие специалисты.
Методы исследований во время диагностики отеков сердца:
- анализ крови;
- отслеживание состояния давления в разное время суток (ЦВД);
- получение антропометрических данных;
- проведение эксперимента Кауфмана;
- анализ мочи;
- исследования при помощи ультразвука;
- использование приемов электрокардиографии (ЭКГ);
- эхокардиографические исследования (ЭхоКГ);
- рентгенография;
- физикальное обследование больного (визуальный осмотр, перкуссия, сбор анамнеза, аускультация и другие методы).
Характерный признак при декомпенсированной недостаточности – это общая слабость, а также сильная отечность конечностей. Часто, при заболевании, пациенты резко набирают в весе.
Более точную информацию о силе давления крови в сердечных камерах специалисты могут получить путем проведения специальной процедуры, в ходе которой в центральную вену или в легочную артерию вводят катетер и производят необходимые измерения.
Также диагностика любой формы СН заключается в проведении ряда лабораторных исследований, в числе которых исследование крови на уровень креатинина и мочевины, на содержание электролитов, трансаминаз и глюкозы, также проводятся другие анализы крови и мочи; исследование наличия и соотношения газов в крови артерий.
Если при первых симптомах обратиться к врачам, то проблема может устраниться за достаточно короткий срок. Иногда диагностические приемы могут осложниться. Например, при заболевании двумя разными недугами с похожими симптомами.
Важно понимать то, что во время сердечных болезней невозможно сразу поставить точный диагноз. Для этого потребуется больше времени
Важно проследить за состоянием пациента в дневное время и ночью.
Первичным обследованием, в основном, занимается врач-терапевт. Но, более серьезными действиями, которые требуют особых умений и определенное спецоборудование, занимаются кардиологи и другие специалисты.
Характерный признак при декомпенсированной недостаточности – это общая слабость, а также сильная отечность конечностей. Часто, при заболевании, пациенты резко набирают в весе.
Программа обследования пациента включает следующие обязательные мероприятия:
- Сбор полного анамнеза – первая мера, означающая тщательный анализ истории болезни пациента, оценка выраженности симптомов на каждой стадии процесса. Специфика диагноза показывает, что больной уже находился на учете у кардиолога, но либо терапия оказалась неэффективной, либо процесс усугубил какой-либо сторонний фактор. В результате сердечная недостаточность перешла в свою крайнюю форму. От специалиста потребуется максимальная внимательность к процессу лечения и поиск ошибок в прошлых назначениях.
- Общий анализ крови показывает содержание глюкозы, креатинина, мочевины, электролитов, трансминазы. Также с его помощью можно оценить состояние щитовидной железы и уровень давления газов крови в артериях.
- ЭКГ и ЭхоКГ определяют толщину миокарда, строение сердца, находят аномалии и нарушения.
- Рентгенография грудной клетки визуализирует орган, помогает определить точный размер, при помощи рентгеновского снимка диагност оценивает состояние легких, определяет присутствие патологии и стадию проблемы.
- Введение катетера в легочную артерию либо в центральную вену. Этот способ помогает замерить уровень давления во время заполнения камер, в результате чего определяется сердечный выброс.
Диагностирование заболевания предусматривает проведение инструментальных исследований. С этой целью могут использоваться следующие методы:
- электрокардиография;
- рентгенография грудной клетки;
- определение B-типа натрийуретического пептида или N-нейтрального.
Оказание первой помощи при острой форме заболевания
Неспособность организма справиться со стремительной декомпенсацией при острой форме сердечной недостаточности дает право относить данную патологию к декомпенсированной практически в каждом случае.
Причины критического состояния до настоящего времени не определены, однако специалисты считают, что оно возникает при несоблюдении правил лечения и диеты при сопутствующем заболевании.
Возникновение левосторонней острой недостаточности напрямую связано с такими состояниями:
- инфарктом миокарда;
- стенозом митрального клапана;
- тяжелым гипертоническим кризом;
- врожденными или приобретенными пороками клапанов сердца;
- злокачественными метастазированными опухолевыми процессами;
- сепсисом и др.
Переполнение кровью легочных сосудов, возникшее вследствие неспособности сердца к перекачиванию крови, провоцирует возникновение легочной недостаточности и отека легких.
Правосторонняя локализация патологического процесса наблюдается в результате:
- тромбоэмболии легочной артерии;
- массивного инфаркта миокарда с внутренним разрывом (разрывается межжелудочковая перегородка);
- одностороннего или двустороннего воспаления легких;
- плеврита или перикардита.
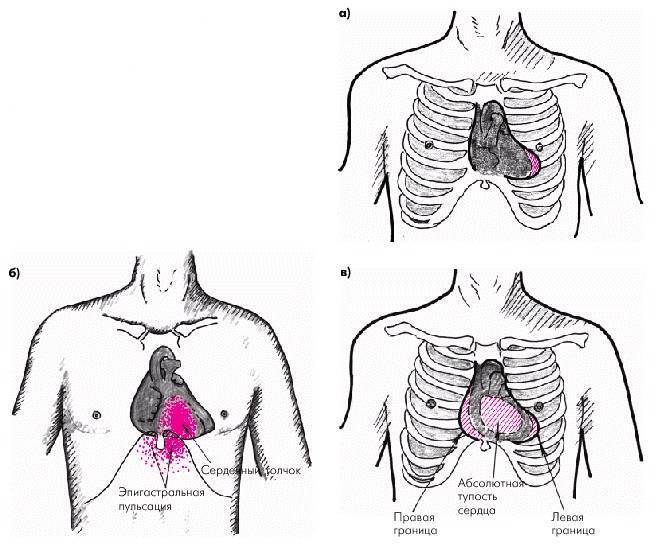
В большинстве случаев несостоятельность правого желудочка возникает из-за острых патологических изменений в легочной ткани.
Пациент, подвергшийся острой форме заболевания, требует медицинской помощи, которая должна последовать сразу при возникновении следующих проявлений:
- усиливающейся одышки (затруднение дыхания особенно ярко проявляется, если пациент хочет принять лежачее положение);
- шумного дыхания;
- кашля, который может иметь различный характер (сухой, с содержанием гнилостной или красной мокроты, розовой пены, сопровождаться болями в области сердца и др.);
- синюшности на губах, кончике носа;
- чувства беспокойства, необоснованного страха.
Острая форма декомпенсированной сердечной недостаточности требует оказание срочной помощи пациенту в любом месте. Для этого необходимо:
- вызвать бригаду скорой помощи, при этом детально информировать диспетчера о симптомах патологического состояния пациента;
- придать пострадавшему удобное сидячее или полусидячее положение с максимально приподнятой спиной и опущенными руками и ногами. Голова и спина должны опираться на какой-либо предмет и быть опущены, по возможности, в емкость с горячей водой. Такое расположение тела поможет уменьшить одышку и будет способствовать уменьшению нагрузки на сердце;
- для обеспечения больного свежим воздухом необходимо снять одежду с груди, освободить шею, открыть двери и окна;
- предупредить отек легких можно с помощью кусочка ваты, смоченной в спирте или крепком алкогольном напитке (водке) и положенной непосредственно у носа пациента;
- установить показатели артериального давления. При его понижении до уровня менее 90 мм рт. ст. пациенту целесообразно принять Нитросорбит или Нитроглицерин, а также мочегонное средство (Лазикс иди другое) в количестве 1 таблетки. Нитратные препараты употребляются до устранения симптомов через каждые 5–10 мин. по 1 таблетке, но не более 4-х штук;
- по истечении 15 мин. после возникновения симптомов целесообразно наложение примерно на полчаса умеренно сдавливающего жгута на плечо или бедро. По истечении этого времени расположение жгута необходимо изменить, чтобы избежать длительного сдавливания конечностей;
- отсутствие пульса, дыхания, давления и сердечных сокращений требуют срочных реанимационных мероприятий (искусственного дыхания, непрямого массажа сердца).
Классификация
Сердечная недостаточность – это очень опасное состояние, при котором сердце не способно в достаточной мере выполнять свои функции. Вследствие этого органы и все ткани организма не получают нужное количество крови, с которой поступают кислород и питательные вещества. Данное заболевание имеет несколько этапов развития, самый опасный, третий – декомпенсация.
Сердечная недостаточность в стадии декомпенсации часто приводит к смертельному исходу. В данном случае сердце не справляется со своей задачей не только при физических или эмоциональных нагрузках, но даже если человек находится в спокойном состоянии. Данная форма необратима, и поэтому настолько опасна.
Для декомпенсированной сердечной недостаточности характерно:
- Увеличение миокарда, а точнее – его растяжение и истончение.
- Задержка жидкости в организме.
- Стремительное снижение сердечного выброса.
- Отечность миокарда.
Хроническая форма декомпенсации – это длительный процесс, то есть данная патология развивается на протяжении годов, и при этом прогрессирует. Особенность ее заключается в том, что вследствие какого-либо поражения органа (некроз, воспаление, дисплазия), клетки миокарда изменяются. Это отражается на его функционировании.
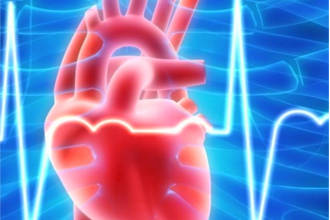
Декомпенсированную сердечную недостаточность разделяют по локализации:
- Патология левого желудочка. Диастолический тип – при этом полость не способна получить нужное количество крови. Это чревато перегрузкой левого предсердия и застойным процессом в легких. Но сердечный выброс в аорту еще сохранен. Систолический тип – левый желудочек расширен, снижен сердечный выброс. Сократительная функция желудочка нарушена.
- Патология правого желудочка. Она характеризируется застойным процессом в большом кругу кровообращения, а малый при этом недостаточно снабжается кровью.
- Смешанная форма. Она встречается очень редко. Для нее характерна дисфункция и левого, и правого желудочков.
Некоторое время орган ещё справляется с повышенной или изменившейся нагрузкой – например, увеличивается сердечная мышца или почки выделяют больше жидкости. Такое состояние называют компенсацией.
Но через некоторое время или при появлении дополнительных вредных факторов орган перестаёт справляться с работой и возникает декомпенсация – сердечная или почечная недостаточность, частные инфекционные заболевания, нарушения дыхания.
В психиатрии декомпенсацией называют резкое обострение психопатических симптомов болезни, сочетающееся с эмоциональными расстройствами и имеющее психическую природу.
Клиническая картина заболевания
Печень выполняет дезинтоксикационную функцию по отношению к продуктам токсического обмена. Соответственно этому, при снижении ее функциональных возможностей количество последних в крови возрастает и начинает оказывать патогенное воздействие практически на все органы и системы.
Именно поэтому, клиническая картина при циррозе печени довольно редко связана с самим больным органом. Так, на начальной стадии процесса пациенты будут жаловаться на постоянную слабость, снижение трудоспособности, потерю аппетита, периодическое повышение температуры тела и похудания.
Естественно, по таким симптомам выявить патологический процесс печени достаточно трудно. В этом случае необходимо уточнять наличие у больного боли в животе, чувства тяжести в его верхней половине, вздутия кишечника и тошноты. Нередко именно они могут быть первыми вестниками тяжелой болезни.
Клиника субкомпенсированной формы заболевания состоит, в основном, из симптомов портальной гипертензии, то есть, повышения давления в системе воротной вены. Наглядно это можно увидеть по расширению подкожных вен передней брюшной стенки, набуханию вен шеи и периодических кровотечениях из прямой кишки или пищевода, где также имеет место данный морфологический признак. Вместе с этим, обостряется симптоматика и со стороны живота.
Появляется непереносимость жирной пищи, алкоголя, постоянная тошнота, рвота и диарея. В это время больные могут уже четко указывать на наличие патологического процесса в правом подреберье, где пальпируется увеличенная печень.
Декомпенсированный цирроз печени является, по сути, терминальной стадией патологического процесса. В этом периоде на фоне сильно выраженной клинической картины со стороны желудочно-кишечного тракта, появляются симптомы увеличения в крови концентрации эстрогенов.
Дело в том, что печень уничтожает излишнее количество женских половых гормонов, которые присутствуют в крови у представителей сильного и слабого пола. При повышении их концентрации развивается паралич микрососудистого русла, что имеет вид небольших кровоизлияний по всей поверхности кожи, а также диффузного покраснения ладоней и стоп.
Кроме этого, на данной стадии учащаются кровотечения из вен прямой кишки и пищевода, что нередко может заканчиваться массивной кровопотерей, опасной для жизни человека.
Какие осложнения могут быть?
 Цирроз требует лечения, так как, может привести к негативным последствиям.
Цирроз требует лечения, так как, может привести к негативным последствиям.
Цирроз печени, который развился в стадию декомпенсации, вызывает много осложнений, являющихся опасными для жизни человека. Часто встречаемые патологии, вызванные циррозом:
- печеночная энцефалопатия;
- эдема, то есть скопление воды в полостях и тканях тела;
- асцит;
- кома;
- тромбоз воротной вены;
- онкологический процесс;
- инфекционные заражения;
- психические расстройства.
Что такое диабетическая нефропатия?длительном течении сахарного диабета возникает позднее осложнение – диабетическая нефропатия. То есть развивается патология почек вследствие продолжительного течения сахарного диабета. Диабетическая нефропатия является одной из основных причин инвалидизации и смертности больных сахарным диабетом. Частота развития диабетической нефропатии у больных сахарным диабетом 1 типа составляет 40-50%, а у больных сахарным диабетом 2 типа – 15-30%.
Определение микроальбуминуриии – способ контроля над развитием диабетической нефропатииДля контроля над развитием диабетической нефропатии используют определение следующего показателя – микроальбуминурии. Микроальбуминурия – это появление в моче белков, в концентрациях выше нормальных, но ниже патологических.
Норма микроальбуминурии – менее 30 мг в сутки, об альбуминурии говорят при содержании белка в моче – 30-300 мг в сутки. А протеинурия диагностируется при концентрации белка в моче более 300 мг в сутки. Стадия микроальбуминурии развивается через 5-15 лет от начала развития сахарного диабета
Эту стадию важно не пропустить, чтобы начать своевременную терапию патологии почек
Мы рассмотрели основные диагностические критерии развития и компенсации сахарного диабета. Однако не следует пытаться заниматься самолечением. При обнаружении каких-либо подозрительных признаков следует обратиться к врачу для получения высококвалифицированной и профессиональной помощи.
В число возможных осложнений включаются:
- Гипертензия портальной вены.
- Формирование раковых поражений.
- Интенсивные внутренние кровотечения.
- Печеночная энцефалопатия и кома.
- Перитонит.
- Тяжелые аллергические реакции вследствие токсического воздействия.